چشم انسان ویکیپدیا چشمان انسان چگونه عمل می کنند و کارشان چه اتفاقی می افتد؟

دستگاه چشم stereoscopic است و در بدن مسئول درک درست از اطلاعات، دقت پردازش آن و انتقال بیشتر به مغز است.
قسمت راست شبکیه، از طریق انتقال از طریق عصب بینایی، اطلاعات را به مغز سمت راست تصویر می فرستد، قسمت چپ لوب سمت چپ را منتقل می کند، در نتیجه مغز هر دو را متصل می کند و یک تصویر بصری معمول به دست می آید.
لنز توسط نخ های نازک ثابت، یکی از انتهای آن به لنز، کپسول آن، و انتهای دیگر متصل به بدن ciliary است.
هنگامی که تنش موضوعات را عوض می کنید، فرآیند مسکن . لنز عاری از عروق لنفاوی و رگ های خونی، و همچنین اعصاب است.
این چشم با نور و نور انعکاسی را فراهم می کند، آن را با عملکرد مسکن به ارمغان می آورد و تقسیم چشم برای بخش خلفی و بخش قدامی است.
طنز شیشه ای
شیشه ای از چشم بزرگترین شکل است. این ماده بدون رنگ یک ماده ژل مانند است که در شکل کروی شکل گرفته است، در جهت sagittal مسطح است.
بدن شیشه ای شامل ماده ای از ژل مانند مواد تشکیل دهنده آلی، غشا و کانال شیشه ای است.
در مقابل آن، لنز بلورین، رباط زونوولار و فرآیندهای سیلیاری است، قسمت خلفی آن نزدیک به شبکیه متصل است. اتصال بدن شیشه و شبکیه رخ می دهد در عصب بینایی و در بخشی از خط دندانه دار، که در آن قسمت صاف بدن ciliary واقع شده است. این ناحیه پایه بدن شیشه است و عرض این کمربند 2 تا 2.5 میلی متر است.
ترکیب شیمیایی بدن شیشه: 98.8 ژل هیدروفیلی، 1.12٪ باقی مانده خشک. وقتی خونریزی رخ می دهد، فعالیت ترومبوپلاستی بدن شیشه ای به طور چشمگیری افزایش می یابد.
این ویژگی در جهت متوقف کردن خونریزی است. در حالت طبیعی بدن شیشه، فعالیت فیبرینولیتیک وجود ندارد.
تغذیه و نگهداری محیط زیست شیشه ای توسط انتشار مواد مغذی فراهم می شود که از طریق غشای شیشه ای وارد بدن بدن از مایع داخل چشم و اسمز می شود.
در بدن شیشه ای هیچ عروقی و اعصاب وجود ندارد و ساختار بیومیکروسکوپی آن انواع مختلفی از نوارها را نشان می دهد. خاکستری با ذرات سفید بین نوارها مناطق بدون رنگ، کاملا شفاف است.
جوش و کبودی در بدن شیشه ای با سن ظاهر می شود. در مواردی که از دست دادن بخشی از بدن شیشه ای وجود داشته باشد، محل مایع داخل چشم پر می شود.
دوربین های رطوبت آبدار
چشم دارای دو اتاق است که با رطوبت آب پر شده است. رطوبت از طریق فرایندهای بدن ciliary از خون تشکیل می شود. انتخاب آن ابتدا در اتاق قدامي رخ می دهد، سپس به داخل اتاق قدام وارد می شود.
شوخ طبعی از طریق دانش آموز وارد اتاق قدام می شود. در روز، چشم انسان از 3 تا 9 میلی لیتر رطوبت تولید می کند. در طنز آبي، موادي وجود دارند که لنز بلورين، آندوتليوم قرنيه، قسمت قدامي بدن بدنه و شبکه تربوکولر را تغذيه مي کنند.
این شامل ایمونوگلوبولین ها است که به حذف عوامل خطرناک از چشم، بخش داخلی آن کمک می کند. اگر خروج از طعم آب شور مزمن شود، این می تواند یک بیماری چشم مانند گلوکوم ایجاد کند و همچنین افزایش فشار داخل چشم.
در موارد نقض یکپارچگی ابرو، از دست دادن طعم آب، باعث افت فشار خون می شود.
ایرویز

آریز - دستگاه عروقی آوانگارد. این بلافاصله پشت قرنیه، بین اتاق و در جلوی لنز واقع شده است. عنبیه دایره ای است و در اطراف دانش آموز قرار دارد.
این شامل یک لایه مرزی، یک لایه استرومای و یک لایه عضلانی رنگدانه است. او یک سطح خشن با الگوی دارد. در عنبیه سلول های رنگدانه ای وجود دارد که مسئولیت رنگ چشم می باشد.
وظایف اصلی عنبیه: تنظیم شار نور که از طریق دانش آموز به شبکه شبکیه منتقل می شود و از سلول های حساس به نور محافظت می کند. حدت بینایی به عملکرد صحیح عنبیه بستگی دارد.
عنبیه دارای دو گروه عضلانی است. یک گروه عضلات در اطراف دانش آموز مستقر شده و تنظیم آن را کاهش می دهد، گروه دیگر به صورت شعاعی در ضخامت عدس قرار گرفته و تنظیم کننده رشد دانش آموز است. عنبیه عروق بسیاری دارد.
شبکیه چشم
این غلاف نازک نازک از بافت عصبی است و بخش محیطی شما را نشان می دهد. تجزیه و تحلیل بصری. در شبکیه، سلول های فتوگرامتر وجود دارند که مسئول درک و همچنین تبدیل تابش الکترومغناطیسی به امواج عصبی هستند. او مجاور است در داخل به بدن شیشه ای و به لایه عروق چشم - بیرون.
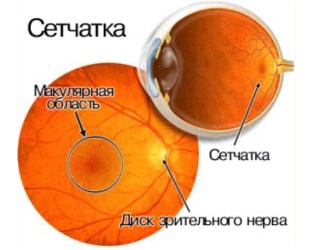
شبکیه دارای دو بخش است. یکی از قسمت های بصری است، بخش دیگری کور است که سلول های حساس به نور را ندارد. ساختار داخلی شبکیه به 10 لایه تقسیم می شود.
وظیفه اصلی شبکیه این است که شار نوری را دریافت کرده و پردازش آن را انجام دهد و به یک سیگنال تبدیل کند که اطلاعات کامل و کدگذاری شده در مورد تصویر بصری را تشکیل دهد.
عصب نوری
عصب نوری - درهم آمیختن الیاف عصبی. در میان این فیبرهای خوب، کانال مرکزی شبکیه است. نقطه اولیه عصب بینایی در سلول های گانگلیونی است، سپس با عبور از غشای اسکلرا و فساد از الیاف عصبی با ساختارهای مننژئال، تشکیل آن بوجود می آید.
عصب بینایی سه لایه دارد - سخت، وب سایت عنکبوتی، نرم. مایع بین لایه ها وجود دارد. قطر دیسک نوری حدود 2 میلیمتر است.
ساختار توپوگرافی عصب بینایی:
- داخل چشم
- intraorbital؛
- داخل جمجمه
- intratubular؛
اصل چشم انسان
شار درخشان از بین دانش آموز عبور می کند و از طریق لنز به تمرکز روی شبکیه داده می شود. شبکیه غنی از چپستیک ها و مخروط های حساس به نور است که بیش از 100 میلیون نفر در چشم انسان قرار دارند.
ویدئو: "روند دید"
میله ها حساسیت نور را فراهم می کنند و مخروط ها به چشم ها اجازه می دهند رنگ ها و جزئیات کوچک را تشخیص دهند. پس از refraction از شار نور، شبکیه تصویر را به impulses عصبی تبدیل می کند. علاوه بر این، این impulses به مغز منتقل می شود، که اطلاعات دریافت شده را پردازش می کند.
بیماری ها
بیماری های مرتبط با نقض ساختار چشم می تواند ناشی از مکان نامناسب قطعات آن نسبت به یکدیگر و نقایص داخلی این قطعات باشد.
گروه اول شامل بیماری هایی است که باعث کاهش دقت بینایی می شود:
- نزدیک بینی آن را با طول افزایش چشم در مقایسه با عدالت مشخص می شود. این منجر به تمرکز نور عبور از لنز، نه در شبکیه چشم، اما در مقابل آن است. توانایی دیدن اشیائی که دور از چشم هستند، دچار اختلال می شود. هنگامی که اندازه گیری شدت بینایی بینایی می آید، تعداد منفی دیوپتر ها منفی است.
- دورویی یک نتیجه از کاهش طول چشم و یا از دست دادن کشش لنز است. در هر دو مورد، ظرفیت مسکن کاهش می یابد، تمرکز صحیح تصویر مختل می شود، اشعه های نور در پشت شبکیه همگرا می شوند. توانایی دیدن اشیاء در نزدیکی دچار اختلال است. Hyperopia مربوط به تعداد مثبت دیوپترها است.
- آستیگماتیسم این بیماری با تخریب کروی غشاء چشم به علت نقص در لنز یا قرنیه مشخص می شود. این منجر به همگرایی نامتعادل از اشعه های نور ورودی به چشم می شود، وضوح تصویر به دست آمده توسط مغز مختل می شود. آستیگماتیسم اغلب همراه با نزدیک بینی یا دوربینی است.
آسیب شناسی های مرتبط با اختلالات عملکردی برخی از قسمت های اندام بینایی:
- آب مروارید در این بیماری، لنز چشم ابری می شود، شفافیت آن و توانایی انجام نور، مختل می شود. بسته به میزان کدر بودن، اختلال بینایی می تواند تا کوری کامل باشد. برای اکثر افراد، آب مروارید در سالمندان رخ می دهد، اما به مرحله های دشوار پیشرفت نمی کند.
- گلوکوم یک تغییر پاتولوژیک در فشار داخل چشم است. این می تواند توسط بسیاری از عوامل، به عنوان مثال، کاهش در اتاق قدام چشم و یا توسعه آب مروارید باعث می شود.
- Miodesopsy یا "پرواز مگس" قبل از چشمان شما. آن را با ظاهر نقاط سیاه در میدان دید مشخص می کند که می تواند در مقادیر و اندازه های مختلف نمایش داده شود. امتیازات ناشی از بی نظمی در ساختار بدن شیشه است. اما در این بیماری، علل همیشه فیزیولوژیکی نیستند - ممکن است "مگس ها" به علت اضافه کاری یا پس از گذشت یک بیماری عفونی ظاهر شوند.
- بین چشم این ناشی از تغییر در موقعیت صحیح چشم در ارتباط با عضله چشم و یا سوء عملکرد عضلات چشم است.
- جدایی شبکیه دیواره عروق شبکیه و خلفی از یکدیگر جدا شده است. این به علت عدم نفوذپذیری شبکیه است که وقتی که اشک از بافت آن رخ می دهد. انهدام با تشعشع خطوط اشیاء در مقابل چشم ها، ظهور چشمک زدن به شکل جرقه ها، ظاهر می شود. اگر زاویه های فردی از بین بروند، این بدان معنی است که سپاه به اشکال شدید تبدیل شده است. در صورت عدم درمان، کوری کامل رخ می دهد.
- Anophthalmos - توسعه ناکافی چشم. پاتولوژی مادرزادی نادر، علت آن نقض تشکیل لوب های جلو مغز است. Anophthalmos می تواند به دست آورد، سپس پس از عمل جراحی (به عنوان مثال، برای حذف تومور) و یا آسیب های چشم شدید.
پیشگیری
- شما باید از سلامت سیستم گردش خون مراقبت کنید، به ویژه قسمت هایی که مسئول جریان خون به سر است. بسیاری از نقایص بصری به علت آتروفی و آسیب به اعصاب چشم و مغز رخ می دهد.
- اجازه ندهید که فشار چشم وجود داشته باشد. در طول کار مرتبط با توجه مداوم به اشیاء کوچک، لازم است که با انجام تمرینات چشم تمرین های منظم انجام شود. محل کار باید مرتب شود تا روشنایی نور و فاصله بین اجسام بهینه باشند.
- دریافت مقادیر کافی از مواد معدنی و ویتامین ها در بدن یکی دیگر از شرایط برای حفظ دید شما سالم است. به خصوص برای چشم مهم ویتامین C، E، A و مواد معدنی مانند روی است.
- بهداشت مناسب چشم می تواند از پیشرفت فرآیندهای التهابی جلوگیری کند، عوارض ناشی از آن می تواند به طور چشمگیری بینایی را تحت تاثیر قرار دهد.
آیا مقاله کمک کرد؟ شاید او نیز به دوستان شما کمک کند! لطفا بر روی یکی از دکمه ها کلیک کنید:
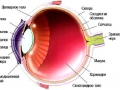
ساختار چشم انسان یک سیستم نوری پیچیده است که شامل ده ها عنصر است که هر کدام عملکرد خود را انجام می دهند. دستگاه چشم در درجه اول مسئول درک تصویر از خارج است، برای پردازش دقیق آن و انتقال اطلاعات بصری دریافت شده. کار پایدار و با دقت تمام قسمتهای چشم انسان مسئول اجرای کامل است عملکرد تصویری. برای درک چگونگی عملکرد چشم، لازم است که ساختار آن را به طور دقیق بررسی کنیم.
ساختارهای پایه چشم
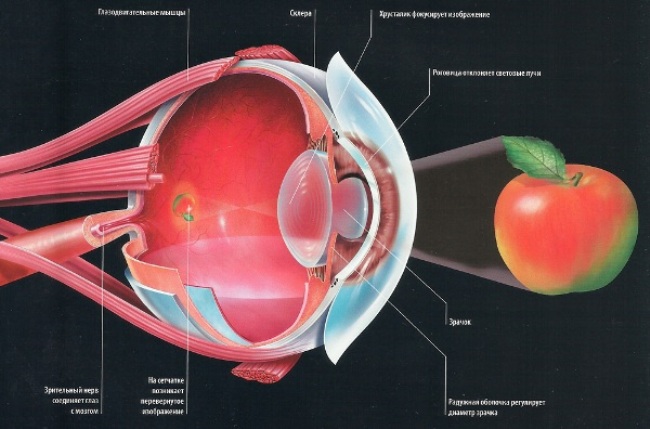
چشم انسان نور را منعکس می کند از اشیاء که بر روی یک لنز عجیب و غریب - قرنیه می افتد. عملکرد قرنیه این است که تمام اشعه های ورودی را تمرکز کنیم. اشعه های نور که توسط قرنیه از طریق محفظه ای که پر از مایع بدون رنگ است، به داخل عنبیه رفته اند. در مرکز عنبیه دانش آموز است، از طریق باز کردن که بیشتر عبور تنها پرتوهای مرکزی. اشعه هایی که در محدوده شار نور قرار دارند، توسط سلول های رنگدانه عنبیه چشم فیلتر می شوند.
دانش آموز مسئول سازگاری چشمان ما با سطوح مختلف نورپردازی است، تنظیم عبور پرتوهای نور به خود شبکیه و چرخش اعوجاج های مختلف جانبی که کیفیت تصویر را تحت تاثیر قرار نمی دهند. بعد، جریان فیلتر از نور به لنز می رسد - یک لنز طراحی شده برای بیشتر و دقیق جریان نور را تمرکز می کند. مرحله بعدی شار نورانی مسیر از طریق است بدن شیشه ای در شبکیه چشم - یک صفحه خاص که در آن تصویر پیش بینی شده است، اما فقط به وضوح. ساختار چشم انسان فراهم می کند که جسم ما به دنبال آن در مرکز مرکز شبکیه - ماکولا نمایش داده می شود. این قسمت از چشم انسان است که مسئولیت بینایی را بر عهده دارد.
فرایند به دست آوردن تصویر توسط سلول های شبکیه ای پردازش جریان اطلاعات را با کدگذاری پس از آن به پالس های ماهیت الکترومغناطیسی تکمیل می شود. در اینجا شما می توانید با ایجاد یک عکس دیجیتال قیاسی پیدا کنید. ساختار چشم انسان نیز توسط عصب بینایی نشان داده شده است، از طریق آن، امواج الکترومغناطیسی وارد قسمت متناظر مغز می شوند، جایی که تصور نهایی از تصور بصری در حال انجام است (نگاه کنید به ویدیو).
هنگام بررسی عکس از ساختار چشم، آخرین چیزی که باید جستجو کنید، اسکررا است. غلاف ماتائی چشم را در بیرون پوشش می دهد، اما در پردازش شار نور نوری وارد نمی شود.
پلک ها
ساختار بیرونی چشم از قرن ها به شمار می آید - پارتیشن های خاصی که عملکرد اصلی آنها محافظت از چشم در برابر عوامل محیطی نامطلوب و آسیب های تصادفی است. بخش اصلی قرن بافت عضلانی، پوشیده شده از پوست با پوست نازک و ظریف است، همانطور که در عکس اول دیده می شود.
به لطف لایه عضلانی، هر دو پلک پایین و بالا می توانند آزادانه حرکت کنند. هنگامی که پلک ها را می بندید، ابرو به طور مداوم مرطوب می شود و ذرات کوچک کوچک خارج می شوند. چشم پزشک چشمها را یک عنصر مهمی از دستگاه بصری می داند، که نقص عملکرد بیماری های جدی می باشد.
پایداری شکل و قدرت قرن توسط غضروف فراهم می شود، ساختار آن با تشکیل کلاژن متراکم است. غدد ميبومي در ضخامت بافت غضروف يافت مي شود و ترشح چربي را ايجاد مي کند که به نوبه خود لازم براي بهبود بسته شدن پلک ها و تماس نزديک آنها با پوسته هاي بيرون کل چشم مي باشد.
در سمت داخلی، التهاب چشم به غضروف متصل می شود - غشای مخاطی، ساختار آن برای تولید مایع فراهم می شود. این سیال برای هیدراتاسیون لازم است، که باعث بهبود حرکت پلک نسبت به چشم می شود.
آناتومی پلک انسان نیز توسط یک سیستم تغذیه گسترده ارائه شده است. پیاده سازی تمام توابع پلک ها توسط انتهای عصبی صورت، چشم و ترشح می شود.
ساختار عضلات چشم
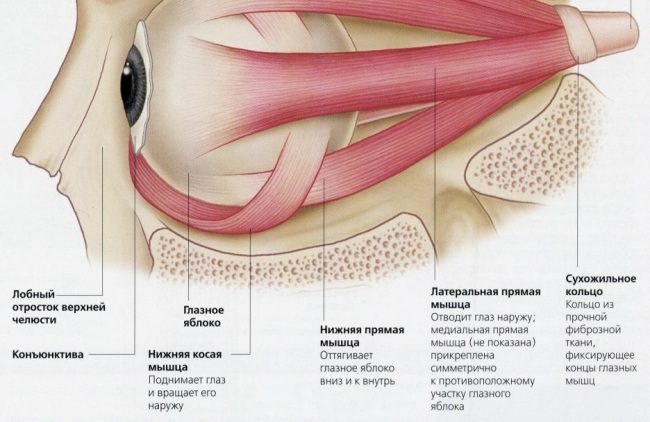
چشم پزشک نقش مهمی در عضلات چشم دارد که در آن موقعیت چشم و عملکرد پیوسته و طبیعی آن بستگی دارد. ساختار داخلی و خارجی پلک انسان توسط ده ها عضلات نشان داده شده است، که دو فرایند عضلانی و مورب و چهار عنصر اصلی در عملکرد همه توابع هستند.
گروه های عضلانی پایین، بالا، متوسط، جانبی و مورب از حلقه تاندون تشکیل شده است که در عمق مدار قرار دارد. عضله به حلقه تاندون در بالای عضله راست بالا متصل است، که عملکرد اصلی آن بالا بردن است پلک فوقانی.
تمام عضلات راست را از طریق دیواره های مدار عبور می دهند، عصب بینایی را از طرف دیگر متصل می کنند و با تاندون های کوتاه به پایان می رسند. این تاندون ها به بافت اسکلرا بافته می شوند. مهمترین وظیفه اصلی عضلات رکتوس، چرخاندن اطراف محور متناظر چشم است. ساختار گروه های عضلانی مختلف به گونه ای است که هر یک از آنها مسئول تغییر چشم در یک جهت کاملا مشخص است. عضله مچ پا پایین دارای یک ساختار خاص است، آن را در فک بالا شروع می شود. عضله مچ پا پایین در مسیر به سمت چپ و راست حرکت می کند، در پشت دیوار مدار و عضله رکتوس پایین قرار دارد. کار هماهنگی همه عضلات چشم انسان نه تنها چرخش چشم را در جهت درست بلکه هماهنگی کار دو چشم در یک زمان فراهم می کند.
ساختار غشاء چشم
آناتومی چشم به واسطه انواع مختلفی از غشاها نشان داده شده است که هر یک از آنها نقش خاصی در کار کلی دستگاه بصری و محافظت چشم از عوامل محیطی نامطلوب دارند.
عملکرد غشای فیبرینی برای محافظت چشم از خارج است. غشاء عروقی دارای یک لایه رنگدانه است که برای پرتاب اشعه های پرتو نور به منظور جلوگیری از اثرات مضر آن روی شبکیه طراحی شده است. کروئید علاوه بر این، رگهای خونی را در تمام لایه های چشم توزیع می کند.
در عمق چشم، سومین پوسته - شبکیه است. این در دو قسمت - رنگدانه خارجی و داخلی ارائه شده است. قسمت داخلی شبکیه نیز به دو قسمت تقسیم می شود، در یکی وجود دارد عناصر حساس به نور، در دیگر آنها نیستند.
خارج از چشم با اسکلرا پوشیده شده است. سایه طبیعی اسکلرا سفید است، گاهی اوقات با رنگ سایه ای.
اسکررا
چشم پزشکی اهمیت زیادی برای ویژگی های اسکلرا دارد (شکل). اسکلرا تقریبا به طور کامل (80٪) چشم را احاطه کرده و در قسمت قدامی به قرنیه منتقل می شود. در مرز اسکلرا و قرنیه، یک سینوسی وریدی در اطراف چشم در یک دایره وجود دارد. در افراد قابل مشاهده، قسمت بیرونی اسکلرا پروتئین نامیده می شود.
قرنیه
قرنیه ادامهی اسکلرا است، ظاهر یک صفحه شفاف است. در مقابل قرنیه محدب است، و پشت آن در حال حاضر دارای شکل مقعر است. لبه های آن قرنیه به بدن اسکلرا وارد می شود، چنین ساختاری شبیه به یک مورد دیده بان است. قرنیه نقش یک لنز عکاسی عجیب و غریب را بازی می کند و به طور فعال در کل فرآیند بصری دخیل است.
ایرویز
ساختار بیرونی چشم انسان از طریق یک عنصر دیگر از کروئید - عنبیه (تصویر را ببینید) نمایان می شود. شکل عنبیه شبیه یک دیسک با سوراخ در مرکز است. تراکم استروما و مقدار رنگدانه رنگ رنگ عنبیه را تعیین می کند.
اگر بافتها شل باشند و مقدار رنگدانه حداقل باشد، عنبیه رنگ آبی رنگی دارد. هنگامی که بافت های شل، اما مقدار کافی رنگدانه، رنگ عنبیه خواهد بود سایه های مختلف سبز پارچه های ضخیم و مقدار کمی رنگدانه خاکستری عنبیه را ایجاد می کنند. و اگر با بافتهای رنگدانه انبوه بسیار زیاد باشد، عدس چشم انسان قهوه ای خواهد شد.
ضخامت عنبیه از دو تا چهار دهم میلی متر متفاوت است. سطح جلویی عنبیه به دو بخش تقسیم می شود - کمربند شهوانی و سلیاری. این قسمتها توسط یک دایره کوچک شریانی به یکدیگر متصل می شوند، که به وسیله درهم آمیختن شایع ترین شریان ها نمایان می شود.
بدن سلیاک
ساختار داخلی چشم با ده ها تن از عناصر نشان داده شده است که شامل بدن ciliary است. این است که به طور مستقیم در پشت عنبیه قرار گرفته است و در خدمت تولید مایع خاص است که در پر کردن و تغذیه تمام بخش های قدامی چشم است. در بدن ciliary، عروق تولید مایع با ترکیب شیمیایی خاص است که ثابت و بدون تغییر در عملکرد طبیعی است.
علاوه بر مش عروق، بافت عضلانی به خوبی در بدن ciliary وجود دارد. با قراردادن و آرامش، بافت عضله شکل لنز را تغییر می دهد. هنگام کاهش لنز ضخیم شده و قدرت نوری آن چندین بار افزایش می یابد، این به منظور در نظر گرفتن نقاشی یا یک شی که نزدیک است ضروری است. هنگامی که عضلات آرام می شوند، لنز دارای کوچکترین ضخامت است که باعث می شود که اشیا را در فاصله ای بطور واضح مشاهده کنید.
لنز
بدن که دارای رنگ شفاف است و در عمق چشم انسان قرار دارد در مقابل دانش آموز، با اصطلاح "لنز" مشخص می شود. لنز یک لنز بیولوژیک بیولوژیکی است که نقش خاصی در عملکرد کلی دستگاه بصری انسان ایفا می کند. این لنز بین بین عنبیه و بدن شیشه است. در عملکرد طبیعی چشم و در غیاب آنومالی های مادرزادی، لنز دارای ضخامت 3 تا 5 میلی متر است.
شبکیه چشم
شبکیه چشم درونی است که مسئول طراحی تصویر است. در شبکیه پردازش نهایی تمام اطلاعات است.
شبکیه جمع آوری جریان اطلاعات را بارها فیلتر شده و پردازش شده توسط بخش های دیگر و ساختار چشم است. این در شبکیه است که این جریانها به امواج الکترومغناطیسی تبدیل می شوند که بلافاصله به مغز انسان منتقل می شود.
در قلب شبکیه، دو نوع سلول های فتوگرامتری وجود دارد. این میله ها و مخروط ها است. با مشارکت آنها، تبدیل انرژی نور به انرژی الکتریکی. با شدت ناکافی نور، وضوح ادراک از اشیا توسط چوب است. مخروط ها هنگامی که یک منبع کافی از نور وجود دارد، به کار می روند. علاوه بر این، مخروط ها به ما کمک می کنند تا رنگ ها و سایه ها و کوچکترین جزئیات اشیاء قابل مشاهده را تشخیص دهند.
یکی از ویژگی های شبکیه این است که ضخامت و ناقص بودن آن به کروئید بستگی دارد. این ویژگی تشریحی اغلب باعث جدا شدن شبکیه در موارد بیماری های خاص چشم می شود.
ساختار و عملکرد چشم باید از استانداردهای خاصی برخوردار باشد. با اختلالات پاتولوژیک مادرزادی یا بدست آمده، بیماری های بسیاری وجود دارد که نیاز به تشخیص دقیق و درمان مناسب دارند.
از اولین روزهای زندگی، کودک جهان را در اطراف او می بیند، اما بلافاصله متوجه نمی شود که او چه می بیند. این با این واقعیت توضیح می شود که در هنگام تولد، قشر مغزی کودک هنوز توسعه نیافته است و بنابراین نمی تواند تمام انواع محرک های خارجی را درک کند. فقط با سن، زمانی که توسعه تدریجی ارگانیسم وجود دارد تقویت رشد جسمی آن و فعالیت چشم بهبود یافته است. این قابل درک است اگر ما آن را به یاد می آوریم چشم انسان این یک بدن است که به طور مستقل کار می کند، بلکه بخشی از یک موجود زنده است که با آن ارتباط دارد. ساختار چشم انسان در مورد ویژگی های این بدن مهم به ما می گوید.
ساختار چشم انسان چیست؟
ابرو شکل یک توپ تقریبا منظم است. جلوی پوسته بیرونی چشم - قرنیه (1) - شفاف است و به عنوان یک لنز نوری قوی عمل می کند. پشت قرنیه، لنز (2) است که توسط یک بسته نرم افزاری (3) بر روی عضله لنز (4) نگهداری می شود. در مقابل لنز عنبیه (5) با یک سوراخ - دانش آموز است. بقیه حفره چشم با شیشه به اصطلاح پر شده است (6). سطح داخلی چشم در کنار عروق (7) و رتیکولار (8) پوشیده شده است. تصویر شیء در نقطه زرد (9) شبکیه قرار می گیرد. پس از آن تصویر از طریق فیبرهای عصبی عصب بینایی (10) به مغز منتقل می شود.
بدون تردید، هر یک از حواس ها برای یک فرد برای درک کامل از جهان اطراف مهم و ضروری است.
چشم انداز به مردم اجازه می دهد تا جهان را به عنوان آن مشاهده کنند - روشن، متنوع و منحصر به فرد است.
ارگ - چشم انداز
در اندام انسان - بینایی - می تواند شناسایی شود قطعات زیر را دنبال کنید:
- منطقه محصور - مسئول درک صحیح از داده های منبع است. به نوبه خود، آن را به:
- ابرو؛
- سیستم حفاظت؛
- سیستم جانبی
- سیستم موتور
- منطقه مسئول سیگنال عصبی.
- مراکز زیرکوریتی
- مراکز بصری قورباغه
آناتومی ساختار چشم انسان
ابرو به نظر می رسد یک توپ است. محل آن در مدار متمرکز است که با توجه به بافت استخوانی دارای استحکام بالا است. چشم از شکل استخوایی، غشای فیبرینی را جدا می کند. فعالیت حرکتی چشم به دلیل عضلات است.
پوسته بیرونی چشم نشان دهنده بافت همبند است. منطقه قدامی قرنیه نامیده می شود، دارای ساختار شفاف است. منطقه خلفی اسکلرا، بهتر است به عنوان سنجاب شناخته شده است. با توجه به پوسته بیرونی، شکل چشم دور است.
قرنیه بخش کوچکی از لایه بیرونی. شکل شبیه بیضی است که ابعاد آن عبارتند از: افقی - 12 میلیمتر، عمودی - 11 میلیمتر. ضخامت این قسمت از چشم یک میلیمتر نیست. یکی از ویژگی های متمایز قرنیه، عدم وجود کامل عروق خونی است. سلول های قرنیه یک نظم روشن را ایجاد می کنند، این همان کسی است که توانایی دیدن تصویر را بدون تحریف و روشن می کند. قرنیه یک لنز محدب تقریبی است که قدرت تقریبا تقریبا 40 دیوپتر دارد. حساسیت این ناحیه لایه فیبری بسیار مهم است. این بدان معناست که این منطقه مرکز انتهای عصبی است.
اسکلرا (پروتئین). کدورت و دوام را از بین می برد. این ساختار شامل الیاف دارای ساختار الاستیک است. سنجاب به عضلات چشم متصل است.
متوسط پوسته چشم. توسط رگ های خونی ارائه شده و توسط چشم پزشکان به مناطق زیر تقسیم می شود:
- ایریس
- بدن تلقیح یا بدنی
- کوروید
ایرویز یک دایره در مرکز آن، در سوراخ ویژه دانش آموز است. عضلات داخل عنبیه اجازه می دهد تا دانش آموز در قطر تغییر کند. این اتفاق می افتد زمانی که آنها کوچک و استراحت مهم است که توجه داشته باشید که منطقه تعیین شده سایه چشم انسان را تعیین می کند.
بدن سلیاک یا سلیاری محل سکونت - منطقه مرکزی وسط چشم. در خارج از آن، به نظر می رسد یک غلتک دایره ای است. ساختار کمی ضخیم است.
بخش عروقی چشم - فرایندها، تشکیل شکل مایع چشم را انجام می دهد. لنزهای خاصی که به عروق متصل می شوند، به نوبه خود لنز را تعمیر می کنند.
کوروید قسمت پشتی پوسته میانی. ارائه شده توسط شریان ها و رگ ها، با کمک آنها، قدرت بخش های دیگر چشم است.
پوسته داخلی چشم - شبکیه باریک ترین سه پوسته. ارسال شده انواع مختلف سلولها: میله ها و مخروط ها.
لازم به ذکر است که، محیطی و دید گرگ و میش انسانها با توجه به این واقعیت که پوسته حاوی چوب و دارای حساسیت بالا به نور است امکان پذیر است.
مخروط مسئول دید مرکزی هستند علاوه بر این، به لطف مخروط ها، فرد می تواند رنگ ها را تشخیص دهد. حداکثر غلظت این سلول ها بر روی ماکولا یا لوزی corpus قرار می گیرد. عملکرد اصلی این منطقه این است که اطمینان بصری بینایی را تضمین کند.
هسته چشم (حفره چشم). هسته شامل اجزای زیر است:
- مایع پر از اتاق چشم؛
- لنز
- بدن شیشه ای
بین عنبیه و قرنیه دوربین جلویی قرار دارد. حفره بین لنز و عنبیه دوربین عقب است. دو حفره توانایی ارتباط با دانش آموز را دارند. با توجه به این سیال داخل چشم، به راحتی بین دو حفره عبور می کند.
لنز یکی از اجزای هسته چشم. واقع در یک کپسول شفاف، محل آن است که منطقه شیشه ای قدامی است. به نظر می رسد یک لنز دوقطبی است. مواد غذایی از طریق مایع داخل چشم عمل می شود. چشم پزشک چندین جزء مهم لنز را برجسته می کند:
- کپسول؛
- اپیتلیوم کپسولی؛
- ماده لنز
در سراسر سطح لنز و بدن شیشه ای از طریق یکی از باریکترین لایه مایع جدا شده است.
طنز شیشه ای بزرگترین بخش چشم را اشغال می کند. سازگاری ژل. اجزای اصلی: آب و اسید هیالورونیک. این قدرت را به شبکیه فراهم می کند و وارد سیستم نوری چشم می شود. بدن شیشه ای شامل سه جزء است:
- به طور مستقیم بدن شیشه ای؛
- غشای مرزی؛
- کانال نیشکر
در این ویدیو شما اصل چشم انسان را خواهید دید.
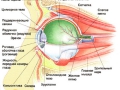
سیستم محافظ چشم
سوکت چشم. طاقچه بافت استخوانی که در آن چشم به طور مستقیم قرار گرفته است. علاوه بر چشم، متشکل از:
- عصب بینایی
- عروق؛
- چربی؛
- عضله
پلک ها. چهره های تشکیل شده توسط پوست. وظیفه اصلی محافظت از چشم است. با تشکر از پلک، چشم از آن محافظت می شود آسیب مکانیکی و بازدید بدن خارجی. علاوه بر این، پلک ها مایع چشم را در سراسر سطح چشم تقسیم می کنند. پوست پلک ها بسیار نازک است. در سراسر سطح پلک ها در سمت داخلی، ملتحمه است.
کنجکچویا. غشای مخاطی پلک ها. محل سکونت - قسمت جلو چشم. به تدریج به کیسه های ملتحمه تبدیل می شود، بدون تاثیر بر قرنیه. در موقعیت بسته چشم، با کمک برگ های ملتحمه، فضای خالی ایجاد می شود که از خشک شدن و آسیب مکانیکی محافظت می کند.
سیستم اشکی چشم
شامل چندین جزء است:
- غدد لنفاوی؛
- کیسه اشک؛
- مجرای بینی
غدد دهلیزی در نزدیکی لبه بیرونی مدار، در منطقه بالایی قرار دارد. عملکرد اصلی - سنتز مایع اشک آور. در نتیجه، مایع به دنبال مجاری دفع ادرار است، و شستن سطح بیرونی چشم، در کیسه های ملتحمه تجمع می یابد. در مرحله آخر، مایع در قفسه سینه شکم جمع آوری می شود.
دستگاه عضلانی چشم
عضلات راست و مورب باعث حرکت چشم می شوند. عضلات در سوکت چشم ایجاد می شوند. پس از کل چشم، عضلات به یک پروتئین پایان می دهند.
علاوه بر این، در این سیستم، عضلات است که از طریق آن پلکها می توانند نزدیک و باز شوند - عضله ای که پلک را برداشته و عضله دایره ای یا مداری است.
عکس از ساختار چشم انسان
طرح و شکل ساختار چشم انسان در این تصاویر دیده می شود:
آناتومی علم اول است و بدون آن ماهیت پزشکی است.
راهنمای روسی دست نوشته های قدیمی در فهرست قرن هجدهم.
دکتر یک آناتومیست نیست، نه تنها بی فایده، بلکه مضر است.
E. O. Mukhin (1815)
تجزیه کننده بصری انسان متعلق به سیستم های حسی بدن است و در ارتباط آناتومیکی و عملکردی متشکل از چندین ارتباط متضاد، اما متفاوت در هدف، واحد های ساختاری (شکل 3.1):
دو چشم در واقع در هواپیما در جلوی چشم راست و چپ قرار دارند سیستم نوریکه اجازه می دهد تا با توجه به شبکیه (بخشی گیرنده آنالیز کننده خود) تصاویری از تمام اشیاء محیطی درون منطقه دید روشن هر یک از آنها را؛
سیستم برای پردازش، رمزگذاری و انتقال تصاویر درک شده از طریق کانال های ارتباطی عصبی به بخش قشر تجزیه کننده.
اندام های کمکی مشابه هر دو چشم (پلک ها، ملتحمه، دستگاه لاکریال، عضلات چشم، فاسیا از مدار)؛
سیستم های پشتیبانی از زندگی تجزیه و تحلیل (تامین خون، ناباروری، تولید مایع داخل چشم، تنظیم آب و همودینامیک).
3.1 چشم چشم
چشم انسان (bulbs oculi)، تقریبا 2/3 در آن قرار دارد
حفره مدار، کاملا کروی صحیح نیست. در نوزادان سالم، ابعاد آن، تعیین شده توسط محاسبات، به طور متوسط در محدوده ساجیتال 17 میلی متر، عرض 17 میلی متر و عمودی 16.5 میلی متر برابر است. در بزرگسالان با انحراف معیار چشم، این ارقام 24.4 است؛ 23.8 و 23.5 میلیمتر است. توده ی چشم نوزاد یک بار در حدود 3 گرم است، فرد بالغ تا 7-8 گرم است.
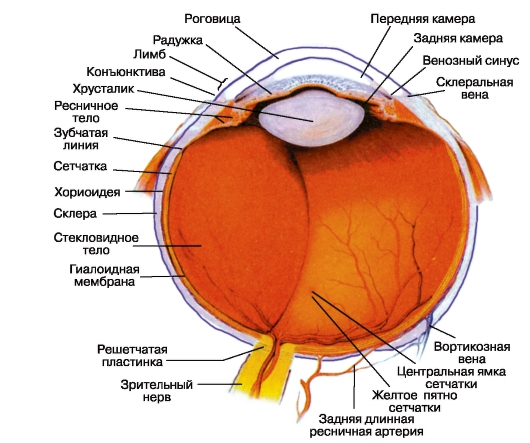
نشانه های تشریحی چشم: قطب قدامی متصل به ارقام قرنیه است، قطب خلفی به نقطه مقابل آن بر روی اسکلرا. خط اتصال این قطبها، محور بیرونی چشم است. مستقیم، به صورت ذهنی برای اتصال سطح خلفی قرنیه با شبکیه در طرح این قطبها، محور داخلی (ساجیتال) نامیده می شود. اندام - جایی که قرنیه به اسکلرا وارد می شود - به عنوان راهنما برای مشخصه های دقیق مکانیزم تمرکز آسیب شناختی تشخیص داده شده در صفحه نمایش ساعتی (شاخص مریدانی) و در مقادیر خطی است که نشان دهنده فاصله از نقطه تقاطع مریدین با لنوب است (شکل 3.2).
در کل، ساختار ماکروسکوپی چشم به نظر می رسد، در نگاه اول، فریب آمیزی ساده است: دو جلد (ملتحمه و مهبل
شکل 3.1ساختار تجزیه کننده بصری انسان (طرح).
چشم و سه غده اصلی (فیبری، عروق، رتیکولار)، و همچنین محتویات حفره های آن در قالب اتاق های قدام و خلفی (پر از طعم آب)، لنز و بدن شیشه ای است. با این حال، ساختار بافتی اکثر بافتها بسیار پیچیده است.
ساختار نازک غشاء و رسانه های نوری چشم در بخش های مربوطه کتاب درسی ارائه شده است. این فصل فرصتی برای دیدن ساختار چشم به عنوان یک کل فراهم می کند تا درک شود
تعاملی عملكردی از قسمتهای مختلف چشم و پدیدههای آن، ویژگیهای تأمین خون و ناباروری، توضیح وقوع و دوره انواع مختلف آسیب شناسی.
3.1.1 غشای فیبر چشم
غشاء فیبرهای چشم (لامپ فیبروز تونیکیک) شامل قرنیه و اسکلرا است که با ساختار تشریحی و ویژگی های عملکردی آنها
شکل 3.2ساختار چشمی یک فرد.
sTV ها بسیار متفاوت از یکدیگر هستند.
قرنیه(قرنیه) - قسمت شفاف قدامی (~ 1/6) از غشای فیبرینی است. محل انتقال آن به اسکلرا (اندام) به شکل یک حلقه شفاف تا عرض 1 میلی متر است. حضور آن با این واقعیت توضیح داده می شود که لایه های عمیق قرنیه به قدری گسترش می یابند که کمی جلوتر از جلو است. ویژگی های متمایز قرنیه: کروی (شعاع انحنای سطح جلویی 7.7 میلی متر، عقب 6.8 میلیمتر)، درخشان ظریف، بدون عروق خونی، دارای حساسیت با لمس بالا و دردناک اما با درجه حرارت پایین، اشعه های نور را با نیروی 40.0- 43 درصد دیوپترها
قطر افقی قرنیه در نوزادان سالم 0/19 ± 0/19 میلی متر است؛ در بزرگسالان،
11 میلی متر (قطر عمودی معمولا ~ 1 میلی متر کوچکتر است). در مرکز آن همیشه از نواحی نازک تر است. این شاخص با سن ارتباط دارد: به عنوان مثال، در 20-30 سال، ضخامت قرنیه به ترتیب 0.534 و 0.707 میلی متر و در 80- 71 سال، 0.518 و 0.618 میلی متر است.
با پلک های بسته، دمای قرنیه در لیمبوس 35.4 درجه سانتی گراد و در مرکز - 35.1 درجه سانتی گراد (با پلک های باز 30 درجه سانتی گراد) است. در این راستا رشد قارچهای قالب با توسعه کراتیت خاصی امکان پذیر است.
در مورد تغذیه قرنیه، این روش به دو صورت انجام می شود: به علت نفوذ از شبکه عروقی پریلیمبل که توسط شریان های قلب و اسموز از رطوبت اتاق قدام و مایع اشک آور شکل گرفته است (نگاه کنید به فصل 11).
اسکررا(اسکررا) - قسمت شفاف (5/6) پوسته خارجی (فیبری) چشم با ضخامت 0.3-1 میلی متر است. این دقیق ترین (0.3-0.5 میلی متر) در ناحیه استوا و در نقطه خروج از چشم عصب بینایی است. در اینجا، لایه های داخلی اسکلرا یک ورقه کریبرا را تشکیل می دهند که از طریق آن axons سلول های گانگلیونی شبکیه عبور می کنند، تشکیل دیسک و ساقه عصب بینایی.
مناطق نازک شدن اسکلرا به اثرات افزایش فشار داخل چشم (توسعه استافیلوم ها، حفاری سر عصب بینایی) و عوامل آسیب رسان، عمدتا مکانیکی (پارگی های زیرجنسی در مکان های معمول، معمولا بین مکان های اتصال عضلات اضافی) آسیب پذیر هستند. در نزدیکی قرنیه ضخامت اسکلرا 0.8-0.8 میلی متر است.
در منطقه لیمبوس، سه ساختار کاملا متفاوت با هم ترکیب شده اند - قرنیه، اسکلرا و ملتحمه چشم. در نتیجه، این منطقه می تواند نقطه شروع برای توسعه فرآیندهای پاتولوژیک پلی مورفها باشد - از التهاب و آلرژی به تومور (پاپیلوم، ملانوم) و همراه با ناهنجاریهای پیشرفته (درموئید). ناحیه لمبال به واسطه شریانهای قاعده قلب (شاخه های شریان های عضلانی) که به فاصله 2 تا 3 میلیمتر از آن شاخه نه تنها به داخل چشم، بلکه در سه جهت دیگر نیز وجود دارد: به طور مستقیم به لنفوس (تشکیل شبکه عروقی منطقه ای)، اپیزودر و مجاور مجاور در طول دوران لیمبوس، یک عصب ضخیم عضلانی تشکیل شده توسط اعصاب مرکزی طولانی و کوتاه تشکیل شده است. از آن شاخه ها خارج می شوند، سپس وارد قرنیه می شوند.
عروق کمي در بافت اسکلرا وجود دارد، تقریبا از انتهای عصب حسی جدا شده و مستعد است.
به توسعه فرآیندهای پاتولوژیک مشخصه کلاژنوز.
به سطح اسکلرا 6 عضله چشم را متصل می کنند. علاوه بر این، دارای کانال های خاص (فارغ التحصیلان، فرستاده). در یکی از آنها، عروق و اعصاب به کروئید انتقال می یابند، و در طرف دیگر، تنه های وریدی از کالیبر های مختلف خارج می شوند.
در سطح داخلی حاشیه قدامی اسکلره یک شیار دایره ای به عرض 0.75 میلی متر وجود دارد. حاشیه خلفی آن تا حدودی قدم به قدم است، که بدن بدن (حلقه قدامی پیوستگی چوپور) پیوست شده است. لبه جلوی شیار مرز در غشای دزیمات قرنیه است. در پایین آن در لبه خلفی، سینوس وریدی اسکلرا (کانال شلم) است. بقیه شیارهای اسکلرال توسط مش مشبک (Reticulum trabeculare) اشغال می شوند (نگاه کنید به فصل 10).
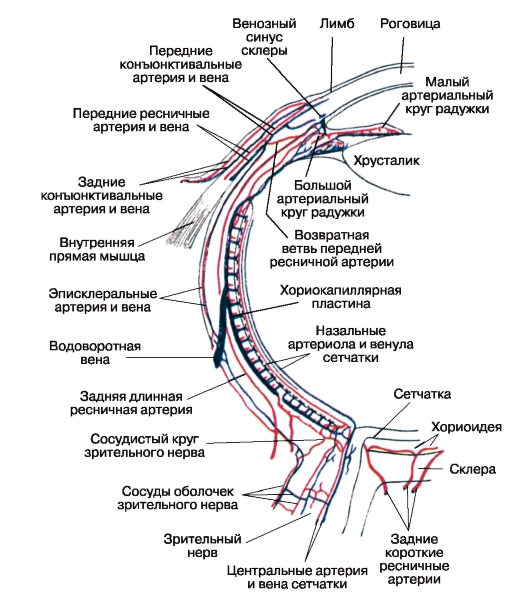
3.1.2 کوروید
کوروئید چشم (تونیکس واسکولا لامپ) شامل سه بخش از همدیگر است - عنبیه، بدن ciliary و choroid.
ایرویز(ایریس) - قسمت جلویی کوروید و در مقابل دو قسمت دیگر آن در نزدیکی دیوار واقع نشده است، بلکه در قسمت جلویی مربوط به لیمبوس است. شکل یک دیسک با سوراخ (دانش آموز) در مرکز (نگاه کنید به شکل 14.1).
در امتداد لبه دانشآموز، اسفنکتر حلقوی است که توسط عصب ایکولوموتور تزریق می شود. یک رقیق کننده شعاعی متصل به عصب سمپاتیک است.
ضخامت عنبیه 0.2-0.4 میلیمتر؛ به خصوص در منطقه ریشه، یعنی در مرز با بدن ciliary، بسیار نازک است. این در اینجاست که با انسداد های سنگین چشم می توان آن را پاره کرد (iridodialys).
بدن متخلخل (تلخی)(Corpus ciliare) - قسمت وسط چوپان - در پشت عنبیه قرار دارد، بنابراین برای بررسی مستقیم در دسترس نیست. در سطح اسکلرا، بدن سلیاری به عنوان یک کمربند 6-7 میلیمتر پیش بینی شده است، که از شکاف اسکلرالی شروع می شود، یعنی در فاصله 2 میلیمتر از لنوبوس. در این حلقه، در این حلقه، دو قسمت می تواند تشخیص داده شود - یک تخت (orbiculus ciliaris) با عرض 4 میلی متر، که در خط دندانه (ora serrata) شبکیه، و یک سیب زمینی (corona ciliaris) 2-3 میلی متر عرض با 70 تا 80 فرایند سیلیاری سفید سفید (processus ciliares) ) هر قسمت به شکل یک غلتک یا صفحه با ارتفاع حدود 0.8 میلی متر، عرض و طول تا 2 میلی متر است.
سطح داخلی بدن ciliary با لنز به اصطلاح tsillary bandilla (zonula ciliaris) متصل به لنز است که شامل مجموعه ای از فیبرهای بافتی بسیار نازک (زنجیری فیبرئه) می باشد. این کمربند به عنوان یک رباط عمل می کند، لنز را معلق می کند. این عضله سلیاری را با لنز به یک دستگاه مجاور چشم متصل می کند.
شبکه عروقی بدن ciliary توسط دو آرتریت دایمی بلند مدت (شاخه های عصب چشم) تشکیل شده است که از طریق اسکلرا در قطب خلفی چشم عبور می کنند و سپس در فضای سوپراکورویید در طول مرزهای 3 و 9 ساعت قرار می گیرند؛ anastomose با شاخه های مجرای صلیبی چپ و راست عقب. نازایی حسی بدن بدنه همانند عنبیه است، موتور (برای بخش های مختلف از عضلات مفیدی) از عصب چشم است.
کوروید(chorioidea)، یا کوروئید مناسب، کلیه اسکلرا خلفی را از خط دندانه به عصب بینایی خط می کشد، توسط شریان های عصبی کوتاه خلفی تشکیل می شود
رامی (6-12)، که از طریق اسکلرا در قطب خلفی چشم عبور می کند.
Choroid دارای تعدادی ویژگی تشریحی است:
از انتهای عصب حسی محروم است، بنابراین فرآیندهای پاتولوژیک در حال رشد آن باعث درد نمی شوند؛
شبکه عروقی آن، با شریان های قدام عروق خونی، آناستوموز نیست، به همین دلیل است که بخش قدامی چشم با کوروئیدیت دست نخورده باقی می ماند.
یک تخت بزرگ عروقی با تعداد کمی از عروق خروجی (4 ورتیک vortikoznye) کمک می کند تا به کاهش سرعت جریان خون و در اینجا پاتوژن های مختلف بیماری را حل و فصل؛
ارگانیک با شبکیه متصل است، که در صورت بیماری های کوروئیدی نیز معمولا در فرایند آسیب شناختی دخیل است.
با توجه به وجود فضای پریکورویید، از اسکلرا به راحتی پوشیده شده است. عمدتا در ناحیه نرمال نگهداری می شود که عمدتا به علت عروق خروجی خروجی آن در منطقه استواوری است. نقش تثبیت کننده نیز توسط عروق و اعصاب نفوذ می شود که از یک فضایی به سمت کروئید نفوذ می کنند (به بخش 14.2 مراجعه کنید).
3.1.3 پوسته داخلی (حساس) چشم
پوسته داخلی چشم - شبکیه چشم(شبکیه) - خطوط داخل کل سطح کوریود. مطابق با ساختار و به همین ترتیب تابع، در آن دو قسمت وجود دارد - اپتیکی (pars optica retinae) و ciliary-iris (pars ciliaris et iridica retinae). اولین عنصر یک بافت عصبی بسیار متفاوتی با نور فتوسنتز است که درک می شود
اشعه های کافی نور با طول موج های 380 تا 770 نانومتر. این بخشی از شبکیه از سر عصبی نوری به قسمت صاف بدن ciliary، که در آن با یک خط دندانه ای به پایان می رسد، گسترش می یابد. علاوه بر این، در یک فرم به دو لایه اپیتلیالی کاهش یافته و خواص نوری خود را از دست داده، آن را درون سطح پوست بدن و عدسی پوشش می دهد. ضخامت شبکیه در مناطق مختلف متفاوت است: در لبه دیسک عصب بینایی 0.4-0.5 میلی متر، در منطقه فوئولا نقطه ی زرد 0.07-0.08 میلیمتر، در خط دندانه دار 0.14 میلیمتر. شبکیه به شدت به کوروئید زیرین تنها در مناطق مختلف متصل است: در طول خط دندانه ای، در اطراف سر عصبی بینایی و در امتداد لبه نقطه زرد. در مناطق باقی مانده، ترکیب شل است، بنابراین در اینجا این است که آن را به راحتی از epithelium رنگی خود را از دست می دهد.
تقریبا در سراسر قسمت اپتیکی شبکیه شامل 10 لایه است (نگاه کنید به شکل 15.1). فورورسپتورهای آن که با اپیتلیوم رنگدانه روبرو هستند، توسط مخروط (حدود 7 میلیون) و چپستیک (100-120 میلیون) نشان داده شده اند. ابتدا در قسمتهای مرکزی پوسته گروه بندی می شوند، دوم در مرکز وجود ندارد و حداکثر تراکم آنها از 10 تا 13 درجه است. علاوه بر حاشیه، تعداد چوبها به تدریج کاهش می یابد. عناصر اصلی شبکیه به علت وجود سلول های مولر و بافت بینابینی به صورت عمودی قرار دارند. عملکرد تثبیت کننده نیز توسط غشاهای مرز شبکیه (membrana limitans interna et externa) انجام می شود.
آناتومیک و با چشم پزشکی در شبکیه چشم، دو ناحیه بسیار مهم عملکردی به وضوح شناسایی می شوند - سر عصبی و نقطه ی زرد که مرکز آن 3.5 میلی متر از لبه ی زمانی دیسک است. همانطور که ما به نقطه زرد نزدیک می شویم
ساختار شبکیه به طور قابل توجهی تغییر می کند: اول، لایه فیبر عصبی ناپدید می شود، سپس سلول های گانگلیونی، سپس لایه داخلی داخلی، لایه ی هسته داخلی و شکل بیرونی بیرونی. فوئولا از نقطه زرد تنها با یک لایه مخروط نشان داده می شود، بنابراین دارای بالاترین رزولوشن است (منطقه دید دید مرکزی، که در فضا حدود 1.2 درجه اشغال می کند).
پارامترهای نور گیرنده. چوب: طول 0.06 میلی متر، قطر 2 میکرون. بخش های بیرونی حاوی رنگدانه ای به نام رودوپسین است که بخشی از طیف انتشار نور الکترومغناطیسی را در محدوده اشعه های سبز (حداکثر 510 نانومتر) جذب می کند.
مخروط: طول 0.035 میلی متر، قطر 6 میکرون. سه نوع مخروطی (قرمز، سبز و آبی) دارای رنگدانه های بصری با ویژگی های مختلف جذب نور هستند. در مخروط های قرمز آن (آیوپسین) اشعه های طیفی را با طول موج 565 نانومتر جذب می کند، در 500 نانومتر سبز، 450 نانومتر آبی رنگ.
رنگدانه های مخروط ها و میله ها در غشا قرار گرفته اند - دیسک های بخش های بیرونی آنها و پروتئین های یکپارچه هستند.
ستون ها و مخروط ها دارای حساسیت نور متفاوت هستند. اولین تابع در روشنایی محیط به 1kd؟ -2 متر (دید در شب)، دومی - بیش از 10 سی دی؟ متر -2 (روز، دید فتوکپی). هنگامی که روشنایی از 1 تا 10 سی دی M-2 متغیر است، همه گیرنده های فتوگرامتر در یک سطح مشخص عمل می کنند (گرگ و میش، بینایی) 1.
سر عصبی نای در نیمه بینی شبکیه (در فاصله 4 میلی متر از قطب خلفی قرار دارد)
1 Candela (cd) یک واحد از شدت نور در معرض روشنایی بدن کاملا سیاه در دمای جامد پلاتین (60 cd با 1 سانتی متر) است.
چشم ها) از نظر فتوگرامترها فاقد فورورتسپتورها است، بنابراین، در زمینه دید، با توجه به محل نمایش آن، یک ناحیه کور وجود دارد.
شبکیه از دو منبع تغذیه شده است: شش لایه داخلی آن را از شریان مرکزی شبکیه (شعاع چشم) و نوروپاتیلیوم از لایه کوریوپاپیلاری غشاء عروقی دریافت می کند.
شاخه های رحم مرکزی و رگهای شبکیه در لایه ای از عصب ها و بخشی از لایه سلول های گانگلیونی عبور می کنند. آنها یک شبکه مویرگی لایه ای تشکیل می دهند که تنها در فوئول های ماکولا وجود ندارد (نگاه کنید به شکل 3.10).
یک ویژگی مهم تشخیصی شبکیه این است که آکسونهای سلول گانگلیونی آن کاملا از پوشش مینول (یکی از عوامل تعیین کننده شفافیت بافت) است. علاوه بر این، مانند کروئید، از انتهای عصب حسی جدا نشده است (نگاه کنید به فصل 15).
3.1.4 هسته داخلی (حفره) چشم
حفره چشم حاوی رسانه نوردهنده و نور رقیق کننده است: طنز آبدار که اتاق های قدام و خلف آن، لنز و بدن شیشه را پر می کند.
چشمانداز دوربین جلو(لامپ های قدامی قدامی) فضای ای است که توسط سطح خلفی قرنیه، سطح قدام عنبیه و قسمت مرکزی کپسول لنز قدامی محدود می شود. جایی که قرنیه به اسکلرا وارد می شود و عنبیه به بدن ciliary، زاویه اتاق قدام (angulus iridocornealis) نامیده می شود. در دیواره بیرونی، سیستم چشم چشم (سیستم آبرسانی) شامل شبکه مشبک، سینوس ورید اسکلرال (کانال شلم) و لوله های جمع کننده (فارغ التحصیلان) است. از طریق
دوربین جلوی دانش آموز آزادانه با عقب ارتباط برقرار می کند. در این نقطه، بزرگترین عمق (2.75 تا 3.5 میلی متر) دارد، که به تدریج به سمت حاشیه می افتد (نگاه کنید به شکل 3.2).
چشمهای عقب دوربین(لامپ خلفی دوربین) در پشت عدسی، که دیواره جلویی آن است، قرار دارد و در خارج از بدن توسط بدن ciliary، پشت بدن شیشه است. دیوار داخلی دیوار استوا از لنز را تشکیل می دهد. کل فضای اتاق خلفی با طناب چسبیده نفوذ کرده است.
به طور معمول، هر دو اتاق چشم با رطوبت آبي پر مي شوند که در ترکيب آن، دياليز خون پلاسمايي است. طعم آفتاب حاوی مواد مغذی، به ویژه گلوکز، اسید آسکوربیک و اکسیژن مصرف شده توسط لنز و قرنیه، و حمل مواد زائد از چشم - اسید لاکتیک، دی اکسید کربن، سلول های رنگی رنگی و دیگر سلول ها را حمل می کند.
هر دو اتاق چشم حاوی 1.23 - 1.32 سانتی متر مایع است که 4 درصد کل محتوای چشم است. حجم دقیقه رطوبت محفظه به طور متوسط 2 میلی متر 3 است، روزانه یک 2.9 سانتی متر است. به عبارت دیگر، تغییر کامل رطوبت محفظه در طول سال
10 ساعت
توازن تعادل بین جریان و خروج مایع داخل چشم وجود دارد. اگر به دلایلی نقض شده باشد، منجر به تغییر در سطح فشار داخل چشم می شود، که حد بالای آن به طور معمول 27 میلی متر جیوه نیست. هنر (هنگامی که با یک تانومتر Maklakov با وزن 10 گرم اندازه گیری می شود).
نیروی اصلی اصلی ایجاد جریان مداوم مایع از اتاق خلفی به قدام و سپس از طریق زاویه اتاق قدامی فراتر از چشم، تفاوت فشار در حفره چشم و سینوسی وریدی اسکلرا (حدود 10 میلی متر) و همچنین در سینوس مشخص شده و رگهای قاعدگی جلو.
لنز(لنز) بدن شفاف شفاف نیمه جامد به شکل یک لنز دوقطب محصور در یک کپسول شفاف با قطر 9-10 میلیمتر و ضخامت (بسته به محل اقامت) 3.6-5 میلی متر است. شعاع انحنای سطح جلو آن به تنهایی 10 میلیمتر است، عقب 6 میلیمتر است (در حالت حداکثر ولتاژ مکانی 5.33 و 5.33 میلیمتر)، بنابراین در حالت اول، قدرت انشعاب لنز به طور متوسط 19.11 Dptr است، در مرحله دوم - 33.06 دیوپتر در نوزادان، لنز تقریبا کروی است، دارای بافت نرم و قدرت انشعاب تا 3500 دیوپتر است.
در چشم، لنز بلافاصله پس از آریزونا در توخالی روی سطح جلویی بدن شیشه ای - در انجیر شیشه (fossa hyaloidea) قرار دارد. در این موقعیت، آن را توسط الیاف شیشه ای متعدد نگهداری می شود، که با هم یک بسته سوسپانسیون (کمربند مصنوعی) را تشکیل می دهند (نگاه کنید به شکل.
12.1).
سطح پشتی لنز، و همچنین جلو، با رطوبت آب شسته می شود، زیرا در طول تمام طول از شیشه ای با یک شکاف باریک (spatium retrolentale) جدا شده است. با این حال، در امتداد لبه بیرونی فسچه شیشه ای، این فضا توسط رباط ضخیم حلقوی Weiger که بین لنز و بدن شیشه ای قرار دارد، محدود می شود. لنز توسط فرآیندهای متابولیک با رطوبت محفظه طراحی شده است.
اتاق شیشه ای شیشه ای چشم(bulb vitreous cavity camera) بخش خلفی حفره را اشغال می کند و با یک بدن شیشه ای (corpus vitreum) پر می شود که در کنار لنز بلورین در جلوی آن قرار دارد و در این جا یک دندانه کوچک (fossa hyaloidea) ایجاد می شود و بقیه در تماس با شبکیه قرار می گیرند. شیشه ای
بدن یک جرم ژلاتین شفاف (مانند یک ژل) با حجم 3.5-4 میلی لیتر و جرمی حدود 4 گرم است که حاوی مقدار زیادی است اسید هیالورونیک و آب (تا 98٪). با این حال، فقط 10 درصد از آب با اجزای بدن شیشه همراه است، بنابراین تبادل مایع در آن کاملا فعال است و بر اساس برخی از داده ها، 250 میلی لیتر در روز به دست می آید.
به طور مکرر، استروما شیشه استریا (استروما ویتروم) منتشر می شود، که نفوذ کانال شیشه ای (کلوچه) و غشای هیالوئید را در اطراف آن بیرون می کشد (شکل 3.3).
استروما شیشه ای شامل ماده مرکزی نسبتا شل است که در آن مناطق اپتیکی خالی پر از مایع (طنز) و فیبرهای کلاژن است. دومی، فشرده شده، چندین زاویه شیشه ای و یک لایه مرطوب کننده را تشکیل می دهد.
غشای هیالوئید شامل دو قسمت است - قدامی و خلفی. مرز بین آنها در امتداد خط دندانی شبکیه عبور می کند. به نوبه خود، غشای حاشیه قدام دو بخش جدا از آناتومیک دارد - بلورین و زونولار. مرز بین آنها رباط قلب و قلب دایره ای ویگر است که تنها در دوران کودکی قوی است.
جسم زردرنگ فقط در ناحیه پایه قدام و خلفی آن شباهت دارد. در زیر اول، حاکی از آن است که جسم زردرنگ به طور همزمان به اپیتلیوم بدن ciliary در فاصله 1-2 میلی متر در قدام به لبه دندانه ای (ora serrata) شبکیه و 2-3 میلیمتر خلفی به آن متصل است. پایه خلفی بدن شیشه ای، محدوده ثابت شدن آن در اطراف سر عصبی بینایی است. اعتقاد بر این است که بدن شیشه ای نیز با شبکیه در ناحیه ماکولا همراه است.
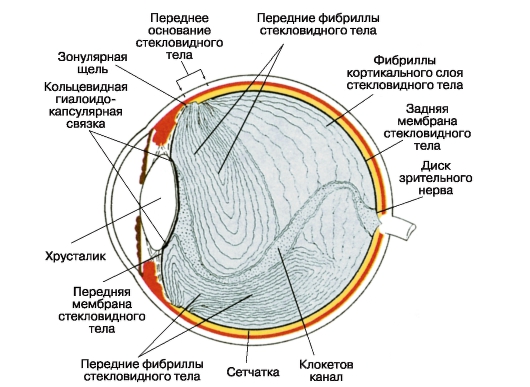
شکل 3.3.بدن شیشه ای از چشم انسان (بخش ساجیتال) [پس از N.S. Jaffe، 1969].
کانال شیشه ای (کولیتوف) (کانالی هیالوئید) از بدن شیشه ای شروع می شود از یک لبه سرخدار از لبه های سر عصبی قرنیه و از طریق استروما به سمت کپسول لنز خلفی عبور می کند. عرض حداکثر کانال 1-2 میلیمتر است. در دوره جنینی، عروق شیشه ای از طریق آن عبور می کند، که تا زمان تولد کودک خالی است.
همانطور که قبلا ذکر شد جریان سیال در بدن شیشه ای ثابت است. از اتاق خلفی چشم، مایع تولید شده توسط بدن ciliary وارد قسمت قدام شیشه ای از طریق شکاف زونولار می شود. سپس مایع وارد شده به بدن شیشه ای به شبکیه و سوراخ پیشابرایلی در غشای هیالوئید حرکت می کند و از چشم هم از طریق ساختارهای عصب بینایی و هم در فرایند پرایسکولین جریان می یابد.
فضای عروقی شبکیه (نگاه کنید به فصل 13).
3.1.5 مسیر بصری و مسیر رفلکس ذهنی
ساختار تشریحی مسیر بصری بسیار پیچیده است و شامل تعدادی از لینک های عصبی است. در داخل شبکیه چشم هر لایه ای از میله ها و مخروط ها (نورورسپتورها - I نورون)، پس از آن یک لایه دو قطبی (II نورون) و سلول های گانگلیونی با آکسون های طولانی (III نورون). با هم آنها بخشی محیطی از تحلیلگر بصری را تشکیل می دهند. مسیرها توسط اعصاب بصری، chiasma و مجراهای بصری نشان داده می شوند. دومی در سلول های بدن مفصلی بیرون می افتد، که نقش مرکزی بصری را بازی می کند. از آنها ابتدا فیبرهای مرکزی را ایجاد می کنند
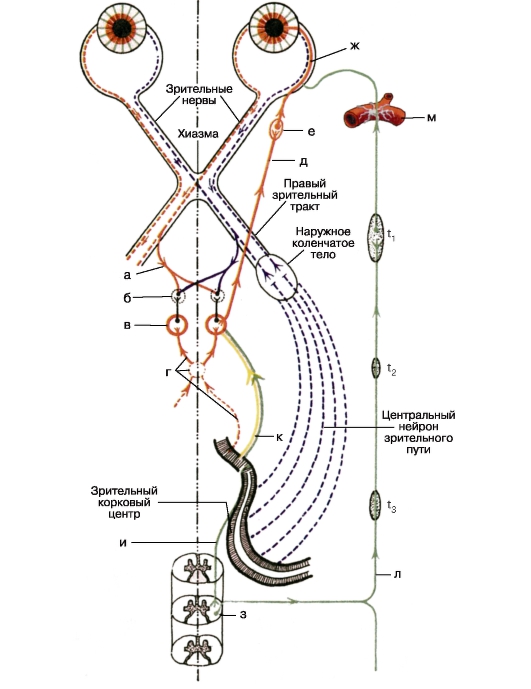
شکل 3.4.مسیرهای ویژوال و ذهنی (نمودار) [مطابق با C. Behr، 1931، با تغییرات].
توضیح در متن
نورون مسیر بصری (radiatio optica)، که به ستون فقرات گوشه مغز می رسد. در اینجا ابتدا قرار گرفته است
مرکز تحلیلی بصری (شکل 3.4).
عصب نوری(n opticus) توسط آکسون های سلول های گانگلیونی شکل گرفته است
شبکیه چشم و به chiasma به پایان می رسد. در بزرگسالان، طول کل آن 35 تا 55 میلی متر است. قسمت قابل توجهی از عصب قطعه مداری (25-30 میلی متر) است که در افق افقی یک خم شکل S شکل گرفته است، به طوری که در هنگام حرکت چشم، تنش ایجاد نمی شود.
برای یک فاصله قابل توجه (از خروج از چشم تا ورود به کانال بینایی - canalis opticus)، عصب، مانند مغز، دارای سه پوسته است: سخت، آراکنویید و نرم (نگاه کنید به شکل 3.9). همراه با ضخامت آن 4-4.5 میلی متر است، بدون آنها - 3-5 میلی متر. در چشم، ماده دوا با اسکلرا و کپسول دهان، و در کانال نوری با پرایستوم ترکیب می شود. قطعه intracranial از عصب و chiasma واقع در مخزن chiasmatic subarachnoid تنها در پوسته نرم پوشیده شده است.
فضاهای اکلوزال قسمت اعظم عصب (زیردورال و زیراراکنویید) با فضاهای مشابه مغز مرتبط هستند، اما از یکدیگر جدا شده اند. آنها با یک مایع از ترکیب پیچیده (داخل چشم، بافت، مغز و نخاع) پر می شوند. از آنجاییکه فشار داخل چشم به طور معمول 2 برابر بیشتر از فشار داخل جمجمه (10 تا 12 میلی متر جیوه) است، جهت جریان آن با گرادیان فشار همخوانی دارد. استثنا زمانی است که فشار داخل جمجمه به طور قابل توجهی افزایش می یابد (مثلا در هنگام رشد تومور مغزی، خونریزی داخل حفره جمجمه ای) یا برعکس، تن چشم به طور قابل توجهی کاهش می یابد.
تمام عصب های عصبی که عصب بینایی را تشکیل می دهند به سه دسته اصلی تقسیم می شوند. آکسونهای سلولهای گانگلیونی که از قسمت مرکزی (ماکولی) شبکیه پخش می شوند، بسته نرم افزاری پاپیلوموکولار را تشکیل می دهند که به نیمه عمودی سر عصبی وارد می شود. الیاف گانگلیون
سلول های نیمه بینی از شبکیه چشم در امتداد خطوط شعاعی در نیمه بینی قرار می گیرند. الیاف مشابه، اما از نیمه زمانی شبکیه، در مسیر سر عصب بینایی از بالا و پایین "جریان" بسته نرم افزاری papillomacular.
در بخش مدار عصب بینایی در نزدیکی چشم، نسبت بین الیاف عصبی همانند دیسک آن باقی می ماند. بعد، بسته نرم افزاری پاپیلوموکولر به سمت محوری حرکت می کند و الیاف از چهار گوش موقع شبکیه به تمام نیمی از عصب بینایی حرکت می کنند. بنابراین، عصب بینایی به وضوح به سمت راست و چپ تقسیم می شود. تقسیم آن به نیمه های بالا و پایین کمتر مشخص می شود. یکی از ویژگی های مهم بالینی این است که عصب از انتهای حساس عصب بی خبر است.
در حفره جمجمه، اعصاب بینایی در ناحیه پایه ی ترکی ترکیبی از کایاسما (chiasma opticum) است که پوسته پوشیده شده و ابعاد زیر را دارد: طول 4-10 میلی متر، عرض 9-11 میلی متر، ضخامت 5 میلی متر. Chiasma در زیر دیافراگم از زینت ترکیه (منطقه حفاظت شده از مواد دوار)، بالا (در قسمت پشتی) - پایین بطن سوم مغز، در طرف - با آرتراهای داخلی کاروتید، در پشت - قیف هیپوفیز مرزی است.
در چیسم الیاف عصبی بینایی، با توجه به قسمت های مربوط به نیمه بینی بین شبکیه، تقریبا همپوشانی دارد. با چرخش به طرف مقابل، آنها با فیبرهایی که از نیمه های زمان شبکیه چشم دیگر متصل می شوند اتصال می یابند و مسیرهای اپتیکی را تشکیل می دهند. بسته های پاپیلوموکولی تقریبا با هم همپوشانی دارند.
دستگاه های نوری (tractus opticus) از سطح خلفی چیسم شروع می شود و با خارج شدن از دور
دو طرف مغز ساقه، در قسمت بدن جمجمه بیرونی (corpus geniculatum laterale)، بخش خلفی از غده نوری (تالاموس اپتیکوس) و کادلوکرومی قدامی (Corpus quadrigeminum anterius) در طرف مربوطه خاتمه می یابد. با این حال، تنها اجسام مفصلی بیرونی مرکز بصری بدون قید و شرط زیرکوریتی هستند. دو نهاد باقی مانده دیگر توابع را انجام می دهند.
در دستگاه های اپتیکی که طول آن در یک بالغ به 30 تا 40 میلیمتر می رسد، بسته نرم افزاری پاپیلوموکولر نیز موقعیت مرکزی را اشغال می کند و فیبر های متقاطع و غیر مجاور همچنان جزء جداگانه ای هستند. در همان زمان، اول از آنها به صورت ventromedially قرار دارد، و دوم آنها dorsolateral هستند.
پرتوهای ویژوال (فیبرهای نورون مرکزی) از سلول های گانگلیونی لایه های پنجم و ششم بدن بدنی خارجی آغاز می شود. اولا، آکسونهای این سلولها به اصطلاح میدان Vernicke شکل می یابند و پس از عبور از ران خلفی کپسول داخلی، آنها را در ماده سفید قاعده گوش داخلی مغز قرار می دهند. نورون مرکزی به زاویه ی یک پرنده ی پرنده (sulcus calcarinus) به پایان می رسد. این منطقه مرکز بصری حسی را نشان می دهد - میدان مغناطیسی 17 با توجه به بردمین.
مسیر رفلکس دانش آموزی - نور و نصب چشم در یک فاصله کوتاه - بسیار پیچیده است (نگاه کنید به شکل 3.4). قسمت اعصاب قلب رفلکس (a) از اولین اول از مخروط ها و میله های شبکیه ای به شکل الیاف مستقل آغاز می شود که بخشی از عصب بینایی هستند. در چیسم، آنها همانند فیبرهای نوری به یکدیگر متصل می شوند و به قسمت های نوری منتقل می شوند. در مقابل اجسام خمشی خارجی، الیاف شاخکی موتور، آنها را ترک می کنند و پس از تقاطع جزئی، به چهارچرخ
پایان دادن به سلول (b) از منطقه به اصطلاح pretectal (منطقه pretectalis). بعد، نورونهای بینابینی جدید بعد از تقاطع جزئی به هسته های متناظر (Yakubovich - Edinger - Westfal) از عصب چشم (c) هدایت می شوند. الیاف Afferent از نقطه زرد شبکیه هر چشم در هر دو هسته oculomotor (g) نشان داده شده است.
مسیر مهاجرت ناباروری اسفنکتر عنبیه از هسته های ذکر شده آغاز می شود و با یک بسته مجزا در ترکیب عصب چشم (Oculomotorius) (d) می رود. در مدار، الیاف اسفنکتر وارد شعبه پایین و سپس از طریق ریشه oculomotor (radix oculomotoria) به گره ciliary (e). در این قسمت نورون I مسیر مورد نظر را به پایان می رساند و شروع می شود II. در هنگام خروج از گره ciliary، الیاف اسفنکتر به عنوان بخشی از اعصاب سیلیری کوتاه (Nn Ciliares breves)، پس از عبور از اسکلرا، وارد فضای پرخورائی می شوند، جایی که آنها عضله عصبی (g) را تشکیل می دهند. شاخه های نهایی آن نفوذ عنبیه و وارد کردن عضله با بسته های رادیال جداگانه می شوند، به طوری که آنها را به صورت ذهنی از بین می برد. در کل، 70 تا 80 قطعه از این موارد در اسفنکتر دانش آموز وجود دارد.
مسیر مخرب دیلاتور دانش آموز (متراکم دیلاتاتور pupillae)، که ناهنجاری سمپاتیک را دریافت می کند، از مركز بیضه دریایی بودجه آغاز می شود. دومی در شاخ های قدامی نخاعی (h) بین C VII و Th II قرار دارد. از این طریق، شاخه های اتصال، که از طریق تنه مرزی عصب سمپاتیک (l) و سپس گانگلیس سمپاتیک پایین تر و گردن رحم (t 1 و t 2)، به گانگلیون بالا (t 3) (سطح C II -C IV) می رسند. در اینجا مسیر نورون را به پایان می رسانیم و دوم را آغاز می کنیم، که بخشی از پیچیدگی عروق کاروتید داخل (m) است. در حفره جمجمه فیبر، انحنای نازک
توروس دانش آموز، خروج از رشته ذکر شده، وارد گره سه گانه (گسر) (گانگستری سه گانه)، و سپس آن را به عنوان بخشی از عصب بینایی (Ophthalmicus) را ترک کنید. در حال حاضر در نوک مدار، آنها به عصب nasolabial (Nasociliaris) منتقل می شوند و سپس همراه با اعصاب بلند سلیاری (Nil Ciliares longi)، نفوذ به چشم 1.
عملکرد خلفی دانشآموز توسط مرکز هیپوتالاموس supranuclear، که در پایین بطن سوم مغز در مقابل قیف هیپوفیز قرار دارد، تنظیم می شود. از طریق شکل گیری رتیکول، آن را به مرکز ciliospinal Budga متصل می شود.
واکنش دانش آموزان به همگرایی و محل اقامت دارای ویژگی های خاص خود است، و کمان های رفلکس در این مورد متفاوت از آنچه که در بالا شرح داده شد.
با همگرایی، تحریکات پیشگیرانه از انقباض عضلات رکتوس داخلی به عنوان یک محرک برای انقباض دانش آموز به کار می رود. اقامت توسط ناشناختگی (نقص) تصاویر اشیای خارجی بر روی شبکیه تحریک می شود. بخشی از قوس رفلکس دانش آموز در هر دو مورد یکسان است.
همانطور که گفته شد، مرکز نصب چشم در فاصله کوتاهی، در میدان مغناطیسی Brockmann 18 است.
3.2 سوکت چشم و محتویات آن
مدار (مدار) یک ظرف استخوانی برای چشم است. از طریق حفره، قسمت پشتی (retrobulbar) که با بدن چربی (corpus adiposum orbitae)، عصب بینایی، اعصاب حرکتی و عضلات پر شده و عضلات حرکتی چشم عبور می کند
1 علاوه بر این، مسیر دلبستگی مرکزی (مرکزی) که از مركز بودج به قشر مغز متصل می شود. از این طریق مسیر منفذ اسفنکتر دانشآموز آغاز می شود.
چی، بلند کردن عضلات پلک فوقانی، تشکیلات فاشی، رگ های خونی. هر مدار به شکل یک هرم تتراگرای کوتاه شده با آپکس آن به طرف جمجمه در یک زاویه 45 درجه به هواپیما ساجیتال است. در یک بزرگسال، عمق مدار 4-5 سانتی متر است، عرض افقی در ورودی (oritus aditus) حدود 4 سانتی متر است، عمودی یک 3.5 سانتیمتر است (شکل 3.5). سه از چهار دیوار مدار (به غیر از بیرون) با سینوسی های پارانازال مرز می شوند. این محله اغلب به عنوان دلیل اصلی توسعه برخی فرآیندهای پاتولوژیک در آن، اغلب طبیعت التهابی، عمل می کند. جوانه زني تومورهاي ناشي از سينوس هاي قدامي، پيشاني و ماگزيلا نيز ممکن است (به فصل 19 مراجعه شود).
بیرونی، با دوام ترین و کمترین آسیب پذیر به بیماری ها و صدمات، دیوار مدار به صورت ناگهانی، بخشی از استخوان پیشانی و بال بزرگ استخوان اسفنوئیدی شکل می گیرد. این دیوار محتویات مدار را از انحنای زمانی جدا می کند.
دیوار فوقانی مدار به طور عمده توسط استخوان پیشانی شکل گرفته است، که در ضخامت آن معمولا سینوس (sinus frontalis) وجود دارد و تا حدی (در قسمت پشتی) - توسط یک بال کوچک از استخوان اسفنوئید؛ مرز با حنجره قاعده قدامي است و اين شرايط شدت را تشخيص مي دهد عوارض احتمالی در خسارت آن. در قسمت داخلی قسمت اعصاب استخوان پیشانی، در لبه پایین تر، یک پروانه کوچک استخوانی (اسپینا تروکلیریس) وجود دارد که حلقه تاندون آن متصل است. از طریق آن تاندون عضله مچ پا را می گذراند که به طرز چشمگیری مسیر پیشرفت آن را تغییر می دهد. در قسمت بیرونی فوقانی استخوان پیشانی، یک شکاف از غدد درون رحم (fossa glandulae lacrimalis) وجود دارد.
دیوار داخلی مدار در یک فاصله بزرگ که توسط ورقه بسیار استخوانی تشکیل شده است - لام. اوربیتالیز (rarugasea)
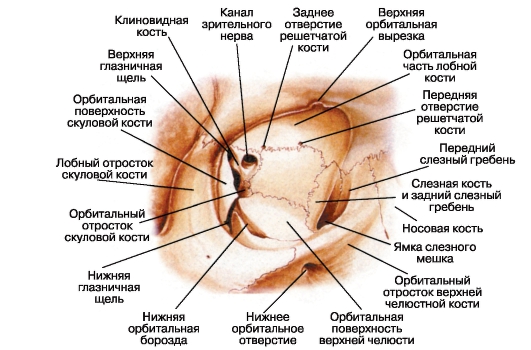
شکل 3.5مدار (راست).
استخوان های دوخته شده. جبهه متصل اشک با استخوان پشت اشک تاج و استخوان فرونتال از فک بالا با تاج مقابل از اشک، پشت - بدن از استخوان اسفنوئید، بالای - بخشی از استخوان فرونتال، و در پایین - فک بالا و کامی استخوان. بین پشته اشک و استخوان فرونتال فک فوقانی دارای یک فرورفتگی - حفره اشکی (حفره sacci lacrimalis) 7 x 13 میلی متر است، در واقع کیسه اشکی (saccus lacrimalis). در زیر این فسا به کانال بینی (Canalis nasolacrimalis) منتقل می شود، که در دیواره استخوان ماگزیلاری واقع شده است. این شامل مجرای بینی (ductus nasolacrimalis) است که در فاصله 1.5 تا 2 سانتی متر خلفی به حاشیه قدام پایین پاها قرار دارد. با توجه به شکنندگی آن، دیوار Medial از مدار به راحتی آسیب می زند حتی با آسیب های نازک با توسعه آمفیزم پلک ها (اغلب) و خود را (کمتر). علاوه بر این، بیماریزائی است
فرایندهای منطقی که در سینوس اخلاقی رخ می دهند، نسبتا آزادانه در جهت مدار توزیع می شوند و منجر به ایجاد تورم التهابی بافت های نرم (سلولیت)، سلولیت یا نوریت نور می شود.
دیوار پایین تر از مدار نیز دیواره فوقانی سینوس ماگزیلاری است. این دیواره به طور عمده توسط سطح مداری فک فوقانی تشکیل شده است، و همچنین بخشی از استخوان ساق پا و روند مداری استخوان پلاتین است. با صدمات ممکن است شکستگی دیوار پایین، که گاهی اوقات همراه با حذف چشم و محدود کردن تحرک آن به سمت بالا و بالا در طول نقض عضله مچ پا پایین است. دیوار پایینتر از مدار از دیواره استخوانی شروع می شود، کمی از طرف ورودی به کانال بینی. فرآیندهای التهابی و نئوپلاستیک در حال رشد در سینوس ماگزیلاری، کاملا به راحتی در جهت مدار گسترش می یابد.
در بالای دیوار مدار، چندین سوراخ و شکاف وجود دارد که از طریق آن تعدادی عصب و عروق بزرگ وارد حفره می شوند.
1. کانال استخوان عصب بینایی (کانالی اپتیکوس) 5-6 میلیمتر. این در مدار با یک سوراخ دور (foramen opticum) با قطر حدود 4 میلیمتر آغاز می شود، حفره هایش را با هسته جمجمه میانی متصل می کند. از طریق این کانال، عصب بینایی (Opticus) و عصب چشم (Ophthalmica) وارد مدار می شوند.
2. فرسور مداری برتر (fissura orbitalis superior). بدنه ی استخوان اسپنوئیدی و بالهای آن تشکیل شده است و مدار را با انتهای قاعده مغزی میانی متصل می کند. تنگ تر فیلم tonkoysoedinitelnotkannoy که از طریق آن مدار سه شاخه اصلی عصب بینایی هستند (تعداد ophthalmicus 1 - اشکی، nosoresnichny و اعصاب فرونتال (NN lacrimalis، nasociliaris همکاران frontalis)، و همچنین به عنوان تنه بلوک، تخلیه و اعصاب حرکات (به NN trochlearis، .. . abducens و oculomotorius) از طریق همان شکاف او ترک چشم فوقانی وین (V ophthalmica برتر) در صورت آسیب این منطقه توسعه یک علامت مشخصه: .. افتالموپلژی کامل، یعنی عدم تحرک کره چشم، پتوز (پتوز) پلک بالایی، اتساع مردمک، کاهش .. لمسی در همهجا قرنیه و پوست پلک، گسترش رگهای شبکیه و اگزوفتالموس کوچک است. با این حال، "سندرم شقاق مداری برتر" ممکن است بیان کامل آسیب دیده نیست که به همه نیست، بلکه تنها برخی تنه های عصبی رفتن را از طریق این شکاف است.
3. فرسور مداری پایین (fissura orbitalis lowerferior). شکل لبه پایین بال بزرگ استخوان اسفنوئیدی و بدن فک بالا، یک پیام را فراهم می کند
1 شاخه اول عصب سه گانه (Trigeminus).
مدارهایی با پتریوگپلاستی (در نیمه عقب) و فواره زمانبندی. این شکاف نیز توسط غشای بافت همبند بسته شده است، که در آن فیبرهای عضله مدار (m Orbitalis) که از طریق عصب سمپاتیک نفوذ می کنند، در هم تنیده می شوند. مدار Therethrough برگ یکی از دو شاخه از رگ چشم پایین تر (دیگر جریان به داخل ورید چشم بالا)، anastomosing سپس pterygoid شبکه وریدی (ET شبکه سیاهرگی pterygoideus)، و شامل عصب infraorbital و عروق (NA infraorbital)، عصب گونه (n است. Zygomaticus ) و شاخه های مداری گره pterygopalatine (ganglion pterygopalatinum) است.
4. سوراخ دور (foramen rotundum) در بال بزرگ استخوان اسفنوئید قرار دارد. این کانال واسطه قاعده وسط را با pterygopalatomy متصل می کند. از طریق این سوراخ عبور می کند در شعبه دوم عصب سه قلو (. N maxillaris)، که از آن در حفره pterygopalatine گسترش عصب infraorbital، و در پایین تر (N infraorbitalis.) - (. N zygomaticus) گونه های عصبی است. هر دو عصب پس از نفوذ به داخل حفره مدار (اولین زیر مقعد) از طریق فرسایش مداری پایین تر نفوذ می کنند.
5. دهانه های شبکه در دیوار مدیان مدار (foramen ethmoidale anterius et posterius)، که از طریق آن اعصاب مشابه نامیده می شود (شاخه های عصب سینوس بینی)، شریان ها و رگه ها.
علاوه بر این، در بال بزرگ استخوان اسفنوئید، یک سوراخ دیگری وجود دارد - بیضی شکل (ovale foramen)، که کانون قشر متوسط قلب را با دور کمر متصل می کند. شاخه سوم عصب سهگنال (n. Mandibularis) از طریق آن عبور می کند، اما در ناباروری ارگان بینایی شرکت نمی کند.
در پشت چشم، در فاصله 18-20 میلی متر از قطب خلفی، یک گره ciliary (ganglion ciliare) 2x1 میلی متر وجود دارد. این زیر عضله مستقیم بیرونی قرار دارد که در این ناحیه قرار دارد
سطح عصب بینایی. گره سیلیاری یک گانگلیون عصب محيطی است که سلولهای آن از طریق سه ریشه (ردیس nasociliaris، oculomotoria et sympathicus) به الیاف اعصاب متصل می شوند.
دیواره های استخوانی مدار با پریستیتی نازک اما با دوام (periorbita) پوشیده شده است که در ناحیه ساق های استخوانی و کانال نوری بسیار محکم است. باز کردن دومی توسط یک حلقه تاندون (annulus tendineus communis Zinni) احاطه شده است، که از آن عضلات ایکولوموتور شروع می شود، به استثنای مچ پایینی. آن از دیواره پایین استخوان مدار، در نزدیکی ورودی کانال نازولاکریال می باشد.
علاوه بر پرایستوم، فاشیای مدار، بر طبق نامطلوب آناتومی بین المللی، شامل واژن چشم، فاسیای عضلانی، سپتوم مدار و بدن چربی مدار (corpus adiposum orbitae) می باشد.
واژن چشم (لپه واژن، که قبلا فیشاسی لامپ های Tenoni نامیده می شود)، تقریبا تمام چشم را پوشش می دهد، به استثنای قرنیه و نقطه خروج عصب بینایی. بزرگترین تراکم و ضخامت این فاسیا در ناحیه استوا از چشم دیده می شود، جایی که تاندون های عضلات جنبش چشم از طریق آن به سمت نقطه پیوستگی به سطح اسکلرا عبور می کنند. همانطور که به لیمبوس نزدیک می شوید، بافت واژن ضعیف می شود و در نهایت به تدریج در بافت زیر جلدی از بین می رود. در مناطقی که تفکیک با عضلات اضافی انجام می شود، به آنها یک پوشش بافت همبند نسبتا متراکم می دهد. از همان منطقه، رشته های متراکم (عضلات فاسیای)، که واژن چشم را با پریوستم دیواره ها و لبه های مدار متصل می کنند، رها شود. به طور کلی این نخ ها یک غشای حلقوی شکل هستند که موازی با استوا چشم است.
و آن را در مدار در موقعیت پایدار نگه می دارد.
فضای چشم بافت واژینال (قبلا Spatium Tenoni) یک سیستم فشرده در بافت اپیزکالال شل است. جنبش آزاد چشم را در مقدار مشخصی فراهم می کند. این فضا اغلب برای اهداف جراحی و درمانی (انجام عملیات تقویت اسکلرو از نوع ایمپلنت، تزریق داروها) استفاده می شود.
سپتوم مداری (سپتوم سپتوم) یک ساختار به خوبی تعریف شده از نوع فاشیستی است که در قسمت جلو قرار دارد. لبه های مداری غضروف پلک ها را با لبه های استخوانی مدار متصل می کند. با هم، آنها همانند پنجمین دیوار متحرک خود را تشکیل می دهند، که با پلک های بسته به طور کامل حفره مدار را جداسازی می کند. مهم است که به خاطر داشته باشید که در ناحیه دیوار medial از مدار، این پارتیشن، که همچنین فاسیا تارسوربیتال نامیده می شود، به قسمت خلفی مچ پا استخوان لوزالمعده متصل می شود؛ سوکت چشم
حفره مدار با یک بدن چربی (corpus adiposum orbitae) پر شده است، که در یک aponeurosis نازک محصور شده و از طریق پلهای بافت همبند نفوذ می کند و آن را به بخش های کوچک تقسیم می کند. با توجه به پلاستیسیته، بافت چربی با حرکت آزاد عضلات چشم مدفون (با انقباض آنها) و عصب بینایی (در هنگام حرکت چشم) دخالت نمی کند. از پروستوم، بدن چربی به وسیله یک فضای شکاف مانند جدا شده است.
رگ های خونی مختلف، موتور، حس گر و سمپاتیک، از مدار به سمت بالا از طریق ورودی عبور می کنند.
این اعصاب، همانطور که قبلا ذکر شده است، در بخش مربوطه این فصل به تفصیل شرح داده شده است. همین امر به عصب بینایی نیز اعمال می شود.
3.3. ارگان های کمکی چشم
اندام های کمکی چشم (organa oculi accesoria) عبارتند از پلک ها، ملتحمه، ماهیچه های چشم، دستگاه لاکریال و فاسیا از مدار که قبلا در بالا توضیح داده شده است.
3.3.1 پلک ها
پلک ها (کف دست)، بالا و پایین، ساختارهای ساختاری تلفن همراه هستند که در جلوی چشم قرار دارند (شکل 3.6). با توجه به حرکات چشمک زدن، آنها به توزیع مجدد سیال اشک آور بر روی سطح آنها کمک می کنند. پلک های فوقانی و پایین در زوایای مدیال و جانبی بوسیله چسبندگی (Comissura palpebralis medialis et lateralis) متصل می شوند. تقریبا
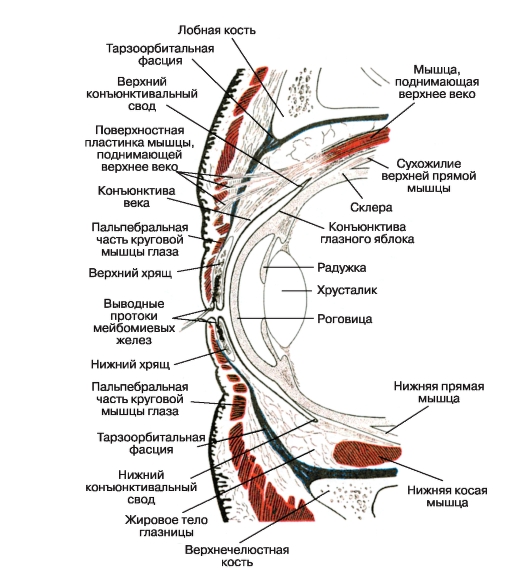
شکل 3.6پلک ها و بخش قدامی چشم (برش ساجیتال).
5 میلیمتر به سمت لبه های داخلی پلکها میچرخند و جهت سکته مغزی خود را تغییر میدهند و خمشی را شکل می دهند. فضای آنها مشخص شده است دریاچه یونجه (lacus lacrimalis) نامیده می شود. همچنین یک ارتفاع کوچک صورتی وجود دارد - Caruncle lacrimal (caruncula lacrimalis) و مجاور مجاور ترشح ملتحمه (plica semilunaris conjuntivae).
با پلک های باز، لبه ها فضای خود را محدود می کنند. شکل بادام، نامیده شد شکاف پالپبرال (rima palpebrarum). طول افقی آن 30 میلی متر است (برای یک بزرگسال)، و ارتفاع در بخش مرکزی بین 10 تا 14 میلیمتر است. در داخل شکاف پالپبرا، تقریبا کل قرنیه قابل مشاهده است، به استثنای قسمت بالایی، و مناطق اسکلرا در مجاورت آن، سفید هستند. با پلک های بسته، شکاف چشم ناپدید می شود.
هر پلكی شامل دو صفحه است: خارجی (پوستی عضلانی) و داخلی (تارسالولاسیون).
پوست پلک ها منعکس شده است، به راحتی در فویل ها جمع شده و با غده های چربی و عرق همراه است. سلولز دروغگو در زیر آن بدون چربی است و بسیار شل است که به گسترش سریع ادم و خونریزی در این محل کمک می کند. معمولا دو برابر درشت و یا درشت روی سطح پوست به وضوح قابل مشاهده است - بالا و پایین. به عنوان یک قاعده، آنها با لبه های مربوط به غضروف همخوانی دارند.
غضروف پلک ها (tarsus superior et subferior) به شکل صفحات افقی کمی محو به صورت افقی با لبه های گرد حدود 20 میلی متر طول، 10-12 و 5-6 میلیمتر و به ضخامت 1 میلی متر است. آنها از بافت همبند بسیار متراکم تشکیل شده است. با استفاده از لیگامان های قدرتمند (لاین، Palpebrale mediate et laterale)، انتهای غضروفی به دیواره های مربوط به مدار متصل می شوند. به نوبه خود، حاشیه مداری غضروف به طور پیوسته متصل است
با لبه مدار به وسیله بافت فیشال (سپتوم صلیبی).
غدد ميبومي آلوئولي بلند (تارسلا گندالولا) در ضخامت غضروف قرار دارد - حدود 25 در غضروف فوقاني و 20 در پايين ترين غده. آنها در ردیف های موازی اجرا می شوند و مجرای دفع ادرار را در نزدیکی لبه عقب پلک ها باز می کنند. این غدد باعث ایجاد ترشحات لیپیدی می شود که لایه بیرونی فیلم پری را به وجود می آورد.
سطح پشتی پلک ها با یک غشاء اتصال (ملتحمه) پوشیده شده است که به سختی به غضروف بستگی دارد و در خارج از آنها آرک های متحرک تشکیل می شود - عمیق تر و کوچکتر است و به راحتی قابل بازرسی برای بازرسی است.
لبه های آزاد پلک ها توسط کراس های قدامی و خلفی محدود می شود که بین آنها فاصله ای حدود 2 میلی متر وجود دارد. رگهای جلوی ریشه های مژه های متعدد (که در 2-3 ردیف قرار دارند)، در فولیکول های مو وجود دارد که غدد سباسه (Zeiss) و اصلاح عرق (مول) ایجاد می شوند. در قسمتهای پشتی پلک های پایین و بالا، در قسمت داخلی آنها، پاپیلا های بینی (papilli lacrimales) وجود دارد. آنها در دریاچه یوزپلنگ غوطه ور شده اند و مجهز به پینوئل (punctum lacrimale) هستند که منجر به کانال کولیس مربوطه (کانالیکولی لکرمالی) می شود.
تحرک پلک ها بوسیله عمل دو گروه آنتاگونیست عضلات - بسته شدن و باز کردن آنها انجام می شود. اولین تابع با استفاده از عضلات دایره ای چشم (Orbicularis oculi) اجرا می شود، و دوم - عضلات که پلک بالایی را بالا می برند (m. Levator palpebrae superioris) و ماهیچه پایین تارسال (Tarsalis lowerferior).
عضله دایره ای چشم شامل سه قسمت است: مدار (پارس اوربیالیز)، سن (پارس پلپریالیز) و لکرمال (پارس لکرمالیس) (شکل 3.7).
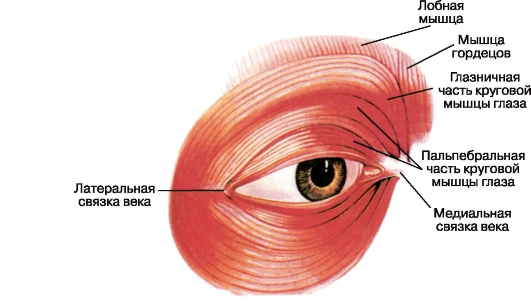
شکل 3.7عضله دایره ای از چشم.
قسمت اعظم عضله یک پالپ دایره ای است که الیاف آن شروع و به رباط مادری پلک ها متصل می شوند (پروتز پالپبریل mediale) و فرایند جلویی فک فوقانی. انقباض عضله منجر به بسته شدن تنگ پلک ها می شود.
فیبرهای قسمت قرن گذشته عضله دایره ای نیز از رباط متال پلک ها شروع می شود. سپس این الیاف به صورت قوس الکتریکی تبدیل می شوند و به زاویه بیرونی فیوز پالپبرال می رسند، جایی که آنها به رباط جانبی پلک ها متصل می شوند (لگن Palpebrale laterale). کاهش این گروه فیبر، بسته شدن پلک ها و حرکات چشمک زدن آنها را تضمین می کند.
قسمت شکمی از عضله دایره قرن با یک قسمت عمیق از فیبرهای عضلانی نشان داده می شود، که تا حدودی از خلف یخ زده ی استخوان یخ زده آغاز می شود. سپس آنها را در پشت کیسه مچ پا قرار می دهیم و به الیاف بخش قرن بیستم عضله دایره ای که از ناحیه قدامی مچ پا پیش می آید، بافته می شود. در نتیجه، یک کیسه ی شکمبه با یک حلقه عضلانی پوشیده می شود که با انقباض و آرام شدن در طول
زمان پلک زدن، شکم لومن را گسترش می دهد. به همین دلیل، سیال اشک آور از حفره های ملتحمه (از طریق نقاط اشک آور) جذب می شود و در امتداد مسیر اشک در حفره بینی قرار می گیرد. انقباضات بسته های عضلانی حنجره ای که کانال های دهلیزی را احاطه کرده اند به این روند کمک می کنند.
به طور خاص، این عضلات فیبرهای عضله دایره ای پلک هستند که بین ریشه های مژه در اطراف مجاری غدد میبومایی (Ciliaris Riolani) واقع شده اند. کاهش این الیاف باعث ترشح غدد فوقانی و فشار دادن لبه های پلک به چشم می شود.
عضله دایره ای چشم توسط شعاع ساقه و قدام مویرگی عصب صورت است که عمیقا دروغ می گویند و عمدتا از زیر آن وارد می شود. این شرایط را باید در نظر گرفت زمانی که لازم است که آکینزی عضله را انجام دهیم (معمولا هنگام انجام عمل شکمی روی چشم).
عضله ای که پلک بالایی را برداشته است، در نزدیکی کانال نوری شروع می شود، سپس زیر سقف مدار می رود و به سه قسمت می رسد - سطحي، متوسط و عمیق. اولین آنها، تبدیل به یک aponeurosis گسترده، عبور از درز مداری، بین الیاف از بخش قرن عضله دایره و به زیر پوست پلک می زند. قسمت وسط، شامل یک لایه نازک از الیاف صاف (m. Tarsalis superior، m. Mülleri)، در لبه بالایی غضروفی قرار می گیرد. لامینی عمیق، شبیه به سطح یک، به پایان می رسد با کشش کششی است که به فک بالا تر از حلق آویز می رسد و به آن متصل می شود. دو بخش لواطور (سطح و عمیق) توسط عصب ایکولوموتور، وسط - توسط عصب سمپاتیک گردن می شود.
پلک پایین توسط یک عضله چشم ضعیف توسعه یافته (Tarsalis lowerferior m) تجمع یافته و غضروف را با لنز پایین تر از ملتحمه متصل می کند. فرایندهای خاصی از واژن واژن عضلات رکتوس پایین تر نیز به یکدیگر متصل می شوند.
پلک ها با توجه به شاخه های شریان چشم (Ophthalmica)، که بخشی از سیستم شریان کاروتید داخلی و همچنین آناستوموزهای شریان های صورت و ماگزیلاری است (Facialis et maxillaris)، با عروق خونی به وجود می آیند. دو شريان آخر متعلق به شريان کاروتيد خارجي هستند. شاخه بندی، همه این عروق از قوس شریانی تشکیل می شوند - دو پلک بالا و یکی در پایین تر.
پلک ها همچنین دارای یک شبکه لنفاوی به خوبی توسعه یافته است که در دو سطح - در سطوح قدام و خلفی غضروف واقع شده است. در عین حال، رگ های لنفاوی پلک فوقانی به گره های لنفاوی قبل از پایانی می رسند، و پایین تر - به زیر فرعی.
غربالگری حساس پوست صورت توسط سه شاخه عصب سه بعدی و شاخه های عصب صورت انجام می شود (فصل 7 را ببینید).
3.3.2 کنجکچویا
Conjunctiva (tunica conjunctiva) - یک غشای مخاطی نازک (0.05-0.1 میلیمتر) است که تمام قسمت پشتی پلک ها را پوشش می دهد و سپس آرک های کیسه های ملتحمه را تشکیل می دهد (جلوگیری از انقباضات مفصلی برتر و پایین تر)، به جلو حرکت می کند سطح چشم (تونیکس کونژنتیک لامپ) و به پایان می رسد در لمبوس (نگاه کنید به شکل 3.6). این غشاء همراه است، زیرا پلک و چشم را متصل می کند.
در مفاصل پلک، دو قسمت وجود دارد - تارسال، بافت بافتی محکم می شود، و مدار متحرک به شکل یک گذار (به آرک) برابر است.
با پلک های بسته، یک حفره شکاف مانند بین برگ های ملتحمه تشکیل می شود، عمیق تر در بالای آن، شبیه یک کیسه. وقتی پلک ها باز هستند، حجم آن به طور قابل توجهی کاهش می یابد (با اندازه شکاف شکم). حجم و پیکربندی کیسه ملتحمه و حرکات چشم را به طور قابل توجهی تغییر دهید.
ملتحمه غضروفی با اپیتلیوم استوانه ای چند لایه پوشیده شده است و حاوی سلول های گلبول در لبه پلک ها است و در اطراف انتهای اندام غضروفی رشته Henle است. هر دو آنها و دیگران موزیس را ترشح می کنند. به طور معمول، غدد ميبومي از طريق ملتحمه ظاهر مي شوند، شکل دادن به الگوريتم به شکل عمودي. زیر اپیتلیوم، بافت رتیکولار است که به سختی به غضروف جوش داده شده است. در لبه آزاد پلک، ملتحمه صاف است، اما در حال حاضر در فاصله 2-3 میلی متر از آن، به دلیل حضور پاپیلاها در اینجا، خشن می شود.
ملتحمه فاز انتقالي صاف است و با اپي تليوم 5-6 ليوان تخت با تعداد زيادي از سلول هاي مخاطي مثل موکت (موسيين جدا شده) است. اتصال دهنده ی ساب اپیتلیال آن است
این بافت شامل الیاف الاستیک حاوی سلولهای پلاسما و لنفوسیت ها است که قادر به تشکیل خوشه ها به شکل فولیکول ها یا لنفوم ها هستند. با توجه به وجود یک بافت زیربنژکتیو به خوبی توسعه یافته، این قسمت از ملتحمه بسیار متحرک است.
در قسمت مرزی بین تاراسال و قسمت های مداری از آن، غدد لوزالمعده Wolfring اضافی (3 در لبه بالایی غضروف فوقانی و یکی زیر غضروف پایین تر) وجود دارد و در قسمت آرک ها، غده های Krause وجود دارد، که تعداد آنها 6-8 در پلک پایین و 15-40 در بالای صفحه با ساختار، آنها مشابه غده ی مادری اصلی هستند، مجرای دفع ادرار که در قسمت جانبی لنفاوی فوقانی مچ دست باز می شود.
مونوسیت چشم به وسیله یک اپیتلیوم غیرقابل تراکمی مقیاس طبقه ای پوشیده شده و به آسانی با اسکلرا متصل می شود، بنابراین می تواند به راحتی در طول سطح آن حرکت کند. قسمت لنبل از مفاصل حاوی جزایر اپیتلیوم استوانه ای با سلولهای ترشح Becher است. در همان منطقه، به صورت شعاعی به اندام (به شکل کمربند با عرض 1-1.5 میلیمتر)، سلول های مانز که موسیون تولید می کنند وجود دارد.
تامین خون به مفاصل پلک ها به علت وجود تنه های عروقی که از آرچهای شریانی آرتروز پالپبرال گسترش می یابد (نگاه کنید به شکل 3.13). ملتحمه چشم به دو لایه عروق - سطحی و عمیق است. سطوح تشکیل شده توسط شاخه های گسترش یافته از شریان های پلک، و همچنین شریان های قدام عظیم (شاخه های شریان های عضلانی). اولین آنها در جهت از آرک های ملتحمه به قرنیه است، دوم - به سمت آنها. رگ های عمیق (اپی اسکلرال) این حلقه تنها شاخه های شریان های قدامي قدامي هستند. آنها به سمت قرنیه هدایت می شوند و یک شبکه متراکم را در اطراف آن تشکیل می دهند. اس
لگن های مشابهی از شریان های قاعدگی قلب که به لنوبوس نمی رسند، در داخل چشم قرار می گیرند و در تامین خون به بدن ciliary شرکت می کنند.
رگها از مفاصل همراه با شریان های مربوطه همراه است. خروج خون عمدتا از طریق سیستم عصبی عروق در رگهای صورت است. ملانین دارای یک شبکه غنی از عروق لنفاوی است. خروج لنفاوی از غشای مخاطی پلک فوقانی در گره های لنفاوی قبل از پایان ترشح و از پایین به زیر غده انسانی رخ می دهد.
ناهنجاری حساس از ملتحمه توسط اعصاب مچ پا، زیر بلوک و مفاصل (Nn Lacrimalis، Infratrochlearis و غیره Infraorbitalis) ارائه شده است (نگاه کنید به فصل 9).
3.3.3 عضلات چشم
دستگاه عضلانی هر چشم (لوب موکوس) شامل سه جفت عضلات چشم است که به صورت آنتاگونیست عمل می کنند: مستقیم و راست پایین (mm Rectus oculi superior et deferior)، راست و بیرونی (mm Rectus oculi medialis et lataralis)، لبه بالا و پایین mm obliquus برتر و پایین تر) (نگاه کنید به فصل 18 و شکل 18.1).
تمام عضلات، به استثنای مچ پا پایین، از عضله ای است که پلک بالایی را برداشته، از حلقه تاندون در اطراف کانال نوری مدار برقرار می شود. سپس چهار عضله رکتوس به کار می روند، به تدريج واگرا می شوند، قدامي و بعد از سوراخ شدن کپسول تنه با تاندون هایشان به اسکلرا بافته می شوند. خطوط اتصال آنها در فاصله های مختلف از اندام هستند: راست داخلی - 5.5-5.75 میلیمتر، خط راست پایین تر - 6-6.5 میلی متر، خط مستقیم بیرونی - 6.9-7 میلی متر، راست راست بالا - 7.7-8 میلی متر.
عضله مچ پا از سوراخ نوری به بلوک استخوان تاندون فرستاده می شود که در گوشه بالایی از مدار و در حال گسترش است
آن را به صورت یک تاندون فشرده به سمت عقب و جلو حرکت می کند. متصل به اسکلرا در ربع بیرونی چشم در فاصله 16 میلی متر از لنوبوس.
عضله مچ پا پایین تر از دیواره استخوانی پایین تر از مدار به سمت ورودی مجرای بینی می رود و از بین دیوار پایین تر مدار و عضله رکتوس پایین حرکت می کند. متصل به اسکلرا در فاصله 16 میلی متر از لیمبوس (رگه پایین بیرونی چشم).
عضلات داخلی، بالا و پایین رکتوس و همچنین عضله مچ پا پایینتر از شاخه های عصب چشم (Oculomotorius)، خط مستقیم خارجی (Abducens) و بلوک فوقانی (Trochlearis) است.
با کاهش یک عضله چشم خاص، آن را در اطراف یک محور که عمود بر هواپیما است حرکت می دهد. دومی در امتداد فیبرهای عضلانی عبور می کند و از نقطه چرخش چشم عبور می کند. این بدان معنی است که در اکثر عضلات چشم (به استثنای عضلات رکتوس خارجی و داخلی)، محور چرخش یک یا چند زاویه گرانشی نسبت به محور مختصات اولیه دارند. در نتیجه، زمانی که چنین عضلات به حالت اولیه برسد، چشم را حرکتی پیچیده می کند. بنابراین، به عنوان مثال، عضله رکتوس بالا، با موقعیت متوسط چشم، آن را به سمت بالا بالا می برد، در داخل چرخ می زند و کمی به سمت بینی می چرخاند. واضح است که دامنه حرکات عمودی چشم با کاهش زاویه اختلاف بین تابش های ساجیتال و عضلانی، یعنی زمانی که چشم را به بیرون می چرخاند، افزایش می یابد.
تمام حرکات چشمها به هم متصل (مرتبط و همپوش) و همگرا (تثبیت اشیاء از فاصله های مختلف به دلیل همگرایی) تقسیم می شوند. حرکات ترکیبی هستند که در یک جهت هدایت می شوند:
بالا، راست، چپ، و غیره این حرکات با عضلات سینرژیک انجام می شود. بنابراین، برای مثال، هنگام نگاه کردن به سمت راست در چشم راست، عضلات رکتوس داخلی داخلی و در سمت چپ کاهش می یابد. حرکات همگرا از طریق عمل عضلات رکتوس داخلی هر چشم صورت می گیرد. انواع آنها حرکات فازی است. آنها بسیار کوچک هستند و نصب دقیق و دقیقی از چشم ها را انجام می دهند، به همین علت که برای همجوشی بدون محدودیت در قسمت قشر تجزیه کننده دو تصویر شبکیه ای به یک تصویر تک ایجاد می شوند.
3.3.4 دستگاه لاغر
تولید مایع اشک آور در دستگاه اشک (دستگاه lacrimalis) انجام می شود، که شامل غده ی دراز (glandula lacrimalis) و غده ی کوچک کوچک Krause و Wolfring است. این دومین نیاز روزانه چشم را برای رطوبت آن فراهم می کند. غده بزاقی اصلی به طور فعال تنها در شرایط خروج های احساسی (مثبت و منفی)، و همچنین در پاسخ به تحریک انتهای حساس عصبی در غشای مخاطی چشم یا بینی (رفلکس پاره شدن) فعال است.
غدد درون رحم زیر لبه بالایی بیرونی مدار در عمق استخوان جلو (Fossa glandulae lacrimalis) قرار دارد. تاندون عضله ای که پلک بالایی را برداشته است، آن را به یک بخش بزرگ و بزرگتر تقسیم می کند. مجاری خروجی قطعه مدفوع غده (در مقدار 3-5) بین بخش های غده قدامی عبور می کند، همراه تعدادی از کانال های کوچک آن عبور می کند و در محفظه ملتحمه در فاصله چند میلی متر از لبه بالایی غضروف باز می شود. علاوه بر این، بخش قدیم غدد دارای پروتکل های مستقل است
کی، که تعداد آن از 3 تا 9 است. از آنجاییکه بلافاصله در زیر قوس بالای آن قرار دارد، در هنگام معکوس شدن پلک بالا، معمولا خطوط لوب آن معمولا واضح است.
غده لاغر توسط فیبرهای ترشحی عصب صورت (Facialis) ساخته شده است که، با تکمیل مسیر دشوار، به عنوان بخشی از عصب لاغر (Lacrimalis)، که شاخه ای از عصب بینایی (Ophthalmicus) است، رسیدن به آن است.
در کودکان، غدد شکمی قبل از پایان ماه دوم زندگی شروع به کار می کنند، بنابراین تا پایان دوره این دوره، با گریه، چشم آنها خشک می شود.
مایع تخم مرغ تولید شده توسط غلظت های فوق ذکر شده از سطح به پایین به شکاف مویرایی بین کراس خلفی پلک پایین و چشم، که در آن رگه اشک (rivus lacrimalis)، که به دریاچه ی درخت (lacus lacrimalis) وارد می شود، رول می دهد. حرکات چشمک زدن پلک ها به پیشرفت سیال اشک آور کمک می کند. هنگام بستن آنها نه تنها به سمت یکدیگر حرکت می کنند، بلکه به داخل (بهویژه پلک پایین) 1-2 میلیمتر حرکت می کنند، به همین دلیل است که شکاف چشم کوتاه می شود.
مجاری اسهال شامل کانالهای دهلیزی، کیسه مچ پا و کانال بینی می باشد (فصل 8 و شکل 8.1 را ببینید).
Canaliculi lacrimales های تخم مرغی با نقطه اشک (punctum lacrimale) شروع می شوند که در بالای پاپیل های حنجره ای هر دو پل قرار دارند و در دریاچه ی حنجره پوشیده شده اند. قطر نقاط با پلک های باز 0.25-0.5 میلی متر. آنها به قسمت عمودی لوله ها (طول 1.5-2 میلی متر) منجر می شوند. سپس دوره آنها تقریبا به افقی تغییر می کند. سپس آنها، به تدریج در حال حرکت نزدیکتر، به داخل کیسه های شکمی پشت چسبندگی داخلی پلکها به صورت جداگانه باز می شوند و یا قبلا به دهان مشترک تبدیل شده اند. طول این بخش لوله ها 7-9 میلی متر قطر است
0.6 میلی متر دیواره های لوله ها با اپیتلیوم فضایی طبقه ای پوشیده شده اند که تحت آن یک لایه الیاف عضلانی الاستیک است.
کیسه مچ پا (saccus lacrimalis) در استخوان، شکاف عمودا کشیده شده بین زانوهای قدامی و خلفی داخلی داخل پلک ها قرار گرفته و با حلقه عضلانی (m. Horneri) قرار گرفته است. گنبد بالای این رباط فوق العاده است و از بیرون حفره مدار بیرون می آید. در داخل کیسه با اپیتلیوم مقطع عرضی پوشانده شده است، تحت آن یک لایه adenoid و سپس بافت فیبری بافتی است.
کیسه ی شکمبه به داخل مجرای بینی (ductus nasolacrimalis) باز می گردد که در کانال استخوانی (حدود 12 میلیمتر) قرار دارد. در قسمت پایین، دیواره استخوانی تنها از طرف جانبی است، در بقیه قسمتها آن را در مخاط بینی قرار می دهد و توسط یک ضخامت وریدی ضخیم احاطه شده است. مجرای زیر توربین پایین تر در فاصله 3-3.5 سانتیمتر از خروجی خارجی بینی قرار می گیرد. طول کل آن 15 میلی متر، قطر 2-3 میلی متر است. در نوزادان، خروجی مجرای اغلب با پلاسمای مخاطی یا یک فیلم نازک بسته می شود، به همین علت به علت ایجاد شرایطی برای ایجاد دایروسیستیت دچار لخته شدن خونریزی یا خونی ایجاد می شود. دیوار مجلسی همان ساختار است که دیوار کیسه ی شکم دارد. در خروجی مجرای غشاء مخاطی برابر است، که نقش دریچه قفل را بازی می کند.
به طور کلی، می توان فرض کرد که مسیر انقباض شامل لوله های نرم کوچک از طول های مختلف و اشکال مختلف با قطر متفاوت است که در زوایای خاصی دیده می شود. آنها حفره ملتحمه را با حفره بینی متصل می کنند، جایی که یک خروجی ثابت از مایع اشک آور وجود دارد. این عمل توسط چشمک زدن حرکت پلک ها، یک اثر سیفون با مویرگی ارائه می شود
تنش مایع پر کردن مسیر اشک آور، تغییرات پریستالتیک قطر لوله ها، ظرفیت مکش کیسه اشک (به علت فشار مثبت و منفی متناوب در طول چشمک زدن در آن) و فشار منفی ایجاد شده در حفره بینی در طول آسپیراسیون هوا است.
3.4. عرضه خون به چشم و ارگان های کمکی آن
3.4.1 ارگان عصبی بینایی
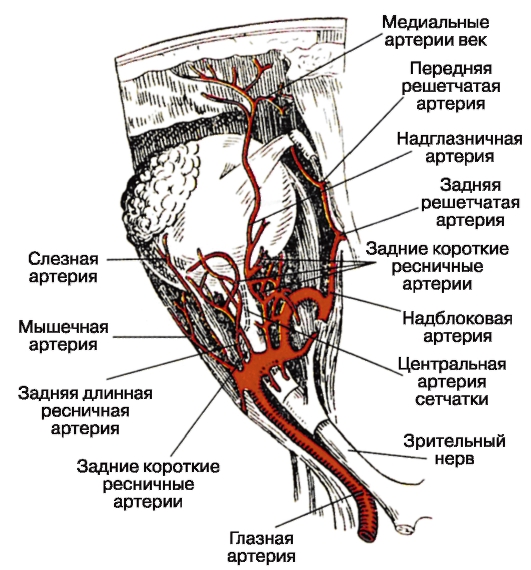
نقش اصلی در تغذیه ارگان بینایی، شریان عصبی (A. ophthalmica) است که یکی از شاخه های اصلی شریان کاروتید داخلی است. از طریق کانال بینایی، عصب چشم، به داخل حفره مدار نفوذ می کند و در ابتدا زیر عصب بینایی قرار می گیرد و سپس از داخل خارج می شود و از آن عبور می کند و قوس را تشکیل می دهد. از او و از
تمام شاخه های اصلی عصب چشم را بچرخانید (شکل 3.8).
شريان مرکزی شبکيه (ستون فقرات مرکزی) يک رگ قطر کوچک است که از قسمت اول قوس عصب چشم به وجود می آيد. در فاصله 7-12 میلی متر از قطب خلفی چشم از طریق یک پوسته سخت، از زیر به عمق عصب بینی وارد می شود و به وسیله ی یک تنه به سمت دیسک خود هدایت می شود و یک تکه ی افقی نازک (شکل 3.9) را باز می کند. اغلب، با این حال، مواردی وجود دارد که بخش اعظم عصب توسط یک عصب کوچک عروقی، اغلب به نام شریان مرکزی عصب بینایی (a. centralis nervi optici). توپوگرافی آن ثابت نیست: در برخی موارد از راه های مختلف از شریان مرکزی شبکیه خارج می شود، در برخی دیگر - به طور مستقیم از شریان عصبی. در مرکز تنه عصب این شریان بعد از تقسیم شکل T است
شکل 3.8عروق خون عروق چپ (دیدگاه بالا) [از اثر M. L. Krasnovas، 1952، با اصلاح].
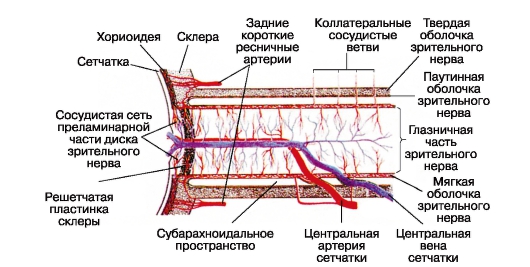
شکل 3.9تامین خون عصب بینایی و شبکیه (طرح) [توسط H. Remky،
1975].
یک موقعیت افقی را اشغال می کند و مویرگ های چندگانه را در جهت شبکه عروقی pia mater می فرستد. بخش های داخل و بیضه لوله عصب بینایی به وسیله ی r تغذیه می شوند. تکرار می شود چشم، r. تکرار می شود هیپوفیز
سوپ مورچه و rr intracanaliculares a. چشم پزشکی
شریان مرکزی شبکیه قسمت اعصاب عصب بینایی را جدا می کند، به دو دسته تقسیم می شود تا آرتریل های 3 بعدی (شکل 3.10)، تشکیل عروق
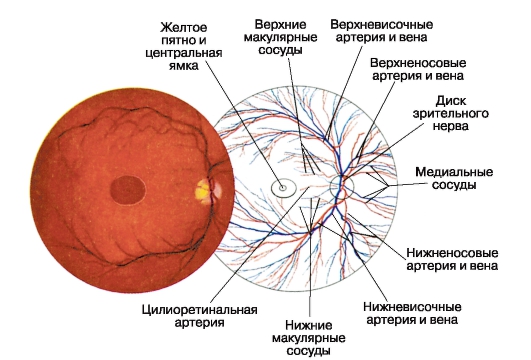
شکل 3.10توپوگرافی شاخه های ترمینال رگ های مرکزی و رگهای شبکیه چشم راست در طرح و فوندوس عکاسی.
این شبکه، که لایه مغز شبکیه و قسمت داخلی چشم سر عصبی را تغذیه می کند. به ندرت در فوندوس با چشم پزشکی، می توان یک منبع اضافی قدرت برای ناحیه ماکولای شبکیه را در قالب a نشان داد. cilioretinalis با این حال، دیگر از شرط چشم پزشکی خارج نمی شود، بلکه از دایره ای کوچک و یا شریان خلفی Zinna-Haller خارج می شود. نقش آن در اختلالات گردش خون در سیستم شریان مرکزی شبکیه بسیار عالی است.
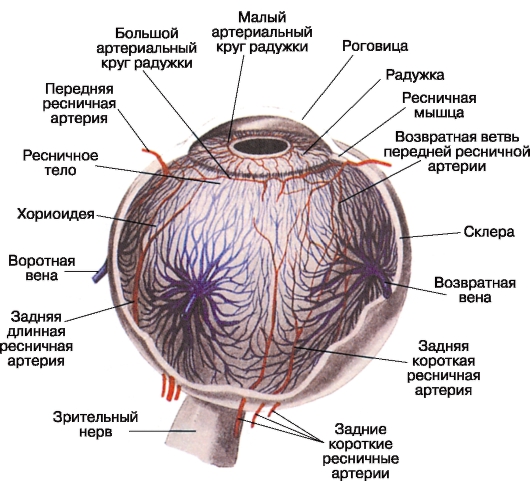
شریان های کوچک قاعده خفیف (Ciilares posteriores breves) شعاعی (6 تا 12 میلی متر طول) از شریان چشم هستند که به مقیاس قطب خلفی چشم نزدیک می شوند و در اطراف عصب بینایی آن را سوراخ می کنند، دایره شریانی داخلی بین سلول Cynn-Haller را تشکیل می دهند. آنها همچنین مناسب عروق را تشکیل می دهند.
پوسته - Choroid (شکل.
3.11) دومی، از طریق صفحه مویرگی، لایه نوروپاتیلیال شبکیه (از لایه ی میله ها و مخروط ها را به صورت بیرونی یکپارچه) را تغذیه می کند. شاخه های جداگانه شریان های عصبی کوتاه ساطع نفوذ به بدن ciliary، اما نقش مهمی در تغذیه آن ندارند. به طور کلی، سیستم عروق کرونر خلفی کوتاه، با دیگر عروق خونی چشم، آناستوموز نیست. این به همین دلیل است فرآیندهای التهابی، در حال توسعه در کوروئید مناسب، با افزایش فشار خون چشم همراه نیست. . دو عضله خلفی بلند سلیاری (aa. Ciliares posteriores longae) از تنه شریان چشم و از دیستال
شکل 3.11عرضه خون دستگاه عروق چشم [توسط Spalteholz، 1923].
شکل 3.12سیستم عروقی چشم [توسط Spalteholz، 1923].
آرتروزهای کوچک قاعدگی خفیف. سوراخ اسکلرا را در سطح طرف های جانبی عصب بینایی قرار دهید و در ساعت 3 و 9 وارد فضای سوپراکورویید شوید، به بدن آسیبدیده برسید که عمدتا تغذیه شده است. Anastomosis با شریان های قدام عروق، که شاخه های شریان های عضلانی (عضلات اسکلتی) (شکل 3.12).
در اطراف ریشه عنبیه، سرخرگهای سلیلی خلفی بلند تقسیم می شوند. شاخه های حاصل به یکدیگر متصل می شوند و یک شریان بزرگ تشکیل می دهند
عنبیه دایره (circulus arteriosus iridis major). از آن در جهت شعاعی شاخه های جدیدی جدا می شوند که به نوبه خود دایره کوچک شریانی (circulus arteriosus iridis minor) را در مرز بین دانش آموز و کمربندهای عصبی ایجاد می کند.
در اسکلرا، شریانهای ساعد بلند خلفی در ناحیه عبور عضلات داخلی و خارجی رکتوس پیش بینی می شوند. این دستورالعمل ها باید در هنگام برنامه ریزی عملیات در نظر گرفته شود.
شریان های عضلانی (عضلات اسکلتی) معمولا توسط دو نشان داده می شوند
تنه های بیشتر یا کمتر - بالا (برای عضله ای که پلک بالایی، عضلات راست بالا و بالای مچ پا را بالا می برد) و پایین تر (برای عضلات ساکن باقی مانده). در عین حال، شریانهایی که چهار عضله رکتوس چشم را در خارج از پیوند تاندون تغذیه می کنند، شاخه هایی را به اسکلرا می دهند، به نام شریان های قدام عروق (سینه های قدامی)، دو عدد از هر شاخه عضله، به غیر از رکتوس خارجی که دارای یک شاخه است.
در فاصله 3-4 میلیمتر از لنوبوس، آرتریت قدام مچ پا شروع به تقسیم شدن به شاخه های کوچک می کند. بخشی از آنها به لنفوس قرنیه منتهی می شود و با استفاده از شاخه های جدید یک شبکه دو طرفه حلقوی حاشیه ای تشکیل می دهد - سطحی (plexus episcleralis) و عمیق (plexus scleralis). شاخه های دیگر سرخرگهای قلب عضله دیافراگم را سوراخ می کنند و نزدیک به ریشه ایریس، همراه با شریان های سلیاری بلند خلفی، یک دایره شریانی بزرگ از عدس را تشکیل می دهند.
شریان های داخلی پلک ها (Mediales Palpebrales) به شکل دو شاخه (بالا و پایین) مناسب پوست پلک ها در ناحیه رباط داخلی آنها هستند. سپس، به صورت افقی قرار می گیرند، به طور گسترده ای با شریان های جانبی پلک ها (پالپبرالز laterales) که از شریان های حنجره ای (Lacrimalis) گسترش می یابد، آناستوموز می شوند. در نتیجه، قوس شریانی پلک ها تشکیل می شود - بالا (arcus palpebralis superior) و پایین (arcus palpebralis lowerferior) (شکل 3.13). در شکل گیری آنها نیز آناستوموز درگیر در تعدادی دیگر از عروق است: supraorbital - شاخه ای از چشم، زیر مداری (یک infraorbitalis.) - شاخه ای از فک بالا، گوشه ای (یک angularis.) - شاخه های صورت (A supraorbitalis.) (الف ophthalmica.) (الف maxillaris.) (a. facialis)، سطح زمانی (a. surfaceficialis temporal) - شاخه ای از کاروتید خارجی (a. carotis externa).
هر دو قوس در لایه عضله پلک در فاصله 3 میلی متر از لبه سیلیاری واقع شده اند. با این حال، در قرن بالاتر، اغلب نه یک، بلکه دو وجود دارد
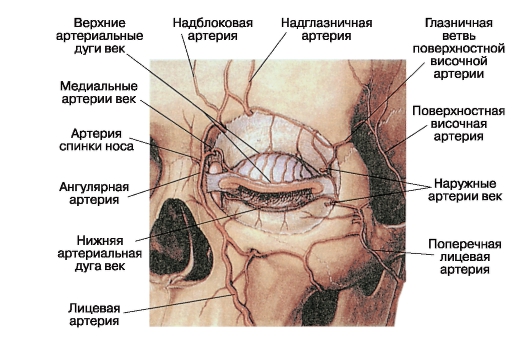
شکل 3.13تامین خون شریانی به پلک ها (به گفته S. S. Dutton، 1994).
قوس شریانی دومین (محیطی) در بالای لبه بالایی غضروف قرار دارد و به اولین آناستوموزهای عمودی متصل است. علاوه بر این، شریان های کوچک پرفوره (aa. Perforantes) از همان قوس ها تا سطح پشتی غضروف و ملتحمه گسترش می یابند. همراه با شاخه های شریان های داخلی و جانبی پلک ها، آنها شریان های ملتحمه خلفی را تشکیل می دهند که در تامین خون به غشای مخاطی پلک ها و به ویژه بخیه از چشم شرکت می کنند.
تغذیه عروق کرونر توسط عروق کرونر قدام و خلفی انجام می شود. اولین خروج از سرخرگهای سلیلی جلو و به سمت لگن ملتحمه هدایت می شود و دومین شاخه ای از شریان های حنجره و سوپراوریلیت به سمت آنها حرکت می کنند. هر دوی این سیستم های گردش خون به وسیله آناستوموز های متعدد متصل می شوند.
شریان های حنجره ای (Lacrimalis) از قسمت اولیه قوس عصب چشم خارج می شوند و بین عضلات رکتوس بیرونی و فوقانی قرار دارند، به آنها شاخه های متعدد و غده ی یخ زده را می دهد. علاوه بر این، او، همانطور که در بالا اشاره شد، با شاخه های آن (aa. Palpebrales laterales) در شکل گیری آرک های پلک شتری نقش دارد.
شریان supraorbital (a. Supraorbitalis)، که یک تنه نسبتا بزرگ از شریان چشم است، در قسمت فوقانی مدار به همان برش در استخوان جلو حرکت می کند. در اینجا، همراه با شاخه جانبی جانبی از عصب supreorbital (R. Lateralis N. Supraorbitalis)، آن را زیر پوست می رود، تغذیه عضلات و بافت نرم از پلک بالا.
شریان suprablock (a. Supratrochlearis) از مدار نزدیک به بلوک به همراه عصب مشابه نامنظم، با سپتوم مدار (سپتوم اربیتال) سوراخ شده است.
شریان های غربالگری (aa. Ethmoidales) نیز شاخه های مستقل شریان چشم هستند، اما نقش آنها در تغذیه بافت های مدار، ناچیز است.
از سیستم عروق کاروتید خارجی، بعضی شاخه های شريان های صورت و ماگزيلا در تغذيه اندام های کمکی چشم نقش دارند.
شریان infraorbital (. Infraorbitalis) که شاخه ای از ماگزیلاری است، نفوذ به مدار را از طریق شکاف مداری پایین تر نفوذ می کند. در زیر مقعدی قرار گرفته است، آن را از طریق کانال از همان نام بر روی دیوار پایین سولوس infraorbital عبور می کند و وارد سطح جلویی استخوان ماگزیلاری می شود. در تغذیه بافت پلک پایین مشارکت می کند. شاخه های کوچک که از تنه شریان اصلی خارج می شوند، در تأمین خون به عضلات راست و پایین مچ پا، غده شکسته و کیسه ی شکمبه قرار می گیرند.
عروق چهره (Facialis) یک کشتی نسبتا بزرگ است که در قسمت Medial در ورودی مدار قرار دارد. در بخش فوقانی شعاع بزرگ - شریان زاویه ای (Ancularis) را می دهد.
3.4.2 سیستم ونوس ارگان بینایی
خروج خون وریدی به طور مستقیم از چشم به طور عمده در داخل سیستم داخلی (شبکیه) و سیستم های عروقی خارجی (سلیاری) چشم مشاهده می شود. اولین عنصر توسط رگ مرکزی شبکیه، دوم توسط چهار رگه های ورتیکوتیک نشان داده شده است (نگاه کنید به شکل 3.10؛ 3.11).
ورید مرکزی شبکیه (v. Centralis retinae) همراه با شریان مربوطه است و همان توزیع آن را دارد. در تنه ای از عصب بینایی با شریان مرکزی شبکه متصل می شود
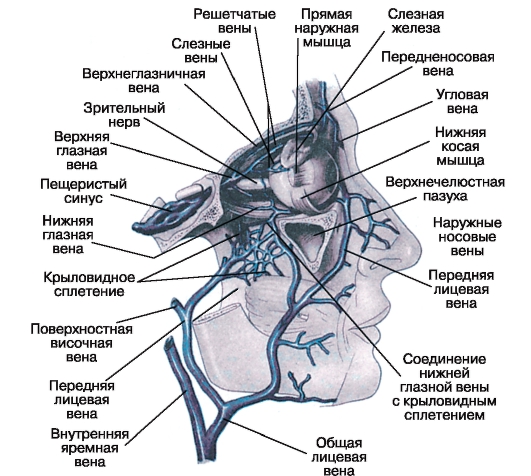
شکل 3.14رگه های عمیق مدار و چهره [توسط R. Thiel، 1946].
vatka در رشته های به اصطلاح مرکزی اتصال از طریق فرایندهای گسترش از ماده pia. این سقوط یا به طور مستقیم به سینوس حفره (sinus cavernosa)، و یا قبلا به ورید چشم برتر (v. Ophthalmica برتر).
رگهای وورتیکوتیک (Vv. Vorticosae) خون را از فرایندهای کوروئید، سیلیاری و اکثر عضلات بدن سلیاری و همچنین عدس می گیرند. آنها اسکلرا را در یک جهت متخلخل در هر گوشه ای از چشم در سطح استوا قرار می دهند. جفت بالایی رگهای گردشی به ورید وریدی بالا وارد می شود، پایین تر - به پایین تر.
خروج خون وریدی از اندام های کمکی چشم و مدار از طریق سیستم عروقی اتفاق می افتد که دارای ساختار پیچیده ای است و
مشخصه های بسیاری از ویژگی های بالینی ویژگی های بسیار مهم (شکل 3.14). همه رگ از سیستم عاری از سوپاپ ها، به طوری که خون این جریانهای خروجی می تواند هم در جهت سینوس کاورنو رخ می دهد، تی. E. در حفره جمجمه، و در رگ افرادی که با شبکه وریدی از منطقه زمانی از سر، روند pterygoid، pterygopalatine حفره متصل ، فرآیند فندق مادری. علاوه بر این، پیچیدگی وریدی از anastomoses مدار با رگ های سینوس ethmoid و حفره بینی. تمام این ویژگی ها و تعیین احتمال گسترش عفونت های لثه ای از پوست چهره (جوش، آبسه، ریزش مو) و یا از سینوس های پارانازال در سینوسی حفره بینی را تعیین می کند.
3.5 موتور
و غیرانسانی حساس
چشم ها و زیرمجموعه اش
بدن
غربالگری ارگان بینایی انسان با کمک جراحی های III، IV، VI و VII از اعصاب جمجمه ای حساس است - از طریق اولین (Ophthalmicus) و به طور جزئی (دومین) Maxillaris شاخه های عصب سه بعدی (V جفت اعصاب جمجمه).
عصب چشم (Oculomotorius، سومین جفت اعصاب جمجماتی) از هسته هایی که در انتهای کانال سیلویان واقع شده اند، در سطح کوره های قدامی چهارگوشه شروع می شود. این هسته های ناهمگن هستند و شامل دو طرف عمده (راست و چپ)، متشکل از پنج گروه از سلول های بزرگ، و اضافی سلول کوچک (nucl oculomotorius accessorius.) (oculomotorius nucl.) - دو جفت جانبی (هسته Yakubovicha-Edinger-وستفال) و یک ناسازگار (هسته پرلیا) بین
آنها (شکل 3.15). طول هسته عصب اکلوموتور در جهت عقب جلو 5-6 میلی متر است.
از هسته سلول بزرگ جانبی جانبی (a-e) از الیاف برای سه عضله راست (بالا، داخلی و پایین) و پایین تر از مچ دست چشم، و نیز برای دو بخش عضله ای که پلک بالایی را برداشته، و الیاف هایی که عضله داخلی و پایین را احیا می کنند، و همچنین عضلات مچ پا پایین تر بلافاصله تقاطع می شوند.
الیاف گسترش یافته از هسته سلول کوچک زوج، عضله اسفنکتر مرده (m. Sphincter pupillae) را از طریق محل سلیاری و عضله سلیاری که از هسته بی نظیر گسترش می یابد، می چسبانند.
از طریق فیبرهای پرتو طولی درونی، هسته های عصب چشم به هسته های بلوک و اعصاب خلط، سیستم هسته های وریستی و شنوایی، هسته عصب صورت و شاخ های قدامی نخاعی متصل هستند. این تضمین می کند
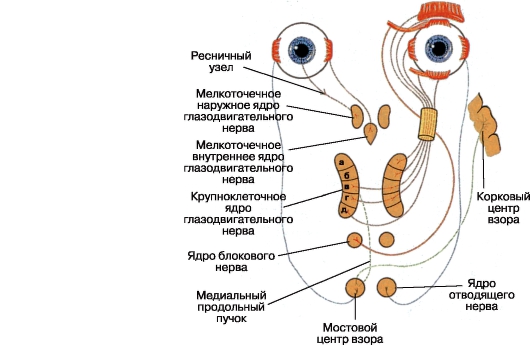
شکل 3.15احیای عضلات خارجی و داخلی چشم [توسط R. Bing، B. Brückner، 1959].
واکنش های رفلکس هماهنگی چشم، سر و بدن در همه انواع تحریک، به ویژه، وستیبولار، شنوایی و بصری.
از طریق فرسایش مداری برتر، عصب چشم مدفوع نفوذ به مدار می شود، جایی که به دو شاخه تقسیم می شود، بالا و پایین، در داخل قیف عضلانی. شعاع فوقانی نازک بین عضله راست بالا و عضله ای است که پلک بالایی را برداشته و آنها را بی حرکت می کند. شعاع پایین تر و بزرگتر تحت عصب بینایی قرار می گیرد و به سه شاخه تقسیم می شود - شاخه بیرونی (ریشه از گره سیلیاری و فیبر برای عضله مچ پا پایین تر)، متوسط و داخلی (عضلات رکتوس پایین و درونی). ریشکل (radix oculomotoria) دارای الیاف از هسته های اضافی عصب چشم است. آنها عضله سلیاری و اسفنکتر دانشآموز را از بین میبرند.
عصب بلوک (N. Trochlearis، IV یک جفت اعصاب جمجمه ای است) از هسته موتور (1.5-2 میلی متر طول) شروع می شود که در انتهای کانال سیلویان بلافاصله پشت هسته عصب چشم قرار دارد. نفوذ به مدار از طریق فیشر مداری فوقانی به سمت قیف عضلانی است. عضله فوقانی مورب را تقویت می کند.
عصب خونی (n. Abducens، VI جفت اعصاب جمجماتی) از هسته ای تشکیل شده است که در انتهای دهانه رحم رحم قرار دارد. حفره جمجمه را از طریق شکاف مداری برتر قرار می دهد، در داخل قیف عضلانی بین دو شاخه عصب چشم قرار می گیرد. عضله رکتوس بیرونی چشم را تحریک می کند.
عصب صورت (n. Facialis، n. Intermediofacialis، یک جفت اعصاب جمجمهای VII) ترکیب ترکیبی دارد، یعنی شامل نه تنها موتور، بلکه همچنین حساس، طعم و الیاف ثابتی است که متعلق به این میاننده
عصب (n intermedius wrisbergi). دومی به سمت مغز خارج از مجاورت عصب صورت است و ریشه خلفی آن است.
هسته موتور عصب (طول 2-6 میلیمتر) در بخش پایین تر پل پون در پایین بطن چهارگانه قرار دارد. الیاف خروجی از آن در شکل ستون فقرات بر پایه مغز در گوشه پل مغزی قرار می گیرند. سپس عصب صورت، همراه با متوسط، وارد کانال صورت استخوان فک می شود. در اینجا آنها به یک تنه مشترک تبدیل می شوند که بیشتر به غده بزاق غده پاروتید نفوذ می کند و به دو شاخه ای تبدیل می شود که از التهاب پاروتید - plexus parotideus تشکیل شده است. از او به عضلات صورت از تنه عصبی خارج می شود، از جمله عضله دایره ای چشم.
عصب متوسطی حاوی فیبرهای ترشحی برای غدد بزاقی است. آنها از هسته ی شکمبه خارج می شوند، در مغز و از طریق گره (گره Geniculi) گره را به عصب سنگی سنگی بزرگ (Petrosus عمده) ترک کرد.
مسیر عصبی برای غدد لوزالمعده اولیه و جانبی آن با شعاع حلقهای مفاصل و بینی از عروق ترشح شروع می شود. مناطق دیگری از تحریک رفلکس اشک - شبکیه، لوب جلدی جلو مغز، گانگلیون پایه، تالاموس، هیپوتالاموس و گانگلیون سمپاتیک گردن وجود دارد.
سطح آسیب به عصب صورت می تواند توسط حالت ترشح مایع اشک آور مشخص شود. وقتی که شکسته نشود تمرکز زیر لگن است. geniculi و بالعکس
عصب سه بعدی (Trigeminus n، V یک جفت اعصاب جمجمهای است) مخلوط شده است، یعنی حاوی فیبرهای حسی، حرکتی، پاراسمپاتیک و سمپاتیک است. این هسته ها را تشخیص می دهد (سه حساس - نخاعی، پل، مغز متوسط - و یک موتور)، حساس و حرکت می کند
ریشه های tselny، و همچنین گره سه گانه (در پشت حساس).
الیاف عصبی حسی از سلولهای دوقطبی یک گانگلیون سه گانه قدرتمند (گانگلیس Trigeminale) 14-14 میلیمتر و 5 تا 10 میلیمتر شروع می شوند.
آکسون های غدد سه گانه سه شاخه اصلی عصب سه بعدی را تشکیل می دهند. هر یک از آنها با گره های عصبی خاصی در ارتباط: عصب بینایی (N ophthalmicus.) - با مژه دار (Gangl ciliare.)، فک بالا (N maxillaris.) - با pterygopalatine (Gangl pterygopalatinum.) و فک پایین - با گوش ((N mandibularis.) gangl. oticum)، submandibular (gangl submandibulare) و زبان زیر (gangl. sublihguale).
اولین شاخه ای از عصب سه بعدی (Ophthalmicus)، که باریک ترین (2-3 میلی متر) است، حفره جمجمه را از طریق فتوسورا اوربیتالیز برتر می کند. وقتی نزدیک شدن به آن، عصب به سه شاخه اصلی تقسیم می شود: n. nasociliaris، n frontalis و n lacrimalis
N. nasociliaris، واقع در داخل قیف عضلانی مدار، به نوبه خود به شاخه های بلند، قاعده و بینی تقسیم شده و علاوه بر این، ریشه (radix nasociliaris) به گره ciliary (gigl. Ciliare) می دهد.
اعصاب بلند سلیاری به شکل 3-4 تن نازک به قطب خلفی چشم، سوراخ شدن منتقل می شود
اسکلرا در محدوده عصب بینایی و در امتداد فضای سوپراکوروییدی به سمت جلو حرکت می کند. همراه با اعصاب کوتاه سیلاری که از گره سیلیاری گسترش می یابند، در ناحیه بدن ciliary (plexus ciliaris) و اطراف دور قرنیه، عضله جسمی را تشکیل می دهند. شاخه های این حلقه ها از نظر ساختارهای متفاوتی از چشم و ملتحمه پریلومبل حساس و غنایی تروفی ارائه می کنند. بقیه آن از ناخن های حساس از شاخه های پهلو از عصب سه بعدی دریافت می کنند، که باید در هنگام برنامه ریزی بیهوشی چشم استفاده شود.
در راه چشم، فیبرهای عصبی سمپاتیک از التهاب عروق کاروتید داخلی به اعصاب طولانی سلیاری می پیوندند و باعث انقباض شنوایی می شوند.
اعصاب مرکزی کوچک (4-6) از گره ciliary که سلولهای آنها از طریق فیبرهای اعصاب مربوطه از طریق ریشه های حسی، حرکتی و مغزی متصل می شوند، جدا می شوند. این در فاصله 18-20 میلیمتر در پشت قطب خلفی چشم زیر عضله مستقیم بیرونی قرار دارد و در این ناحیه به سطح عصب بینایی قرار دارد (شکل 3.16).
همچنین عصبهای طولانی مدت، اندامهای کوتاه نیز به سمت خلفی نزدیک میشوند
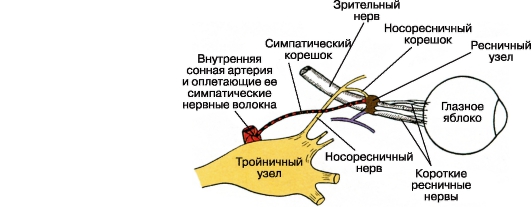
شکل 3.16گانگلیون گره خورده و اتصالات آن (بند).
قطب چشم، سوراخ پوستی در اطراف دوران عصب بینایی را افزایش می دهد و با افزایش تعداد (تا 20-30)، در ناباروری از بافت چشم، در درجه اول چروک های آن شرکت می کنند.
اعصاب مرکزی طولانی و کوتاه، منبع حساس (قرنیه، عدسی، بدن سلیاری)، وازوموتور و ناباروری تروفیک هستند.
شعبه نهایی n nasociliaris عصب زیربخش است (inf infrasmucriasis)، که پوست را در ناحیه ریشه بینی، گوشه داخلی پلک ها و بخش های مربوطه از ملتحمه محافظت می کند.
عصب جلو (Frontalis)، که بزرگترین شاخه ای از عصب بینایی است، پس از ورود به مدار، دو شاخه بزرگ - عصب فوقانی (Supraorbitalis) با شاخه های میانی و جانبی (Medialis et lateralis) و عصب Supraorbital می دهد. اولین بار، فورا فورا تارسوربیتال فورا عبور می کند، از طریق سوراخ بینی پرانتز (incisura supraorbital) از استخوان پیشانی به پوست پیشانی عبور می کند، و دوم، خارج از مدار در دیواره داخلی آن قرار می گیرد و یک ناحیه کوچک از پوست پلک بالای رباط داخلی آن ایجاد می شود. به طور کلی، عصب پیشانی، ناحیه حساس را به قسمت وسط پلک بالا، از جمله ملتحمه و پوست پیشانی ارائه می دهد.
عصب مزانشیمی (Lacrimalis)، وارد شدن به مدار، به سمت قلب بیش از عضله مستقیم خارجی چشم است و به دو شاخه تقسیم می شود - بالا (بزرگتر) و پایین تر. شاخه فوقانی، که ادامه یک عصب اصلی است، به شاخه ها می دهد
غدد لوزالمعده و ملتحمه بخشی از آنها، پس از عبور از غدد، فسای تارو-اوربیتال را سوراخ می کند و پوست را در گوشه بیرونی چشم، از جمله ناحیه پلک فوقانی، نفوذ می کند. یک شاخه پایین پایین از anastomoses عصب لاغر با شاخه malar (R. Zygomaticotemporalis) از عصب حنجره حمل الیاف ثانویه برای غدد بزاقی.
شاخه دوم عصب سه گانه (Maxillaris) در نگرش حساس تنها از اندام های کمکی چشم از طریق دو شاخه آن شرکت می کند. infraorbitalis و n zygomaticus هر دو این اعصاب از لبه اصلی در انجیر پتریوگپالاتین جدا شده و به داخل حفره مدار از طریق فرسور مداری پایین تر نفوذ می کنند.
عصب Infraorbital (n Infraorbitalis)، وارد مدار می شود، از طریق شیار دیوار پایین آن عبور می کند و از طریق کانال infraorbital وارد سطح جلویی می شود. بخش مرکزی پلک پایین (rr Palpebrales inferiores)، پوست بال های بینی و غشاء مخاطی آن (rr Nasales interni et externi)، و همچنین غشای مخاطی لب بالا (rr Labiales superiores)، لثه بالا، سوراخ سوراخ و غیره علاوه بر این، دندان بالا.
عصب ساقه (Zygomaticus) در حفره مدار به دو شاخه تقسیم می شود - n. zygomaticotemporalis و n zygomaticofacialis پس از عبور از کانال های مربوطه در استخوان ساق پا، پوست پوست جانبی قسمت جانبی پیشانی و یک ناحیه کوچکی از منطقه پیشانی را می چسباند.
