Retinanın distrofisi. Retina distrofisi - bir Sidorenko gözlük cihazı ile görme yeteneğini geliştirmek.

Görebilme yeteneği dünya çapında - Bu, tüm güçlerin kurtarmaya çalışması gereken harika bir doğa armağanı.
Ancak maalesef görme körlüğünü olumsuz etkileyebilecek bir takım hastalıklar vardır, hatta bütünüyle körlük bile.
Retinopati, göz damarlarının ciddi bir lezyonu olup, daha sonra retinaya kanlanma kaybına neden olur.
Daha sonra distrofisi meydana gelir ve optik sinir atrofi yaşar, böyle bir lezyon körlük gibi daha ciddi bir patolojiye yol açabilir.
Yaşlı insanlardaki en yaygın kayıp veya görme bozukluğu nedenlerinden biri retina maküler distrofisidir.
Bu hastalığın diğer isimleri maküler dejenerasyon, AMD (yaşa bağlı moleküler dejenerasyon), bunak (veya yaşlılık) maküler distrofi.
Hastalığın bir sonucu olarak, merkezi görme bozulur ve retina hasarı meydana gelir. Bu durumda, görme kaybı derecesi farklı olabilir.
Ağır vakalarda, insanlar merkezi görüşlerini tamamen kaybedebilir ve buna bağlı olarak dümdüz ileri göremezler. Diğer durumlarda, görüş hafifçe bozulabilir. Her durumda, çevresel görme bozulmadığından görme tamamen kaybolmaz.
Üveit, koroiddeki iltihaplanma ile ilişkili bütün göz hastalıkları grubudur (başka bir isim de uveal sistemdir).
Vasküler veya uveal membran üç bileşenle temsil edilir: iris (Latin irisinde), siliyer cisim veya siliyer cisim (Latin corpus ciliare'de) ve koroid uygun koroid (Latin korioidea'da).
Enflamasyon bölgesine bağlı olarak, aşağıdaki üveit formları ayırt edilir: siklit, iritis, iridosiklit, korioretinit, koroidit, vb. Bu hastalık grubunun ana tehlikesi olası sonuçlar Körlük veya az görme şeklinde.
Retina anjiyopatisi, kan damarlarında ve kılcal damarlarında, damar tonunun sinir düzenlenmesi, çıkış zorluğu ve damarların lümenindeki kan akışının zorluğundan kaynaklanan bir değişikliktir.
Bu patolojik durum, oftalmologun fundusun direkt olarak incelenmesiyle (oftalmoskopi) görebildiği oftalmologların görebileceği retina kan damarlarının yanı sıra, vücudun tüm bölgelerinde kan damarlarını etkileyen hastalıkların sonucudur.
Bu nedenle "anjiyopati" terimi, fundusun damarlarındaki patolojik değişikliklerin tanımlanmasında kullanılır.
Gözlerin işleyişindeki ve beslenmedeki başarısızlıkların gelişmesine hastalığa eşlik edebilir - bu retina distrofisinin, miyopinin ortaya çıkmasına veya daha da ilerlemesine neden olur, bu da gözlerde bulanık görme veya yıldırım gibi belirtilere neden olur.
İnsan gözü, gözün ışık dürtülerini algılamasını sağlayan asıl yer retina tarafından tam olarak işgal edildiği çok karmaşık bir yapıya sahiptir. İşlevi etkileşimi sağlamaktır optik sistem ve yeri beyin olan görsel bölümler. Bu, görsel bilgilerin alınması, işlenmesi ve iletilmesiyle elde edilir. Retina distrofisinin gelişmesiyle (bu hastalık yaşlılarda teşhis edilir), gözdeki damar sisteminin ihlali var. Hastalık ilerledikçe, retina, işlevleri derin algı süreçleri düzenlemek olan fotoreseptörlere neden olan mikro hücresel düzeyde zarar görür. renk aralığıyanı sıra uzun menzilli bir görünüm sağlar.
Retina distrofisi nedir?
Retinanın distrofisi, göz küresinin dokularının ölümü eşliğinde bir hastalıktır. Bu hastalığın ilerlemiş aşaması teşhisi konan hastalar, ilerleyen bir retinal doku dejenerasyonuna sahipken görüşlerini hızla kaybetmeye başlar.
Modern tıp, retina distrofisini edinsel ve konjenital olarak ayırır (kalıtsal).
Patogenezin lokalizasyonu ile bu hastalığın bir sınıflandırması da vardır:
Periferik distrofi. Görme organlarının yaralanmasının arka planı üzerinde gelişir. Görünüm için bir itme olarak servis yapın periferik distrofi konjenital veya edinilmiş miyopi yanı sıra, miyopi olabilir;
Merkez distrofisi. Gözün maküler bölgesinde gözlenir, insan vücudundaki yaşa bağlı değişikliklerin arka planında oluşabilir. Santral retinal distrofi ıslak ve kuru olarak ayrılmıştır.
Kalıtım yetersizliği, ekolojik açıdan olumsuz bölgelerde yaşayan ve sağlıksız bir yaşam tarzı sunan yaşlı insanlar retina distrofisi geliştirme riski taşıyanlar arasındadır.
Acı göz ameliyatı;
İnsan vücudunda metabolik süreçlerin ihlali, yol açar.
Retina distrofisinin sonuçları
Retina distrofisi olan bir hasta nitelikli tıbbi bakım ve kendi kendine tedavi alamazsa, ciddi sonuçlarla karşılaşabilir. Onun için en kötü seçenek, ameliyatla bile tamir edilemeyecek olan tamamen görme kaybı olacaktır.
Metinde bir hata mı buldunuz? Seçin ve birkaç kelime daha, Ctrl + Enter tuşlarına basın
Retina distrofisinin tedavisi
Retina distrofisinden şüphelenilen bir hastaya tedavi reçetelemeden önce göz doktoru, aşağıdaki önlemleri içeren kapsamlı bir tanı koyar:
perimetre;
Laboratuar testleri;
Göz küresinin ultrason muayenesi;
visometry;
Fundusun araç muayenesi;
Oküler damarların floresan anjiyografisi;
Elektrofizyolojik çalışma (bu prosedürün asıl amacı retinanın sinir hücrelerinin çalışma durumunu ve optik siniri belirlemektir).
Retina distrofisinin tedavisinde dar profilli uzmanlar çeşitli teknikleri içerir. Günümüzde retina distrofisi ile ilgili en etkili yöntem lazer cerrahisidir. Bunun nedeni, cerrahın göz küresini açma ihtiyacını ortadan kaldırdığından, bu tür bir ameliyatın en az travmatik ve tamamen kansız olduğu düşünülmektedir. Retina lezyonu bölgesindeki temassız etki nedeniyle bir lazer ışını ile cerrahi tedavi gerçekleştirme sürecinde, hastanın enfeksiyonu olasılığı tamamen dışlanır.
Retina distrofisinin ilaç tedavisi, hastalar tarafından özel ilaçların kullanılmasını içerir.
Çoğu durumda, hastalara aşağıdaki ilaçlar verilir:

Angioprotectors ve vazodilatörler. Bu ilaç grubunun, kan damarlarını güçlendirmeyi ve dilate etmeyi amaçlayan bir eylemi vardır. Bunlar: Complamin, No-spa, Ascorutin, Papaverin, vb. Katılan doktor, her bir hasta için, hastalığın derecesini ve genel iyilik halini dikkate alarak, bireysel olarak dozaj ve ilaç formunu seçer;
Antiplatelet ajanları. Bu ilaçların etkisi, damarlarda kan pıhtılarının oluşumunu önlemektir. Çoğu zaman, hastalar reçete klopidogrel, tiklodipin veya asetilsalisilik asit;
Vitamin komplekslerive ayrıca ayrı B grubu vitaminleri;
Lucentis - kan damarlarının patolojik proliferasyonunu önleyen bir ilaç;
Etkili bir şekilde azaltabilecek ilaçlar;
Mikrosirkülasyonu (örneğin, Pentoksifilin) geliştirebildikleri için gözün yapısına giren ilaçlar;
Sığırlardan alınan biyolojik malzemeden elde edilen ilaçlar. Bu ilaç grubuna "polipeptitler" (örneğin, Retinolamin) denir;
Oftan-Katahrom, Taufon, Emoksipin, vb. Gibi göz damlaları. Bu ilaç grubu, göz küresi dokusunun hızlı bir şekilde yenilenmesini sağlamanın yanı sıra metabolik süreçlerin iyileştirilmesine de yardımcı olur.
İlaç yazarken, doktoru bağımsız olarak ilaçları almak için bir rejim geliştirir. Genellikle, bu kadar karmaşık bir tanıya sahip hastalar tedaviyi yılda birkaç kez tekrarlamak zorundadır. Retina distrofisinin tıbbi tedavisine paralel olarak, uzmanlar çeşitli fizyoterapötik yöntemler kullanırlar.
Belirgin bir terapötik etki, aşağıdaki prosedürlerle elde edilir:
Retinanın fototimülasyonu veya elektrostimülasyonu;
Elektroforez (bu işlem sırasında, ancak-shpa, heparin veya nikotinik asit kullanılır);
Retinayı uyarmak için düşük enerjili lazer radyasyonu kullanmak;
Kanın lazer ışınımı (intravenöz);
Manyetik terapi vb.
İleri vakalarda, uzmanlar retina distrofisinin cerrahi tedavisini gerçekleştirirler.
Bireysel olarak seçilen cerrahi tip hastalar:
Retinanın lazer pıhtılaşması. Bu tür bir ameliyattan sonra, hastaların anjiyogenez inhibitörleri grubuna ait özel ilaçlar alması gerekir. Tıbbi destek sayesinde hastalar anormal damarları büyütmeyecek ve retina maküler distrofisinin (ıslak) ilerlemesi de durmuş olacak;
Revaskülarizasyon ve vazore yapıcı cerrahi;
Vitrektomi.
Tedavi sürecini tamamladıktan sonra, düzenli aralıklarla önleyici tedbirler almak için retina distrofisi tanısı alan hastalara ihtiyaç duyulur. Bu hasta kategorisinin görüş organlarını fazla germesi kesinlikle yasaktır (okuma sürecinde dinlenmeye ara vermeniz gerekir). Sokakta ultraviyole ışınlarının etkisi altında olmak sadece güneş gözlüğü. Bu tür insanların diyetlerini gözden geçirmeleri ve görüşlerine uygun ürünlerle zenginleştirmeleri önerilir. Her gün görme organlarının tam olarak çalışması için gerekli olan vitamin ve mineralleri almanız gerekir. Tamamen sigara ve alkol bağımlılığı gibi kötü alışkanlıklardan vazgeçmelisiniz.

Geleneksel tıp ile birlikte geleneksel yöntemler Tedavi oldukça başarılı bir şekilde, retina distrofisinin başlangıç aşaması da dahil olmak üzere çeşitli görme organlarının hastalıklarıyla savaşır. Hastaların, sülüklerin faydalı enzimler yönünden zengin tükürüklerini hastanın kanına enjekte ettikleri bir seyir geçirmeleri önerilir.
Sülük ısırığının insan vücudu üzerinde benzersiz bir faydalı etkisi vardır:
İltihabı hafifletir;
Bağışıklık sistemini normalleştirir;
Ağrı kesici olarak görür;
Toksinlerin vücutlarını temizlemeye yardımcı olur;
Zararlı kolesterol, vb seviyesini düşürür.
geleneksel tıp Retinal distrofi tedavisinde kullanılabilecek çok sayıda tarif vardır:
Taze keçi sütünden alın ve kaynamış su ile karıştırın (1: 1). Bundan sonra, elde edilen karışım bir boğaz gözünü aşılamak ve yarım saat boyunca karanlık bir bezle örtmek için. Tedavi süresi 1 haftadır, bu süre zarfında retina dekolmanı sürecinin durdurulacağına inanılmaktadır;
Belirli oranlarda alın ve aşağıdaki bileşenleri karıştırın: iğneler (5 kısım), meyveler (2 kısım), soğan kabuğu (2 kısım). Tüm kaynayan suyu dökün ve 10 dakika kısık ateşte pişirin. Soğutulmuş ve süzülmüş et suyu birkaç doza bölünerek günde 0,5 litre içilmelidir. Tedavi süresi 1 aydır;
Bir emaye kabına 1 yemek kaşığı kimyon dökün ve 200 ml kaynar su dökün. Bulaşıkları ateşe koyun ve sıvıyı 5 dakika kaynatın. Ortaya çıkan suyu içinde, çiçek (1 yemek kaşığı Kaşık) eklemek, karıştırmak ve bir kapakla örtmek gerekir. Soğutulduktan ve filtrelendikten sonra kaynatma göz damlası olarak kullanılır (günde 2 kez, her göze 2 damla gömmek gerekir);
1 çorba kaşığı dökün. kırlangıçotu herhangi bir kap içinde kaşık ve kaynar su dökün. Bulaşıkları yavaş ateşe koyun ve birkaç dakika kaynatın. Kaynatma soğuduktan ve ısrar ettikten sonra, kullanıma hazırdır. Gözleri günde 3 defa 3 damla gömmek için tavsiye edilir. Tedavi kursu 1 ay sürer;
Yapraklardan gelen tentürler ve görme için yararlı olan diğer otlar günde birkaç kez ağızdan alınabilir.
Makalenin yazarı: Özel olarak site için göz doktoru Marina Degtyarova
Retina ve optik sinirin patolojik koşulları genellikle kardiyovasküler, nörolojik ve diğer hastalıkların yanı sıra, bir göz doktoru ve ilgili uzmanlık doktoru tarafından bu tür hastaların genel koordine tedavisini gerektiren endokrin bozuklukları ile önceden belirlenir. Ek olarak, fundustaki değişiklikler büyük bir teşhis ve prognostik değere bağlı.
Özellikle, özellikle vasküler ve distrofik lezyonlar olan retina hastalıklarının, günümüzde hem oftalmolog hem de pratisyen hekimlerin erken tanı ve zamanında karmaşık tedavi ihtiyacını belirten körlüğün ve görsel sakatlığın ana nedenlerinden biri olduğu belirtilmelidir.
Retina anatomisi
retina(retina) Analy görsel analizörün çevresel kısmı. Beyin mesanesinin ön tarafından gelişir, çünkü beynin bir parçası olarak kabul edilebilir, çevreye taşınır. 10 katmanı ayırt eder: 1) bir pigment epiteli tabakası; 2) bir çubuk ve koni tabakası; 3) dış sınır zarı; 4) dış nükleer tabaka; 5) dış retiküler tabaka; 6) iç nükleer tabaka; 7) iç retiküler tabaka; 8) bir çok kutuplu (ganglion) hücre tabakası; 9) bir sinir lifi tabakası; 10) iç sınır zarı. Retinada 3 spesifik görsel nöron vardır:
1. Çubuklar ve koniler ( cellula optіca bacіllіform´s et conіform´s).
2. Bipolar hücreler ( neurocytus mavi polaris).
3. Ganglion hücreleri ( neurocytus ganglionar'ın).
Çubuklar çok yüksek bir ışık hassasiyetine sahiptir, alacakaranlık ve çevre görüşü sağlar, birçoğu vardır (yaklaşık 130 milyon), retinanın tüm çevresi boyunca optik kısmının sınırına yerleştirilirler ( ora serrata).
Koniler esas olarak merkez fossa bölgesinde bulunur. sarı noktayaklaşık 7 milyon var, bunlar düzgün bir vizyon ve renk algısı sağlıyor.
İlk nöron, koroid ile sıkı bir şekilde ilişkili olan ve görme etkisinin fotokimyasal işlemi için gerekli olan görsel pigmentlerin moleküllerinin sürekli restorasyonunu sağlayan, koroid ile sıkı bir şekilde ilişkili olan pigment epiteli tabakası üzerinde uzanır. Bu nedenle, retinanın işlevi koroidin kendisinin durumu ile yakından ilgilidir.
İkinci nöron birleştiricidir.
Üçüncü nöron, optik siniri oluşturan uzun süreçlere sahiptir.
İç kısım retina tabakaları lifli yapılardan oluşur ve retinanın çekirdeğini oluşturur. Gangliyon hücrelerinin işlemleri, optik delikten yörüngeden çıkan optik siniri oluşturur. Orta kranyal fossada, Türk eyerinin bölgesinde, her iki gözün optik sinir liflerinin kısmi bir kesişimi meydana gelir (sadece medial lifler kesişir). Her iki gözün retinasından lifleri içeren sözde optik sistemin kesişmesinden sonra. Görsel analizörün subkortikal merkezi dış eklemli gövdeler ve kortikal орная beynin oksipital lobunda bulunan mahmuz benzeri oluktur ( fіssura Calcarina).
Retinanın kan beslemesi, retinanın merkezi arterinden gerçekleştirilir, dış bölümlerinde ise, koroidin koriokapiller tabakası tarafından sağlanır. Retinanın hassas innervasyonu yoktur, bu yüzden yenilgisi acıya neden olmaz.
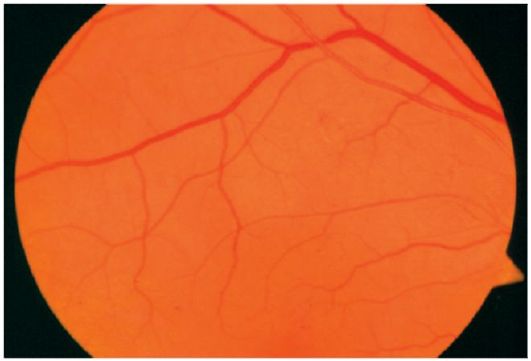
Gözün normal fundusu aşağıdaki şekle sahiptir: optik sinir başı pembe, sınırları açık, retinanın atardamarları ve damarları tek bir kalibreli, atardamarın kalibresinin damarın kalibresine oranı 2: 3, odakta hiçbir değişiklik yok.
tanılama retina hastalıkları oftalmoskopi, floresan anjiyografi, fonksiyonel ve elektrofizyolojik çalışmalar (görme keskinliği, görme alanı, renk algısı, karanlık ve ışık adaptasyonu, elektroretinografi, fosfin için optik sinirin elektriksel duyarlılığı, optik koherent tomografi) esas alınarak hazırlanmıştır.
Hastaların şikayetleri spesifik değildir ve merkezi görme (fotopsi, metamorfoz, azalmış görme keskinliği, merkezi skotom, rahatsız renk hissi) veya çevresel görme (görme kısıtlaması ve görme, karanlık adaptasyonun azalması) fonksiyon bozukluğundan oluşur.
Oftalmoskopik değişiklikler aşağıdaki gibi olabilir:
1. Ölçer, duvarlar ve damarların inme değişimi.
2. Çeşitli şekil, boyut ve bolluk kanamaları.
3. Retinanın diffüz veya lokal opasiteleri (odaklar).
4. Pigment yatakları (odaklar, beneklenme).
Retinanın patolojisi çok çeşitlidir. Retina hastalıkları arasında aşağıdaki ana formlar vardır:
1. Vücudun ortak hastalıkları ile ilişkili hastalıklar.
2. Enflamatuar hastalıklar.
3. Distrofik değişiklikler.
4. Retina dekolmanı.
5. Yeni büyüme.
6. Gelişme anomalileri.
En sık karşılaşılan bir retinanın bu hastalıklarını durduralım, tüm uzmanlık doktorları onlarla tanışmalı.
Kardiyovasküler hastalıklar fundusta çeşitli değişikliklere yol açar. Bu nedenle, hipertansiyonda, bu değişiklikler vücutta meydana gelen vasküler hastalıkların patogenezini yansıtır ve büyük tanısal ve prognostik değere sahiptir. Sınıflamasına göre A.Ya. Vilenkina, MM Krasnov, ayırt: hipertansif anjiyopati, hipertansif anjiyoskleroz, hipertansif retinopati, hipertansif nöroretinopati.
en hipertansif anjiyopatigenişleme, kıvrımlı damarlar, damarların daralması, dengesiz kalibreleri vardır. Aşama I-II ve hipertansif hastalıkta gözlendi.
en hipertansif anjiyoskleroz Yukarıda tarif edilen anjiyopati fenomenlerine ek olarak, düzensiz bir ışık refleksi, bakır ve gümüş tel belirtileri, arteriyovenöz kiazma belirtisi (Salius-Gunn I, II ve III derece) arterlerin kalınlaşmış duvarları boyunca ortaya çıkar.
Belirti Salus-Gunn I: atardamarın her iki tarafındaki venin kesişme noktasında konik daralması, ven bir kum saati şeklini alır. Belirti Salus-Gunn II: Arteriyovenöz kavşak yerine, damar kavisli olarak bükülür ve retinanın kalınlığına itilir. Belirti Salus-Gunn III: Ödemeli retina ile kaplandığı için kesişme yerindeki ven ayırt edilemez. Böyle bir fenomen, II. Ve III. Aşama hipertansiyonun bir özelliğidir.
en hipertansif retinopati Retinadaki odak ve kanamalar görülür, görme azalır. Evre III hipertansiyon ile gözlendi.
Hipertansif nöroretinopati ters prognostik işareti. İşlem, optik siniri içerir. Optik sinir başı ödemi var, kanamalar ve çevresinde retina ödemi var. Görme keskinliği azalır, görüş alanı daralır. Evre III hipertansiyon ile gözlendi.
Bununla birlikte, hipertansiyonun klinik seyri ile fundus tablosu arasında tam bir paralel olmayabilir.
Tedavisi. Altta yatan hastalığı tedavi ederler. Retinopatide ek olarak, resorpsiyon tedavisi (fibrinolysin, parabulbarny hemaza), anjioprotektörler, antioksidanlar (emoksipin, ditsinon, doksium), nöroretinopati ve diüretik ve ozmotik ajanlar kullanılır.
en renal hipertansiyonarterlerin daralması, retina damarlarının belirgin sklerotik değişiklikler olmadan dilatasyonu, çok sayıda eksüdatif odak ve plazmorrji. Tipik, maküler bölgedeki yıldız şeklidir. Bu, eski yazarların похорон "ölüm çanı" sözleriyle hasta için kötü bir prognostik işarettir. Fundus'taki bu gibi değişikliklerin ortaya çıkması ile beklenen yaşam süresinin 1-3 yıl olduğu, ancak şu anda nedeniyle etkili tedaviBirçok vakada, hastanın genel durumunda önemli bir iyileşme elde etmek mümkündür, bununla birlikte fundustaki hipertansif değişikliklerin tamamen veya kısmen tersine çevrilmesi mümkündür.
Diabetes mellitus adı verilen şiddetli retinal lezyonların ortak bir nedenidir. diyabetik retinopati. Mikroanevrizmalar, kanamalar, eksüdatif odaklar; terminal fazda life çoğalma sürecinin gelişimi, yeni oluşan damarların ortaya çıkışı, bağ dokusunun çoğalması, ikincil retina dekolmanı gelişimi.
tedavi anjiyo koruyucular, emilebilir maddeler, anabolik hormonların kullanılmasıdır. Son yıllarda, foto ve lazer pıhtılaşması, kriyoterapi kullanılmıştır. Prognoz olumsuzdur.
Vücudun genel vasküler patolojisi, retina gibi hastalıkların akut obstrüksiyon olarak gelişmesine yol açar. merkezi arter retina, santral veninin trombozu.
Santral retinal arter tıkanması arter spazmı (% 50), tromboz (% 45) veya embolizm (% 5) neden olur. Hipertansiyon hastalarına ek olarak endokardit muzdarip genç bireylerde, özellikle romatizmal, kronik bulaşıcı hastalıklarda görülür.
Hastalar ani görme kaybından şikayet eder, ışık algısına kadar. Fonusta, “kiraz çekirdeği” belirtisi olan arterlerin keskin daralması, retinanın şişmesi belirlenir. Hastalığın bir sonucu olarak, optik sinirin atrofisi gelişir.
tedavi: vazodilatörler (% 0.1 atropin retrobulbar, intravenöz nikotinik asit, aminofilin, trental; dil altı nitrogliserin çözeltisi), trombolitik ajanlar, antikoagülanlar.
görünüm olumsuzdur. Tedavi, hastalıktan sonraki ilk 2-4 saat içinde tedavi edildiğinde etkilidir.
Santral retinal ven trombozu Mainly Özellikle yaşlılarda görülür, hipertansiyon, ateroskleroz. Hastalar görme keskinliğinde ani bir düşüşten şikayet ederler, ancak tam körlük olmaz. Çoklu kanamalar, plazmorjajlar, damarların dilatasyonu ve eğriliği, rotalarının devamsızlığı, retinanın ödemesi ve optik sinir başının sınırlarının inceltilmesi (sözde "ezilmiş domates" semptomu) gözün fonusunda görülür.
Görme için prognoz kötü, ama santral retinal arter tıkanması durumunda daha uygun. Kanamaların emiliminden sonra retinada atrofik odaklar oluşur, bazı hastalarda sekonder glokom gelişir.
Tedavi: doğrudan ve dolaylı etki gösteren antikoagülanlar, trombolitik ve emilebilir ilaçlar.
Retinanın enflamatuar hastalıkları
Bunlar arasında metastatik retinit, korrioretinit. Mikroorganizmaların kan akışlarıyla herhangi bir süpüratif odaktan teması sonucu ortaya çıkarlar.
Hastanın şikayetleri lokalizasyon sürecine bağlıdır. Retina merkez kısımlarının lezyonlarına metamorfoz, görme keskinliğinde azalma, sığır görünümünde azalma, eşlik eden şikayetlerin periferik lokalizasyonu eşlik etmeyebilir.
Tanı oftalmoskopi ile ayarlanır. Fundus üzerinde retina üzerinde yükselen bulanık sınırları olan görünür sarımsı-beyaz lezyonlar, zamanla onların yerinde atrofik korioretinal lezyonlar gelişir.
tedavi: anti-enflamatuar ve rezorpsiyon tedavileri, hastalığın etiyolojisini saptamak için hastanın kapsamlı bir muayenesi.
Distrofik retina değişiklikleri
Retinada aşağıdaki dejeneratif değişiklikler görülebilir:
1. Kalıtsal genelleştirilmiş distrofiler (retinanın pigmenter distrofisi, konjenital Leuro amaurosis).
2. Retinanın kalıtsal periferik distrofisi.
3. Kalıtsal santral retinal distrofi.
4. Yaşa bağlı retinal distrofi.
Retina pigment distrofisi (PDS). Hastalık ailesi ile resesif tipi miras.
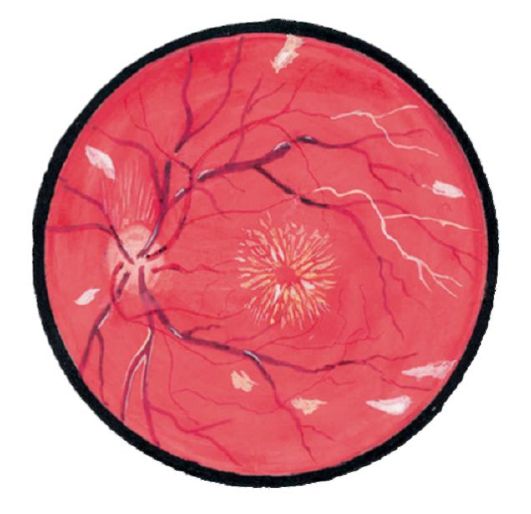
Hastaların şikayetleri: alacakaranlıkta (hemelopia) azalma ve görme kaybı, daha sonra görme alanının daralması gelişir, terminal aşamada остр görme keskinliği, körlüğün sonuna kadar azalır.
Fundustaki PDS göründüğünde, periferisten başlayarak, daha sonra yakalayan ve merkezi bölgeleri oluşturan kemik gövdeleri şeklindeki pigment lezyonları. Retina damarları keskin şekilde daralır. Optik sinir başı, balmumu bir belirti ile solgun hale gelir, terminal aşamasında tam atrofisi gelişir. Prognoz olumsuzdur.
tedavi: vazodilatörler, metabolik ilaçlar, vitaminler, doku tedavisi, hormonlar, anabolik steroidler, revaskülarizasyon işlemleri, retroskleroz, fizyoterapötik tedavi (ultrason, fonoforez, elektroforez, "fosfin" ile elektrostimülasyon, manyetik tedavi).
Kalıtsal maküler distrofi.Fundus modelinde ve klinik seyrin doğasında farklı olan çok sayıda klinik form vardır.
Hastalıklar doğada aile-kalıtsaldır, resesif veya baskın tip tarafından bulaşır ve düzenli olarak ilerleyen bir seyir ile ayırt edilir. Sarı noktadaki distrofi okul öncesi veya okulda, bazen ergenlikte görülür. Tay-Sachs, Niemann-Pick hastalıkları durumunda çocuklarda makula dejenerasyonunun yaşamın ilk yılında da gözlendiği unutulmamalıdır.
Tay-Sachs hastalığı (ailesel amaurotik aptallık), sarı noktadaki tipik değişikliklerle körlük (merkezde “kiraz kemiği ile grimsi beyaz bir odak”), şaşılık ve nystagmus, tam demansa kadar ilerleyen zeka geriliği, ilerleyici kas güçsüzlüğü ile karakterizedir. Ölümcül sonuç iki yıla kadar.
Niemann-Pick hastalığında (retiküloendotelyal sfingomiyelinoz), makulada "kiraz kemiği" olan sarımsı beyaz bir odak, sarımsı atrofik optik sinir başı, ekoftalmi, nystagmus, karaciğerin genişlemesi, dalak ve zihinsel ve fiziksel gelişim karakteristiktir. Ölümcül sonuç iki yıla kadar.
Yaşa bağlı retinal distrofiperiferik ve merkezi. Periferik distrofiler yırtılma ve retina dekolmanına yol açabilir. Profilaktik davranış kriyopeksi, lazer pıhtılaşması.
Maküler distrofiler son derece yaygındır, çeşitli yazarlara göre, 50 yaşın üzerindeki kişilerde görülme sıklığı% 15 ila 29'dur. Hastalar vizyonun kademeli olarak azalmasından şikayet eder, bunun sonucu olarak vizyon yüzüncü dereceye düşer, merkezi bir mutlak skotom ortaya çıkar.
İki sklerotik maküler distrofi şekli klinik olarak ayırt edilir: “kuru” ve eksudatif hemorajik. Gözün dibindeki “kuru” form retina damarlarında aterosklerotik değişiklikler gösterdiğinde, lipidlerin retinalarında biriker, kolesterol, hiyalin (drusen), depigmentasyon, atrofik lezyonlar.
Fundustaki hastalığın eksüdatif hemorajik seyri, hemorajilerle çevrili sarımsı-beyaz diskoid lezyon olarak göründüğünde. Daha sonra, lezyon vitrözün içine dolduracaktır, bu yüzden koroid neoplazmasından (melanoblastom) ayırt edilmesi gerekir - bu sözde psödotümöz odak.
tedavi: “kuru” maküler distrofi durumunda fizyoterapötik tedavi yöntemleri, vitamin tedavisi, metabolitler, vazodilatörler, antioksidanlar, revaskülarizasyon işlemleri, temporal arter ligasyonu, retroskleroz. Ödemli anjioprotektörler, antioksidanlar, rezorpsiyon tedavisi, lazer pıhtılaşması, kriyopeksi.
Retina distrofisi gelişime yol açabilecek bir faktördür retina dekolmanı, özellikle gözü gererken (yüksek miyoplu). Retina dekolmanı ayrıca vitröz cisimdeki sikatrisyel değişikliklerin etkisi altında da ortaya çıkabilir. En sık, doğrudan nedeni yaralanma veya fiziksel stres. Retina dekolmanı gelişimi, retinanın anatomik olarak altta yatan dokuya yalnızca iki yerde anatomik olarak bağlı olmasından kaynaklanmaktadır: siliyer gövdenin düz kısmındaki dentat çizgisinin yanında ve optik sinir başının yanında.
Hastalar, retina kırığının karşısındaki alanda flash görsel alanın çevresinde peri ışık parlamaları veya “şimşek” (fotopsiler) ortaya çıkmasından şikayet ederler. Ardından, aynı taraftan gelen, field görsel alanın çevresinden merkeze gelen bir “peçe” hissi ortaya çıkar, görsel alanın daralması en sık yukarıdan görülür.
Oftalmoskopi alanı ayrılma bölgesi, retina damarlarının karanlık göründüğü ve kırılmaların red parlak kırmızı olduğu bir kabarcık veya yelken grimsi renkte göründüğünde.
Hastaneye yatmadan önce, böyle bir hastaya yatak istirahati, tercihen dürbün bandajı sağlanmalıdır. Acil yatış süresi belirtilmiştir.
tedavi cerrahi. Ayrılmış retinayı tutan skar dokusu gelişimi için diatermokagülasyon veya kriyopeksi ile sklera depresyonu üzerinde bir işlem gerçekleştirilir. Son yıllarda, lazer koagülasyonu ve intravitreal cerrahi girişimler retina dekolmanı tedavisinde yaygın olarak kullanılmaktadır. Bu operasyonlarda vitrektomi (değiştirilmiş vitreus gövdesinin, vitreoretinal demirlemelerin ve proliferatif epiretinal membranların çıkarılması) gerçekleştirilir. Retinayı koroidin içine yassılaştırmak için genleşen gazlar (organoflorlu bileşikler) veya silikon yağı enjekte edilir. Gerekirse, kısaltılmış ayrılmış retinanın diseksiyonu gerçekleştirilir ve kriyo veya endolaser pıhtılaşması kullanılarak kenarların sabitlenmesi ile düzleştirilir. Bazı durumlarda, mikroskobik retina çivileri ve mıknatıslar kullanılır.
Retinoblastom (glioma)Bir çocuğun hayatının ilk aylarında veya yıllarda ortaya çıkan retinanın malign neoplazmı. Kursunda 4 aşama var.
Aşama I başlangıç. Retinadaki sınırlı tümör bölgesi belirlenir.
Evre II eye ön kamara açısında, göz boşluğunda çimlenme. Karakteristik semptom ise “amarotik kedinin gözü” dür, öğrenci dilate olur, sarımsı, göz içi basıncı artar.
Evre III tumor tümörün yörüngede çimlenmesi. Ekoftalmi görünebilir. Tümör anterior hızla büyüyor, karnabahar görünümündedir.
Evre IV dis uzak organlara metastaz, kranial kavitede çimlenme.
Ayırıcı tanı, göz içi basıncının normal olduğu retrolental fibroplazinin yanı sıra, genellikle göz hipotoni eşliğinde pürülan septik endoftalmitinin sonucuyla birlikte yapılır. En bilgilendirici aşağıdaki teşhis yöntemleridir: ultrason, bilgisayarlı tomografi, radyoizotop araştırması. Diyafanoskopi daha az bilgilendiricidir.
tedavi: І ve ІІ aşamalarında ucl enükleasyon; sonraki röntgen ve kemoterapi ile yörünge ІІІ ve ІV entation salgılanması.
görünümelverişsiz.
Prematüre retinopatisi
Modern kavramlara göre, retinopati (PH), erken doğan bebeklerde baskın olarak ortaya çıkan ve bazı durumlarda geri dönüşü olmayan körlüğe yol açan, retinanın vasküler proliferatif bir lezyonudur.
PH, prematüre bebeklerin ortalama% 20'sinde,% 5–7'sinde patolojik değişikliklerin tam görme kaybına neden olduğunu gösterir.
PH'nın somatik, nörolojik ve perinatal komplikasyonlu çocuklarda geliştiği kanıtlanmıştır. Bununla birlikte, düşük doğum ağırlığı (1500 g ve daha az), doğum haftasındaki gebelik haftası 32 hafta veya daha az, ayrıca 30 günden fazla süren oksijen tedavisi en önemli ve sabit risk faktörleridir.
PH ile aktif faz ve regresyon fazı ayırt edilir. Aktif faz beş aşamaya ayrılmıştır:
І evre - retinanın vaskülarize ve avasküler bölgelerinin sınırında, damar oluşturucu mezenkimal dokunun birikimi olan beyaz renkli bir sınır çizgisi oluşur.
Aşama II - sınır çizgisi bölgesinde, intraretinal neovaskülarizasyonun bir sonucu olarak pembe bir renk alabilen bir çıkıntı oluşur. Çıkıntı retina seviyesinin üzerinde yanıp sönmeye başlar.
Aşama III- çıkıntı yerine, fibröz vasküler ekstraretinal proliferasyon oluşur.
IV aşaması Ret tamamlanmamış retina dekolmanı.
Aşama V - toplam retina dekolmanı.
Şu anda, genel olarak, PH'nin konservatif tedavisinin yeterince etkili yöntemlerinin olmadığı kabul edilmektedir (Dünya Pediatrik Göz Doktorları Forumu, Londra, 2000).
PH için cerrahi tedaviler kriyoterapi, lazer fotokoagülasyon ve skleral dolgu ile birlikte lensvitrektomiyi içerir.
Bir neonatologun ve bir göz doktorunun çalışması için gerekenler, erken doğmuş bebeklerin ebeveynlerini, özellikle de düşük ve aşırı düşük doğum ağırlıklı olanları, zamanında PH'nın oluşması ve ciddiyeti, bu hastalığın potansiyel ciddiyeti ve bu oftalmolojik çalışmaların önemi hakkında zamanında bilgilendirmek için ihtiyaçtır.
Optik sinirin beyne ileteceği görüntünün tamamen ve tam olarak nasıl oluşturulacağına bağlıdır.
Retinada bulunan reseptör hücreler iki türe ayrılır: koniler ve çubuklar. Çubuklar yüksek ışığa duyarlılığa sahiptir ve karanlıkta görmenizi sağlar ve ayrıca çevresel görüşlerden sorumludurlar. Koniler çalışmaları için daha fazla ışık gerektirir, ancak küçük ayrıntıları görmelerini sağlar (merkezi vizyondan sorumludurlar) ve renkleri ayırt etmeyi mümkün kılar. En büyük koni birikimi merkez fossada (makula) bulunur.
nedenleri
Retinanın zarar görmesine neden olabilir:
- bazı “gözsüz” hastalıklar, örneğin, diabetes mellitus, ateroskleroz, böbrek hastalığı, romatizma, kan hastalıkları, menenjit, hipertansiyon ve diğerleri;
- gözlerin kendi hastalıkları: miyop, hipermetrop, enflamatuar ve distrofik süreçler, vb;
- göz ve beyin yaralanmaları;
- kalıtsal veya doğum travmasının neden olduğu konjenital retinal değişiklikler;
- stresler, ameliyatlar, zehirlenmeler.
Çeşitleri ve tezahürleri
Çoğu zaman, retina ile ilgili problemler, bozulmuş kan temini ile ilişkilidir. Retina damarları kıvrılır ve genişler, tersine daralır, sıkışır ve retinayı tam olarak besleyemez. Ayrıca, tam veya kısmi olabilir. retinal vasküler oklüzyon - santral arter veya retinal ven. Sonuç olarak, kanamalar ve retina ödemi ortaya çıkar.
Genç yaşta gelişebilir kalıtsal retinal distrofi (retinitis pigmentoza, Stadgart'ın maküler distrofisi, koni distrofisi, Coats hastalığı vb.): “çubukların” ve “konilerin” ölümü, önemli bir azalma veya tamamen görme kaybı eşliğinde. Daha yaşlı genellikle ortaya çıkar yaşlılık makula distrofisi (aynı zamanda yaşa bağlı makula dejenerasyonu veya yaşa bağlı makülopati olarak da bilinir), 50 yaşın üzerindeki kişilerde bir veya her iki gözde ciddi görme keskinliği kaybının önde gelen nedeni olarak kabul edilir.
Ayrıca retinada oluşabilir iltihap İçinde çoklu kanamalı küçük damar lezyonları vardır. tarafsızlık retinalar retinanın başka bir hastalığının veya travmanın bir sonucu olabilir, tümör ve benzeri
Retina hastalığının başlıca belirtileri : Görme duruşu düşüyor, flaşlar kıvılcım şeklinde, yıldırım şeklinde, kurum gevreği şeklinde formda yüzen noktalar, sis perdeleri şeklinde görünüyor. Ayrıca, bazı görüş alanları (genellikle yandan) daralır ve düşer, çift görme görülebilir. Bir kişi migren, baş dönmesi ve hatta parmaklarda uyuşukluk rahatsız olabilir.
Teşhis ve tedavi
Retina hastalığının niteliği, göz doktoru tarafından görme keskinliğini kontrol etme ve fundusu özel bir ayna ve lamba ile incelemeye dayanarak belirlenir. Doktor ayrıca retinal damarların göz ultrasonunu ve anjiyografisini yapabilir. Bazı durumlarda diğer doktorlara (nöropatolog, beyin cerrahı, endokrinolog, terapist vb.) Danışmanız gerekebilir.
Retina hastalıklarının tedavisi nedenlerine bağlıdır. Çoğu zaman, altta yatan hastalığın tedavisi retinanın durumunu iyileştirmeye yardımcı olur. Ayrıca retina damarlarının, vitaminlerin, ajanların, emilebilir kanamaların, antienflamatuarların ve vazodilatörlerin beslenmesini artıran ajanlar da atadı. İlaçlar damla, enjeksiyon veya tablet şeklinde uygulanır.
Ayırma ve retina molaları, erken bir tarihte yapılması gereken cerrahi tedaviyi gerektirir.
önleme
Retina hastalıklarının önlenmesi, retina ve optik sinirin damarlarında değişikliklere neden olan hastalıkların tedavisi ve önlenmesi, aşırı fiziksel eforun önlenmesidir.
■ Retinadaki patolojik değişiklik tipleri
■ Vasküler hastalıklar
•
•
• Diyabetik retinopati
•
■ Distrofik ve dejeneratif hastalıklar
• Yaşa bağlı maküler dejenerasyon
•
■ Retina dekolmanı
PERAKENDE PATOLOJİK DEĞİŞİM TÜRLERİ
Fundus kanamasında en sık olarak, patolojik odaklar (inklüzyonlar), ayrıca şişme, yırtılma, retina atrofisi ve tabakalarının pozisyonunda değişiklikler tespit edilir.
Retina kanaması. Konuma ve şekle bağlı olarak, çeşitli retina kanaması tipleri vardır.
• Shtrihoobraznye(veya "alevler" şeklinde). En sık bu tür kanamalar küçüktür ve sinir lifi tabakasında bulunur (Şekil 14.1).
• yuvarlakkanamalar daha derin katmanlarda bulunur.
• preretinal(retrovitreal) kanamalar “kase” veya “tekne” şeklindedir. Arka sınır zarı arasındaki boşlukta kanamalar camsı gövde ve retina genellikle yüzeysel veya yeni oluşan damarların imhası durumunda ortaya çıkar.
Şek. 14.1.Santral retinal ven dalının tıkanması ile retina kanaması
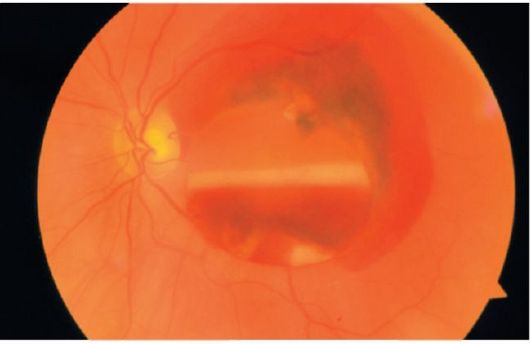
Şek. 14.2.Subretinal, retinal ve preretinal kanamalar (pıhtı diseksiyonu ile)
dov Retina Retina damarları bu tür kanamaların altına geçer (Şekil 14.2).
• retina altıkanamalar, retina ve koroid arasında normal bir damar bulunmadığından subretinal neovaskülarizasyonu gösterir. Retina damarları bu tür kanamaların üzerinden geçer (Şekil 14.3).
Patolojik odaklar retinada açık, beyaz veya sarımsı olabilir ve ayrıca açık veya bulanık kontürleri vardır.
• "Sert" sızıntıları- sarımsı lipid birikintileri. Artan damar geçirgenliği ile lipoproteinlerin kan dolaşımından salınması nedeniyle.
• Beyaz "vatoobraznye" cepler- bulanık konturlu bir sinir lifi tabakasında kalp krizi.
• dürzi- eozinofilik madde birikintileri sarı Bruch membranında (pigment epiteli altında). Birbirleriyle birleşebilir ve kireçlenmeye maruz kalabilirler.
Retina ödemi. Aşağıdaki retina ödemi tipleri ayırt edilir:
difüz retinal ödem (retinadaki sıvı lokalize değildir ve difüz kalınlaşmasına neden olur);
retinanın kistik ödemi (sıvı, retina dokusunun bal peteğine benzemesi sonucu ayrı alanlarda birikir).
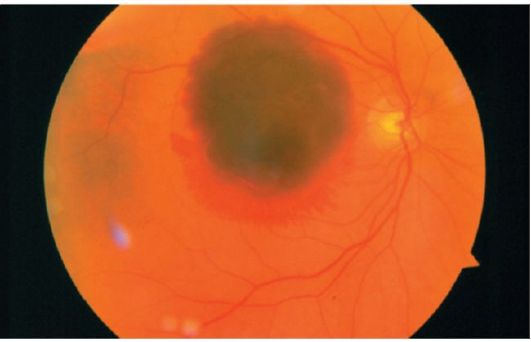
Şek. 14.3.Subretinal kanama, hafif bir retinal kanama kenarı ile çevrilidir.
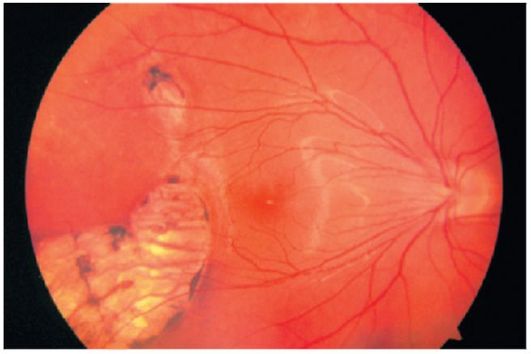
Şek. 14.4.Korrioretinal atrofi odakları
Retina sonları at nalı şeklinde veya yuvarlatılmış bir görünüme sahip olabilir, "kapaklı" olsun veya olmasın.
Retina Atrofi Bölgeleri farklı pigmentasyon ile karakterize edilir (Şekil 14.4). Gözün fundus rengini belirleyen pigment, retinal pigment epitelinde ve koroid damarları arasındaki boşluklarda bulunur. Gözdeki fundusun pigmentasyonu farklı olabilir - pigment yokluğundan belirgin pigmentasyona sahip “parke” fundusa kadar. Pigment epiteli ve koroidinin tamamen atrofisi ile şeffaf retina boyunca beyaz bir sklera görülür.
(şek. 14.5). Retina pul pul dökülür (retinoskizis) veya pul pul dökülür (retina dekolmanı).
Şek. 14.5.Retina katmanlarının pozisyonundaki değişiklikler
• Retinoskizis- Saydam sıvıyla doldurulmuş yumuşak bir "kabarcık" oluşumu ile nörosensory retinanın ayrılması.
• Retina dekolmanıretinanın nörosensör tabakasının pigment epitelinden ayrılmasıyla gelişir.
VASKÜLER HASTALIKLAR
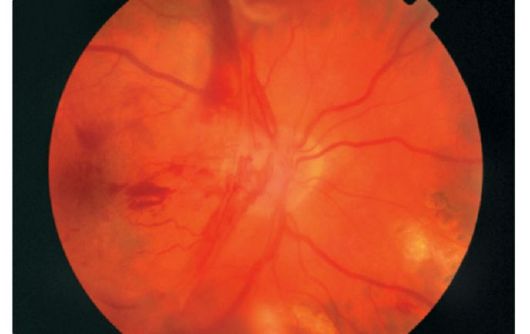
Santral retinal ven trombozu
Santral retinal ven trombozu - Retinanın en sık görülen vasküler hastalıklarından biri. 50 yaşından büyük hastalarda en yaygın olanıdır.
Santral retinal ven tıkanıklığı genellikle skleral kribriform plak düzeyinde gerçekleşir: merkezi arter retinanın merkezi venini geçer ve tromboz sekonder olarak ortaya çıkar. Santral retinal ven tıkanmasına yatkın olan genel ve lokal faktörler ayırt edilir.
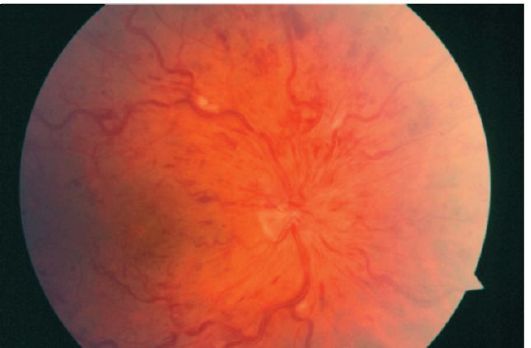
Şek. 14.6.Santral retinal ven trombozu
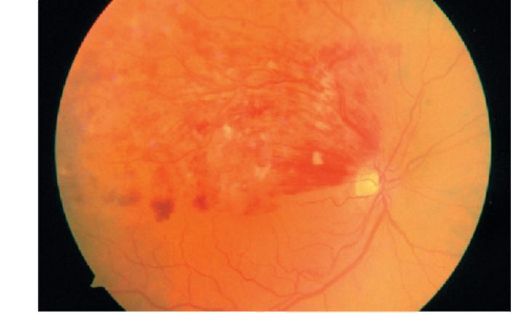
Şek. 14.7.Santral retinal venin superior temporal dalının tıkanması
• Genel hazırlayıcı faktörler:arteriyel hipertansiyon, ateroskleroz, diabetes mellitus, sistemik vaskülit ve kan viskozitesinde (örneğin miyelom, polisitemi) artışla birlikte ortaya çıkan durumlar.
• Yerel risk faktörleri:optik sinir başı şişmesi veya druseni, göz içi basıncının artması, damarın tümör tarafından sıkıştırılması.
Santral retinal ven trombozu, onuncu veya yüzlerce yaşlarda görme keskinliğinde hızlı bir ağrısız azalmaya neden olur. Oftalmoskopi, çoğu zaman bar şeklinde, retina kanaması, “vatoobraznye” odakları, kıvrımlı damarların yanı sıra optik sinir başının şişmesini gösterir.
Gözün temeli “ezilmiş domates” resmi olarak tarif edilir (şek. 14.6).
Retina merkez veninin dalının trombozu mümkündür, bu durumda, yukarıdaki değişiklikler sadece tıkanmadan etkilenen dal bölgesinde lokalize olur ve neredeyse hiçbir zaman yatay medyan çizgisinin ötesine geçmez (Şekil 14.7).
Santral retinal venin trombozunun tedavisi, venin tıkanmasının (terapist ile birlikte etiyropik tedavi) erken uzaklaştırılmasına ve antiplatelet ajanların (örneğin, 75-150 mg / gün dozunda asetilsalisilik asit) reçetelenmesine dayanır. Neovaskülarizasyon ve sekonder glokom oluşumunu zamanında tespit etmek ve retinanın pan-retinal lazer pıhtılaşmasını gerçekleştirmek için 6 ay boyunca en az 2 haftada 1 kez daha ileri inceleme yapılır. Tıkanma için prognoz, tıkanma tipine ve retina hasarının boyutuna ve ayrıca genellikle santral retinal ven trombozundan 3-4 ay sonra meydana gelen göz içi basıncındaki (ikincil glokom) olası artışa bağlıdır.
Santral retinal arterin tıkanması
Santral retinal arterin tıkanması 60 yaşın üzerindeki erkeklerde daha yaygındır.
Etiyoloji ve patogenez
Santral retinal arter tıkanıklığı emboli yüzündendir.
• Tromboembolizm miyokard enfarktüsü (parietal tromboz nedeniyle), kapaklarda romatizma süreçleri ve karotid arterlerin aterosklerotik lezyonlarında (ortak veya iç) ortaya çıkabilir.
• Bakteriyel endokardit ile mikrobiyal emboli mümkündür.
• Kolesterol embolisi, ortak veya iç karotid arterin aterosklerotik plakının parçalanmasından kaynaklanır.
Retinadaki merkezi arter tıkanmalarının daha nadir görülen nedenleri vasküler obliterasyona yol açan arterit veya optik nörittir.
Retinal arterlerde kan dolaşımının kesilmesi, retinanın iç katmanlarının iskemik ödemine neden olur ve zamanla atrofisi ve gliozisi oluşur.
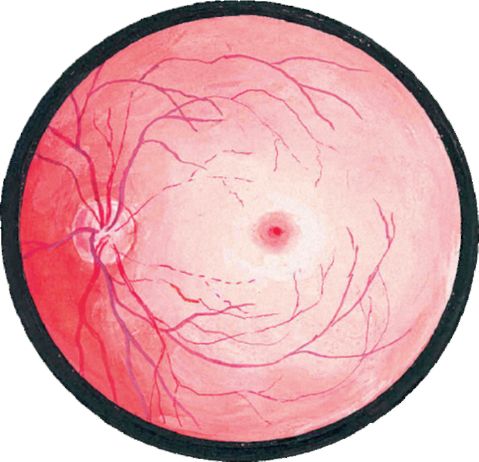
Şek. 14.8.Santral retinal arter embolisi
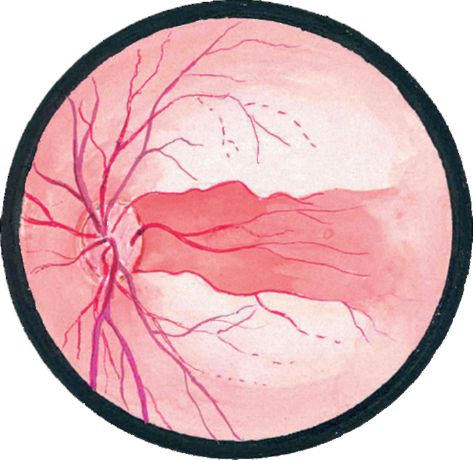
Şek. 14.9.Silioretinal arter varlığında retinanın santral arterinde emboli
Şek. 14.10.Retina merkez arterinin inferior temporal dalının tıkanması. Optik sinir başı üzerinde damar lümenindeki emboli görülür.
Klinik resim
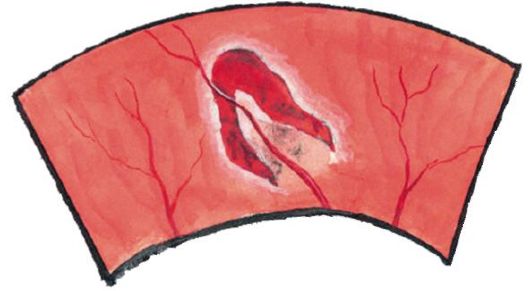
Santral retinal arterin tıkanması, yüzün parmaklarını saymadan önce veya çok kısa sürede (birkaç saniye veya dakika içinde) ani, çok hızlı ağrısız görme kaybına neden olur. Oftalmoskopi etkilendiğinde retina ödem nedeniyle beyaz-gri görünür. Retinanın atardamarları ve damarları önemli ölçüde daraldı, bazen retinanın orta atardamarında görünür embolus var. Foveola bölgesinde, retina incedir ve koroid içinden çıkar - "kiraz kemiği" nin bir belirtisidir (ödemli retinada beyaz-gri bir arka plana karşı parlak kırmızı foolais, bkz. Şekil 14.8).
Bazı hastalarda, işleyen bir silioretinal arter varlığında, hemen hemen değişmemiş retinanın küçük bir kısmı karşılık gelen bölgede korunur (Şekil 14.9). Bazen bu gibi durumlarda, yeterince yüksek bir görme keskinliği korunur (ancak görüş alanı keskin bir şekilde daraltılır).
Retinanın merkezi arter dallarının tıkanması ile tıkanma, en sık retinal arterlerin çatallanma yerlerinde olmak üzere, çevrenin uzağına yerleştirilir. Hastalığın belirtileri, retinanın etkilenen alanının büyüklüğüne ve konumuna bağlıdır. Tıkanma meydana gelirse
maküler damarlar, görme keskinliği de büyük ölçüde azalır
(şek. 14.10).
tedavi
Retinada geri dönüşü olmayan hasar, retinada arteriyel kan akışının tamamen durmasından 1-1.5 saat sonra gelişir. Tıkanma nadiren tamamlandığından, görme keskinliğinde azalma süresi 24 saatten azsa, merkezi retinal artere kan akışını geri almak için bir girişimde bulunulmalıdır, tedavi görevi damarların genişlemesi ve embolinin daha fazla periferik arter dallarına kaydırılmasıdır.
• Retinadaki kan akışını artırmak için hasta sırtüstü pozisyonda olmalıdır.
• Göz küresi, ön kamara parasentezi ve her biri 250 mg'lık 2 asetazolamid tabletinin yutulması ile göz içi basıncı azaltılmalıdır.
• Arter spazmı, 2 ml% 2 papaverin çözeltisinin intravenöz enjeksiyonu ile elimine edilir.
• Retinal arterlerin vazokonstriksiyonu, hastanın her 2 saatte bir 10 dakika boyunca% 95 oksijen ve% 5 karbondioksit (karbogen) karışımı solumasını sağlayarak önlenir.
• Fibrinolitik tedavi etkisizdir ve ülkemizde yaygın değildir.
Daha sonraki sınavlar 2 haftada en az 1 kez yapılır. Rubeoz (neovaskülarizasyon) tespit edildiğinde, iris retinanın panretinal lazer pıhtılaşmasını gerçekleştirir.
Diyabetik retinopati
Diyabetik retinopati - en çok biri ortak sebepler körlük. Diyabetik retinopatinin prevalansını ve ilerlemesini etkileyen ana risk faktörleri arasında diyabetin süresi ve tipi, tazminat derecesi, kan basıncıve böbreklerin durumu. 10 yıllık diyabet tespitinin ardından, retinopati insidansı zaten% 60'tır ve 30 yıl sonra, neredeyse tüm hastalarda retina lezyonları saptanır.
patogenez
Hiperglisemi sırasında aldoz redüktaz yolunun aşırı yüklenmesi nedeniyle, sorbitol retinanın vasküler endotelinde birikir.
hücre fonksiyonlarının bozulmasına neden olan ki. Ek olarak, proteinlerin enzimatik olmayan glikasyonu belli bir rol oynar.
Endotel hücreleri yavaş yavaş kaybolur ve kılcal damarların, mikroanevrizmaların sakal deşarjları oluşur. Mikroanevrizmalarda, hematoretinal bariyerin devamlılığı bozulmakta, bu da kanın sıvı kısmının retina dokusuna salınmasına yol açmaktadır. Çıkan lipoproteinler, retinanın kalınlığında biriktirilir ve ciddiyeti kan plazmalı lipidlerin seviyesi ile ilişkili olan "sert" eksüdalar oluşturur. Ek olarak, mikroanevrizmalarda kan akışının ihlali, trombozun gelişmesine yatkın,
kılcal damarların ve retina iskemisinin obliterasyonu; oftalmoskopili bu alanlar bulanık konturlu açık gri renkli odaklar olarak görülebilir - “vatoobrae odakları”. Gelecekte, iskemi ilerlemesi ile birlikte, damarlar farklı bir form kazanır ve halkalar oluşturur, birçok küçük tortul arteriyovenöz anastomoz ortaya çıkar.
Retinal iskemi, fibrovasküler büyümeyi uyaran anjiyojenik maddelerin salınımına yol açar. Yeni oluşturulan damarlar optik sinir başı bölgesinde, retinada vitreus gövdesinin arka yüzeyi boyunca büyür ve nüfuz eder. Duvarları fonksiyonel olarak arızalı olduğu için kolayca zarar görebilir, bu da vitreus kanamalarına ve bağ dokusu zarlarının oluşumuna yol açar (Şekil 14.11). Bu membranların büyümesi ve daralması, traksiyon retina dekolmanı ve görme kaybına neden olur.
Bu nedenle, diyabetik retinopati gelişiminde aşağıdaki temel işlemler ayırt edilebilir:
• mikroanevrizmaların oluşumu;
• anormal damar geçirgenliği, damar tıkanıklığı;
• neovaskülarizasyon ve fibröz proliferasyon;
• fibrovasküler dokunun kasılması ve traksiyon retina dekolmanı
Şek. 14.11.Proliferatif diyabetik retinopati: Çok sayıda yeni oluşan damar ve kanama ile vitreus boşluğuna büyüyen bir membran
Sınıflandırma ve klinik tablo
Aşağıdaki ana formlar - diyabetik retinopatinin aşamaları:
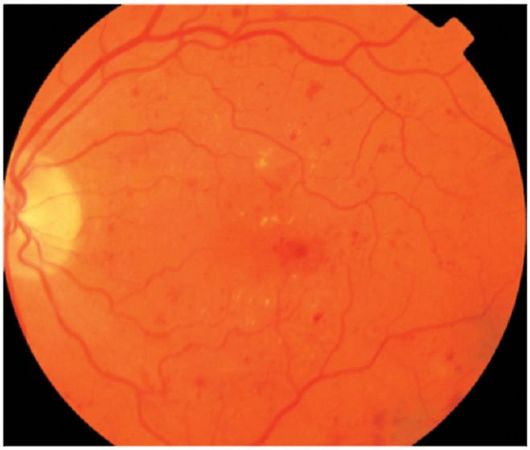
Proliferatif olmayan retinopati;
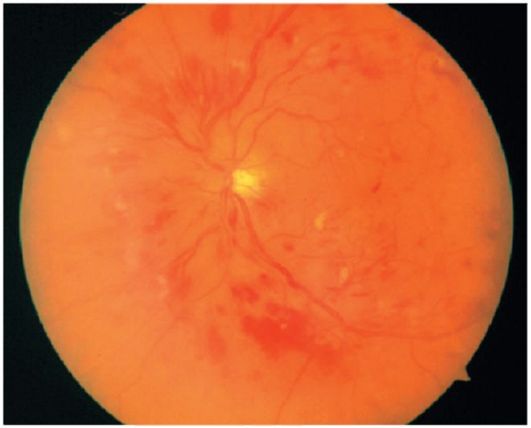
Preproliferatif retinopati;
Proliferatif retinopati.
Diyabetik makülopati, retinopatinin herhangi bir aşaması ile birleştirilebilir.
Proliferatif olmayan retinopati. Bu aşamada mikroanevrizmalar, kanamalar, “sert” transudalar ve “vatoobraznye” odakları tespit edilir (Şekil 14.12). Proliferatif olmayan retinopatinin en önemli unsuru retina ödemidir. Maküler bölgede lokalize olduğunda, görme keskinliğinde önemli bir azalmaya yol açabilir.
Preproliferatif retinopati. Sürecin bu aşamasında, artan iskemi ve vasküler duvardaki diğer patolojik değişiklikler, venöz anomalilerin (genişleme, tortu, eklemlenme, vasküler halkalar), intraretinal mikrovasküler anomaliler (şantlar), retina içine çok sayıda "vatoobraznyh" odakları ve çoklu kanamaların ortaya çıkmasına neden olur (Şekil 14). ).
Şek. 14.12.Proliferatif olmayan diyabetik retinopati
Şek. 14.13.Preproliferatif Diyabetik Retinopati
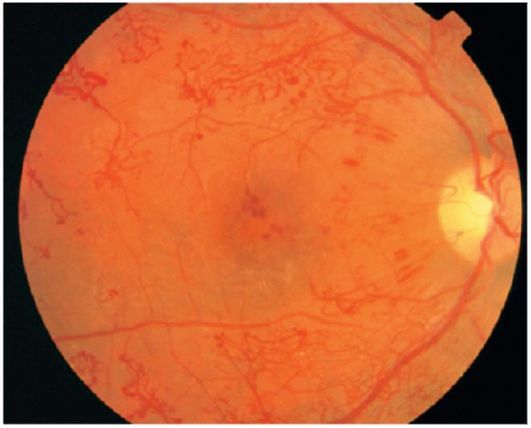
Şek. 14.14.Proliferatif diyabetik retinopati
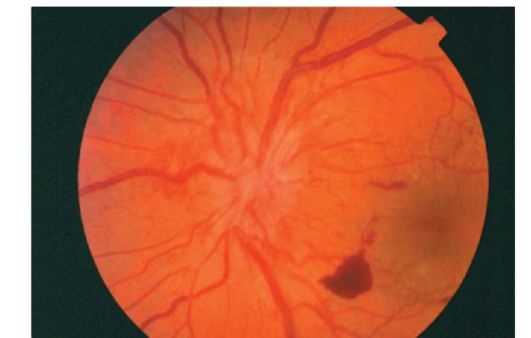
Şek. 14.15.Proliferatif diyabetik retinopatide preretinal kanama
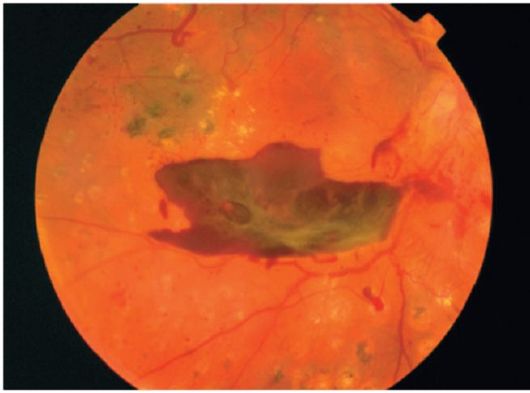
Şek. 14.16.Tekrarlayan preretinal (retrovitreal) kanama, gliyoz, aktif yeni oluşan damarlar; Lazer pıhtılaşmasından sonra gözle görülebilir izler, devam eden tedavinin endikasyonları var
Proliferatif retinopati (şek. 14.14). Bu aşama iki çeşit proliferasyon ile karakterize edilir - vasküler (neovaskülarizasyon) ve fibröz (gliyoz).
Yeni oluşan damarlar önce vitreus gövdesinin arka hyaloid membranı ile retina arasında büyür, daha sonra vitreus gövdesinde büyür. Yeni oluşan damarların duvarının kırılması sıklıkla retrovitreal kanamaya neden olur (Şekil 14.15).
Tekrarlayan kanamalar glial hücrelerin çoğalmasına neden olur. Bağ dokumalı iplikler retina ve vitröz membran arasında oluşturulmaktadır;
retina dekolmanına neden olabilir
(şek. 14.16).
tedavi
Temel ilkeler:
Diyabetin stabil kompanzasyonu, kan basıncının normalleştirilmesi ve dislipideminin düzeltilmesi;
Retina lezyonlarının tedavisi (ilaç, lazer ve cerrahi).
İlaç tedavisi. Vasküler duvarın durumunu ve trombozun önlenmesini iyileştirmek için, anjiyotensin-dönüştüren enzim inhibitörleri, anjiyoprotektörler, kanın reolojik özelliklerini etkileyen ilaçlar ve bir dizi başka ilaç reçete edilir. Ancak, şu anda diyabetik retinopatinin tıbbi tedavisi için önerilen standartlar yoktur.
Retinanın lazer pıhtılaşması - sadece etkili yol proliferatif ve proliferatif diyabetik retinopatinin tedavisi. İskemik retinanın bir kısmının tahrip edilmesi ve böylece anjiyojenik faktörlerin üretimi için uyarıcıların uzaklaştırılması amaçlanmaktadır. Panretinal lazer pıhtılaşması ile 2000-3000 lazer, 200 ila 500 μm çapındaki retinaya maküler bölgenin dışındaki retinaya uygulanır (Şekil 14.17).
Fokal lazer pıhtılaşması ve “kafes” tipi lazer pıhtılaşması maküler ödem ile gerçekleştirilir. Bu müdahalenin amacı retina ödemini azaltmak ve görme keskinliğini stabilize etmektir.
Lazer pıhtılaşması sırasında, pigment epiteli ve koroidinde enerji emilimi meydana gelir, bu nedenle sinir lifi tabakası hafif hasar görür. Sonuç olarak, panretinal pıhtılaşma üzerinde nispeten küçük bir etkiye sahiptir. görsel fonksiyonlar - devam eden merkezi görüş ile birlikte karanlık adaptasyon ve çevresel görüş kötüleşir.
Lazer tedavisine başlamadan önce, yeni tanı almış diyabetik retinopatili hastaların% 50'sinde, beş yıl sonra 0.1'den daha az görme keskinliği vardı. Pan-retinal pıhtılaşma zamanında gerçekleştirilirse, bu hastaların sayısı% 5'e düşer. Lazer pıhtılaşmasını gerçekleştirmeden önce, hastaya tedavinin normal görme keskinliğini geri kazanmayı değil, görme keskinliğini daha da azaltmayı hedeflediği bildirilmelidir.
Krioretinopeksiya lazer pıhtılaşmasının imkansız olduğu durumlarda (örneğin, gözün optik opaklıkları bulanıklaştığında) ve etkisinin yetersiz olduğu durumlarda gösterilmiştir. Retinanın sklera yoluyla soğuk bir şekilde tahrip edilmesi, iskemik bölgelerin atrofisine ve sonuç olarak, kalan retinada metabolik süreçlerde ve kan dolaşımında bir iyileşmeye yol açar. Cryoretinopexy, şiddetli fibroziste kontrendikedir, çünkü müdahale, fibrovasküler proliferasyonun aktivasyonuna bağlı olarak traksiyon retina dekolmanına yol açabilir.
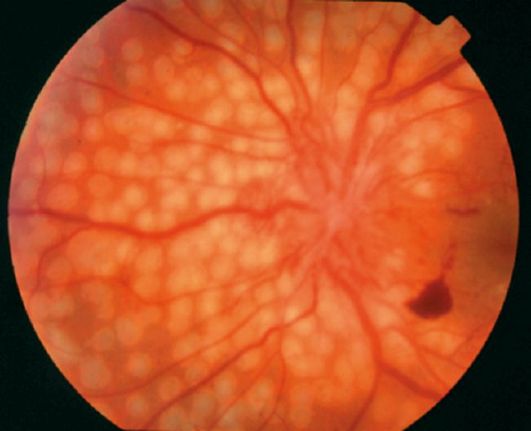
Şek. 14.17.Proliferatif diyabetik retinopati fonunda taze lazer koagülleri
Vitrektomi.Vitrözdeki küçük kanamalar birkaç ay içinde kendiliğinden emilir. Bununla birlikte, vitreus kanaması 6 ay içerisinde çözülmezse, vitreus gövdesinin kanla alınması olasılığı göz önünde bulundurulmalıdır. Vitrektomi için bir başka endikasyon traksiyon retina dekolmanıdır. Vitrektomi sırasında, özel bir uç eş zamanlı olarak salin tarafından değiştirilen vitröz gövdeyi parçalar ve aspire eder.
Hastaların oftalmolojik gözlenmesi
Diyabetin tanımlanmasından sonra, hasta en kısa sürede bir göz doktoru tarafından muayene edilmelidir. Diyabetik değişiklik tespit edilmezse, yılda bir kez başka tetkikler yapılır. Tüm hastaları muayene etmek gereklidir. diabetes mellitus Yoğun insülin tedavisine başlamadan önce (veya insülin tedavisine transfer).
“Diyabetik retinopati” tanısı konduktan sonra inceleme yapılır:
Proliferatif olmayan retinopati ile - 6 ayda bir;
Preproliferatif retinopati ile - 3 ayda bir (panretinal retinal lazer koagülasyonu yapıldıktan sonra);
Proliferatif retinopati - 2 ayda bir (panretinal retinal lazer koagülasyonu yapıldıktan sonra);
Maküler ödem varlığında - her 3 ayda bir (retinanın fokal lazer koagülasyonunu yaptıktan sonra).
Hipertansiyonda retina değişiklikleri
Fundustaki değişiklikler hipertansiyonda ve sekonder arter hipertansiyonunda olduğu gibi gelişir. Retina değişikliklerinin aşağıdaki aşamaları ayırt edilir: anjiyopati, anjiyoskleroz, retinopati ve nöroretinopati.
hipertansif anjiyopatiarteriyollerin ve variköz venlerin daralması ile karakterize edilir. Atardamarların kalibre oranı
Şek. 14.18.Hipertansif anjiyosklerozda semptom arteriyovenöz kiazma
![]()
Şek. 14.19.Üç derece arteriyovenöz chiasm semptomu
ve damarlar 1: 4'e ulaşır (normal 2: 3). Arterlerin geniş bir açıda bifurkasyonu ve maküler alanda shtopodobno bükümlü venüller ortaya çıkarıldı (Gvist semptom).
hipertonik angiosclerosisaterosklerotik değişiklikler nedeniyle kan damarı duvarlarının kalınlaşması ile kendini gösterdi. Fundustaki bu değişiklikler sadece arteriyel hipertansiyonun arka planında değil, aynı zamanda şiddetli aterosklerozu olan hastalarda da gelişebilir. Gemiler "bakır" ve "gümüş" tel gibi görünüyor. Kalınlaşmış rijit arterler damarlar üzerine baskı yapar, bunun sonucu olarak arteriyovenöz kiazm belirtisi ortaya çıkar (Salus-Gunn belirtisi, Şekil 14.18). Bu semptomun üç ciddiyeti vardır (Şekil 14.19):
I - arterin geçtiği yerdeki damarın daralması ve küçük bükülmesi;
II - Damarın daha da daralması ve ampulün kesiştiği noktadan çevreye çevrilmesi;
III - damar kesişme noktasında kaybolur, üzerinden geçen arter aterosklerotik olarak değişir.
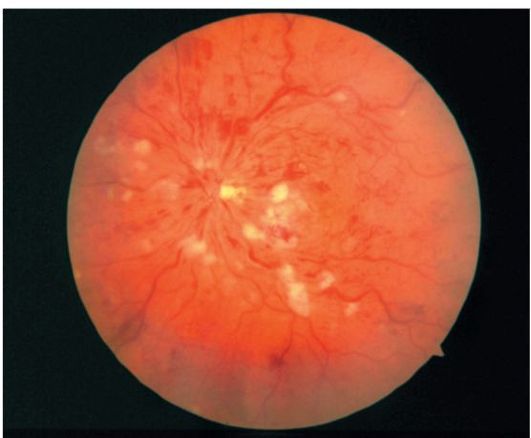
Hipertansif retinopati, maküler bölgede “sert” transüdaların ortaya çıkması (“yıldızın belirtisi”), “vatoobraznyh” odakları ve alev şeklinde kanamalarla karakterizedir (Şek. 14.20).
hipertansif neyroretinopatiyaoptik sinir ödeminin katılımında ifade edilir. Oftalmoskopi retina ve bulanık disk konturları üzerindeki mesafesini bulduğunda.
Şek. 14.20.Hipertansif retinopatinin oftalmoskopik belirtileri
Hipertansif evre, kan basıncı seviyesi ve fundustaki değişiklikler arasında kesin bir paralellik yoktur. Arteriyel hipertansiyonu olan gözün fundusundaki değişiklikler, kural olarak oftalmolojik tedavi gerektirmez. Retinopatisiz hastanın fundusunun muayenesi 6-12 ayda 1 kez yapılır.
DİSTROFİK VE DEJENERATİF
HASTALIKLARI
Bu retina hastalıkları arasında yaşa bağlı makula distrofisi ve pigmenter retinal dejenerasyon çok önemlidir. Daha az yaygın, retinoskizis, koni distrofisi, Stargardt hastalığı, vitelliform distrofi (En iyi hastalık), Leber amauroz, makula deliği ve diğerleri gibi hastalıklardır.
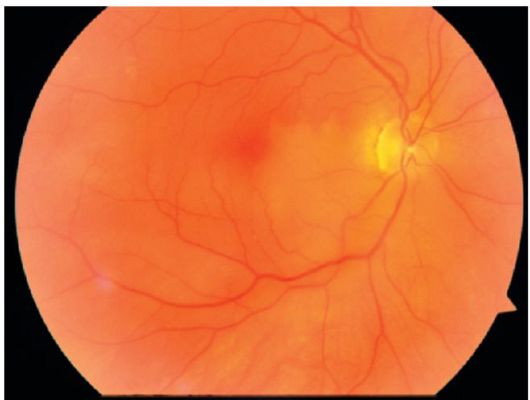
Yaşa bağlı maküler dejenerasyon
Yaşa bağlı (sklerotik, evrimsel) maküler distrofi merkezi görme kaybının önde gelen nedenidir. Hastalığın sıklığı yaşa bağlıdır ve 55 yıl sonra önemli ölçüde artar.
Yaşa bağlı maküler dejenerasyon - Retina pigment epiteli, Bruch membranı ve koriokapillerlerde kronik distrofik bir süreçtir. Bu hastalığın gelişiminde lipid peroksidasyonu, Bruch membranının geçirgenliğindeki değişiklikler ve koroid damarlarındaki sklerotik değişiklikler önemli bir rol oynar. Bu işlemlerin bir sonucu olarak, Bruch'in zarında yaş ile birlikte çeşitli şekillerde takas ürünleri alışverişi yapılır.
Metabolik işlemlerin bozulması pigment epitelinin atrofisine ve ardından retina ve koroidin diğer katmanlarına ("kuru" maküler distrofi şekli) yol açabilir.
Hipoksiye cevaben anjiyojenik faktörlerin etkisi, retina altındaki koroidden yeni oluşan damarların çimlenmesine, neovaskülarizasyona katkıda bulunur. Bu gemilerin duvarı eksik ve kolayca tahrip olmuştur. Subretinal kanamalar progresif fibrozise ve maküler bölgede skar dokusu oluşumuna yol açar. Maküler dejenerasyonun bu biçimine eksüdatif veya "ıslak" denir.
Yaşa bağlı maküler dejenerasyon, merkezi sığırların ortaya çıkmasına neden olur. Atrofik formda, merkezi skotoma genellikle küçüktür ve görme keskinliği 0.1-0.3 olabilir. Skotoma eksüdatif formu ile, görme keskinliğinde 0,02 veya daha az bir azalmaya neden olan önemli bir boyuta ulaşır. Periferik görme, hastaların tanıdık bir ortamda gezinmelerini sağlayan, genellikle bozulmaz. Oftalmoskopi aşağıdaki değişiklikleri tespit edebilir:
"Kuru" formda - göz gününün pigmentasyonunun ve makuladaki atrofik lezyonların güçlendirilmesi veya zayıflatılması;
Eksudatif formda subretinal neovaskülarizasyon (vasküler membranlar), kanamalar ve retinal ödem ve son evrelerde gliosis belirlenir.
Makula distrofisinin “kuru” formu için etkili bir tedavi yoktur. Uygulanan tüm tedavi yöntemleri patolojik süreci stabilize etmeyi amaçlar. Bu amaçla, antioksidanlar (karotenoidler, A, C, E vitaminleri vb.), Antosiyanositler (yaban mersini) ve çinko ve selenyum içeren müstahzarlar kullanılır.
Eksüdatif tedavi şekli temel olarak yeni oluşturulan damarların imha edilmesine ve bu nedenle de eksüdasyon ve skarlaşma işlemlerinin sonlandırılmasına yönelik olduğunda. Başlıca tedavi yöntemleri retinanın lazer pıhtılaşması ve fotodinamik tedavidir. Son yıllarda, anti-anjiyojenik ilaçların gelişimi.
• Retinanın lazer pıhtılaşması, yalnızca yeni oluşan damarlar henüz foveolün altına yayılmadıysa, ilerleyen görme kaybını durdurabilir. Bu nedenle, koroid neovaskülarizasyonu başlangıçta floresan anjiyografi veya indosiyanin yeşili anjiyografi ile değerlendirilir.
• Fotodinamik tedavi, foveola altında bulunan yeni oluşan damarların sklerozunu amaçlamaktadır. Bunu yapmak için, patolojik subretinal damarlarda biriken intravenöz ilaç Verteporfin. Işığa duyarlılaştırıcı bileşiğin özel bir lazerle aktive edilmesi, yeni oluşan damarların lokal obliterasyonuna neden olur ve bu bölgenin üzerinde yer alan nöro-duyarlılık retina zarar görmez.
Anti-anjiyojenik ilaçların etkisi, vasküler endotel büyüme faktörünü inhibe etmeyi amaçlar.
Retina pigment dejenerasyonu
Pigment dejenerasyonu - Bu, alacakaranlık görme bozukluğu, görme alanının daralması ve retinanın pigmenter değişiklikleri ile karakterize bir hastalık grubudur. Retina pigment dejenerasyonunun sıklığı, farklı popülasyonlarda farklıdır ve genellikle 1: 4000-5000'dir.
Bu hastalığın etiyolojisi tam olarak belirlenmemiştir. Vakaların% 60'ında kalıtsal yatkınlık ortaya çıkar. İlk olarak, fotoreseptörler (esas olarak çubuklar) pigment dejenerasyonu sırasında etkilenirler. Yavaş yavaş, pigment tabakası, retina damarları ve optik sinir bu sürece katılmaktadır.
Retinal pigment dejenerasyonunun ilk semptomları zaten 20-30 yaşlarında görülür. Hastalar bozulma şikayetçi. alacakaranlık görünümü. Kademeli olarak, "tüp" görüş alanının gelişimi ile görsel alanların daralması var. Maküler bölgede eşlik eden değişiklikler (kistik ödem, preretinal membranın oluşumu, pigment epitelinin atrofisi ve horozitler) çoğu zaman merkezi görüşün bozulmasına neden olur.
Oftalmoskopi, pigmente lezyonların retina çevresinde “kemik gövdeleri” şeklinde erken saptanmasını sağlar. Zamanla, retinal arteriyoller daralır ve optik sinir diski balmumu haline gelir (Şekil 14.21).
Hastalığın uzun sürmesiyle, arka fincan şeklindeki kataraktın yanı sıra, maküler alanda da yukarıdaki değişiklikler saptanır.
Elektroretinografi, fundusta gözle görülür bir değişiklik olmadığında bile, hastalığı erken aşamalarında teşhis etmenizi sağlar. Ayrıca karanlık adaptasyonda bir azalma ve değişken şiddette görsel alanların daralması bulunur.
Retinal pigment dejenerasyonu için etkili bir tedavi yoktur. Bazıları rotasını yavaşlatır ve retinanın kan akışını iyileştiren antioksidanların ve ajanların kullanılmasına izin verir. Bir aile planlanırken bu hastaların genetik danışmaya ihtiyacı vardır.
Şek. 14.21.Retina pigment dejenerasyonu
Retina
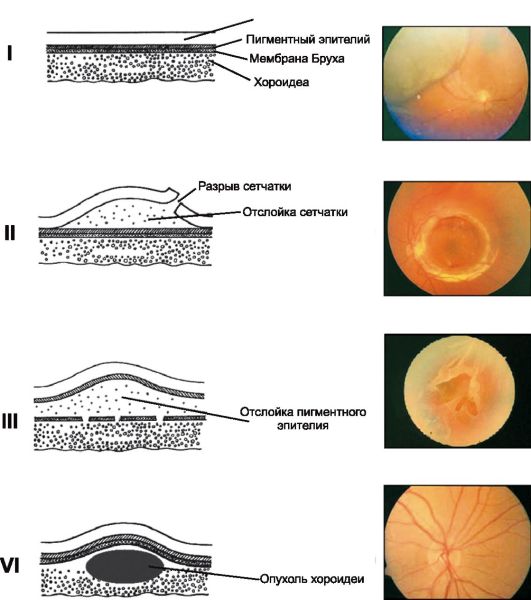
Retina, nörosensör ve pigment katmanlarından oluşur. Bu tabakalar arasındaki sıkı yapışma, sadece dentat çizgisi bölgesinde ve optik sinir başı bölgesinde mevcuttur. Kalan bölgelerde, birbirlerine gevşek bir polisakarit kompleksi vasıtasıyla ve ayrıca sıvı ve iyonları koroid içine alan bir ozmotik gradyan vasıtasıyla bağlanırlar.
Ne zaman retina dekolmanı, bunun nörosensöryal kısmı pigment epitelinden pul pul dökülür. Çoğu zaman, retina dekolmanı 55 ila 75 yaşları arasında gelişir. Miyopide, retina dekolmanı 20-30 yaşlarında ortaya çıkabilir.
sınıflandırma
Regmatojen, eksüdatif ve traksiyon retina dekolmanı vardır.
• Regmatojen dekolmanıretina kırıldığı zaman ortaya çıkar (Şekil 14.22). Vitrözün sıvı kısmı, nörosensory retina tabakasının yırtılmasına nüfuz eder ve onu pigment epitelinden çıkarır. Çoğu zaman, bu tür yırtılmalar, retinanın periferik distrofilerinden (örneğin, yüksek dereceli miyopi ile) veya vitrözün posterior dekolmanından kaynaklanır (çoğu insanda 60-70 yıl kadardır).
• Çekiş dekolmanıvitröz cisimdeki nörosensör retinanın retina geriliği (traksiyonu) nedeniyle (proliferatif diyabetik retinopati ile, göz küresinin penetran bir yarasından sonra, prematüre retinopatisi ile). Belirgin çekiş ile bir mola var.
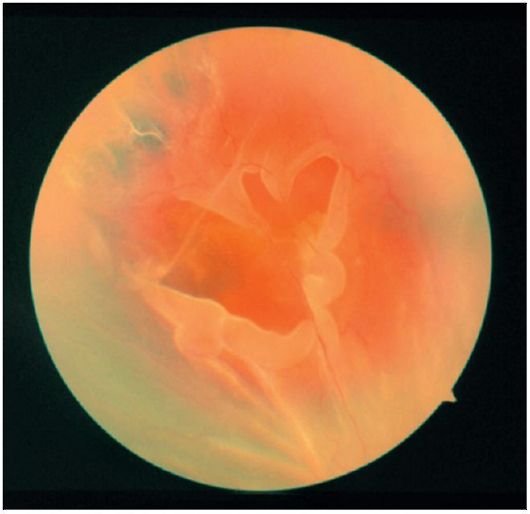
Şek. 14.22.At nalı retina gözyaşı
Şek. 14.23.Vitre traksiyona bağlı retina yırtılması
retina, bu durumda traksiyon-rmatomatojen dekolmandan bahseder (Şek. 14.23).
• Eksüdatif dekolmansıvı, koroiddeki patolojik bir işlem nedeniyle (tümör, konjenital anomali veya inflamasyon) nedeniyle retina katmanları arasında biriktiğinde meydana gelir.
Herhangi bir retina dekolmanı ile dejeneratif süreçler gelişir.
Klinik resim
Retina dekolmanı, traksiyonunun sonucu olarak retinanın mekanik stimülasyonundan kaynaklanan "ışık parlaması" ve "şimşek" ile gerçekleşebilir. Retina dekolmanının semptomatolojisi lezyonun yeri ve skalasına bağlıdır.
• Santral retina dekolmanına parmakları saymadan veya ışık algılamasından önce görme keskinliğinde keskin bir azalma eşlik eder. Hastalar retinanın ayrık alanına karşılık gelen siyah bir “perde” veya gölgeden şikayet ediyorlar.
• Periferik retina dekolmanı, özellikle alt kısımlarında, birkaç yıl boyunca bile semptom göstermeyebilir.
tanılama
Görme alanının incelenmesi, dekolman alanındaki göreceli skotomun tanımlanmasına izin verir. Pembe fundus refleksinde merkezi retina dekolmanı veya yüksek kanamalar görüldü.
vitröz gövde.
Oftalmoskopik olarak ayrılan retina, optik sinir başlığına veya ayrılmayan retinaya göre yükseltilmiş, grimsi dalgalı bir yapı olarak görülebilir (Şekil 14.24). Romatojen kopma durumunda, at nalı şeklindeki gözyaşı ve “kapak kırılmaları” sıklıkla bulunur. Göz küresinin kontüzyonu, dentat çizgisinden (retinodializ) ayrılmasından dolayı retina dekolmanına yol açabilir.
Şek. 14.24.Yırtık ile retina dekolmanı
Eğer vitröz vücutta kanama varsa, oftalmoskopi informatif olabilir. Bu gibi durumlarda, ultrason B-taraması tanıda yardımcı olur.
tedavi
• Regmatojen retina dekolmanıTedavi, örneğin transkleral kriyopeksi kullanılarak retina rüptürünü bloke etmeyi amaçlar. Dışında dikilerek retina tabakaları arasında sıkı temas sağlanır. göz küresi sklera ve pigment epitelinin göze bastırıldığı silikon sünger (dolgu) (Şekil 14.25). Kriyoterapi sonrası aseptik inflamasyon, retina yırtılması çevresinde yoğun bir yara oluşumu sağlar ve subretinal sıvı yavaş yavaş çözülür. Alternatif müdahale ile - pnömoretinopeksi - özel bir gazın intravitreal enjeksiyonu yapılır ve ameliyattan sonra hasta zorla bir konuma yerleştirilir, böylece gaz kabarcığı retina kırılmasını engeller.
• Çekiş retina dekolmanı.Tedavi, anterior-posterior doğrultuda tüm traksiyonları elimine etmeyi amaçlar. Bunu yapmak için önce vitreus gövdesinin tellerini kesin ve daha sonra retinanın yüzeyine yapışmış zarı dikkatlice çıkarın. Vitröz boşluğa bir gaz ya da ağır bir sıvı enjekte edilir.
• Eksudatif retina dekolmanı.Tedavi, etiyotropik prensibe dayanmaktadır (örneğin; inflamatuar süreç veya koroid tümörünün çıkarılması).
Tedavi olmadan, retina dekolmanı en sık geri dönüşü olmayan körlüğe yol açar. Modern tedavi, vakaların% 80-90'ının gelecekte nüks etmeden retinaya tam olarak uymasını sağlar. Maküler alan etkilenmezse görme keskinliği yüksek kalır. Retina uyumu dekolmandan sonraki 2-3 gün içinde elde edilirse görme için prognoz daha iyidir.
