Dystrofia sietnice. Dystrofia sietnice - ako zlepšiť zrak so zariadením na okuliare Sidorenko.

Schopnosť vidieť okolo sveta - Je to skvelý dar prírody, ktorý musia všetky sily pokúsiť zachrániť.
Ale, bohužiaľ, existuje niekoľko chorôb, ktoré môžu negatívne ovplyvniť víziu, dokonca aj úplnú slepotu.
Retinopatia je vážna lézia očných ciev, ktorá následne spôsobuje stratu prívodu krvi do sietnice.
Následne sa objaví jeho dystrofia a atrofia optického nervu prekonáva takú léziu, ktorá môže viesť k takej závažnejšej patológii, ako je slepota.
Jednou z najčastejších príčin straty alebo poruchy zraku u starších ľudí je retinálna makulárna dystrofia.
Iné názvy tejto choroby sú makulárna degenerácia, AMD (molekulárna degenerácia súvisiaca s vekom), senilnej (alebo senilné) makulárna dystrofia.
V dôsledku ochorenia sa zhoršuje centrálne videnie a dochádza k poškodeniu sietnice. V tomto prípade môže byť miera straty zraku odlišná.
V ťažkých prípadoch môžu ľudia úplne stratiť svoju centrálnu víziu a preto nebudú môcť vidieť priamo. V iných prípadoch sa videnie môže mierne zhoršiť. V každom prípade vízia nie je úplne stratená, pretože periférne videnie nie je narušené.
Uveitída sa nazýva celá skupina očných chorôb spojených so zápalom v choroidoch (iný názov je uveal trakt).
Cievna alebo uveálna membrána predstavuje tri zložky: dúhovka (v latinskej dúhovke), ciliárne alebo ciliárne telo (v latinskom korpus ciliare) a choroidný choroid (v latinskej chorioidee).
V závislosti od miesta zápalu sa rozlišujú nasledujúce formy uveitídy: cyklit, iritis, iridocyklitída, chorioretinitída, choroiditída atď. Hlavné nebezpečenstvo tejto skupiny chorôb je možné dôsledky vo forme slepoty alebo slabého videnia.
Angiopatia sietnice je zmena v krvných cievach a kapilárach spôsobená poruchou nervovej regulácie cievneho tónu, ťažkosťami odtoku a prietoku krvi v lúmene ciev.
Tento patologický stav je výsledkom ochorení postihujúcich krvné cievy vo všetkých častiach tela, ako aj retinálnych krvných ciev, ktoré očný lekár môže vidieť priamym vyšetrením fundusu (oftalmoskopie).
Z tohto dôvodu sa termín "angiopatia" používa v popise patologických zmien v cievach fundusu.
Choroba môže byť sprevádzaná vývojom zlyhaní vo fungovaní očí, ako aj vo výžive - vedie to k vzniku alebo ďalšiemu rozvoju retinálnej dystrofie, myopie, spôsobuje také príznaky ako rozmazané videnie alebo blesk v očiach.
Ľudské oko má veľmi zložitú štruktúru, hlavné miesto, v ktorom je obsadené presne sietnicou, ktorá umožňuje oku vnímať ľahké impulzy. Jeho funkciou je poskytovať interakciu optický systém a vizuálne oddelenia, ktorých poloha je mozog. To sa dosiahne prijímaním, spracovaním a prenosom vizuálnych informácií. S rozvojom retinálnej dystrofie (toto ochorenie je vo väčšine prípadov diagnostikované u starších pacientov) dochádza k narušeniu cievneho systému oka. Keď choroba prechádza u pacientov, poškodí sa sietnica na úrovni mikrobuniek, čo spôsobuje fotoreceptory, ktorých funkciou je organizovať hlboké vnímanie. farebný rozsahako aj pri poskytovaní dlhodobého zobrazenia.
Čo je retinálna dystrofia?
Dystrofia sietnice je choroba sprevádzaná smrťou tkaniva očnej bulvy. Pacienti, ktorí boli diagnostikovaní v pokročilom štádiu tejto choroby, začnú rýchlo strácať zrak, zatiaľ čo majú progresívnu degeneráciu tkanív sietnice.
Moderná medicína rozdeľuje retinálnu dystrofiu na nadobudnuté a vrodené (zdedené).
Existuje tiež klasifikácia tejto choroby lokalizáciou patogenézy:
Periférna dystrofia. Vyvíja sa na pozadí zranenia orgánov zraku. Podávajte ako tlak na vzhľad periférna dystrofia môže mať kongenitálnu alebo získanú myopiu, rovnako ako myopiu;
Centrálna dystrofia. Pozoruje sa v makulárnej oblasti oka, môže sa vyskytnúť na pozadí zmien súvisiacich s vekom v ľudskom tele. Centrálna retinálna dystrofia sa delí na mokré a suché.
Starší ľudia s nízkou dedičnosťou, ktorí žijú v ekologicky nepriaznivých regiónoch a vedú k nezdravému životnému štýlu patria medzi tých, ktorým hrozí rozvoj sietnicovej dystrofie.
Utrpenie očnej chirurgie;
Porušenie metabolických procesov v ľudskom tele, ktoré vedú k.
Dôsledky retinálnej dystrofie
Ak pacient s dystrofiou sietnice nedostane kvalifikovanú lekársku starostlivosť a sám lieči, môže mať vážne následky. Najhoršou voľbou pre neho bude úplná strata videnia, ktorú už nemožno obnoviť ani chirurgicky.
Zistila chybu v texte? Vyberte ho a niekoľko ďalších slov, stlačte klávesy Ctrl + Enter
Liečba retinálnej dystrofie
Pred predpísaním liečby pacientovi, u ktorého existuje podozrenie na retinálnu dystrofiu, poskytne oftalmológ komplexnú diagnózu, ktorá zahŕňa nasledujúce opatrenia:
perimetria;
Laboratórne testy;
Ultrazvukové vyšetrenie očnej gule;
visometry;
Inštrumentálne preskúmanie fundusu;
Fluorescenčná angiografia očných ciev;
Elektrofyziologická štúdia (hlavným účelom tohto postupu je stanovenie pracovného stavu nervových buniek sietnice, ako aj optického nervu).
Pri liečbe retinálnej dystrofie zahŕňajú úzkoprofilové odborníci rôzne techniky. V súčasnosti je najefektívnejšou metódou riešenia retinálnej dystrofie laserová chirurgia. Je to spôsobené tým, že tento typ operácie je považovaný za najmenej traumatický a úplne krvný, lebo chirurg vylučuje potrebu otvoru oka. Pri procese chirurgického zákroku laserovým lúčom v dôsledku bezkontaktného účinku na oblasť lézie sietnice je úplne vylúčená možnosť infekcie pacienta.
Drogová liečba retinálnej dystrofie zahŕňa použitie špeciálnych liekov pacientmi.
Vo väčšine prípadov sú pacientom predpísané nasledujúce lieky:

Angioprotectors a vazodilatátory. Táto skupina liekov má činnosť zameranú na posilnenie a dilatáciu krvných ciev. Tieto zahŕňajú: Complamin, No-spa, Ascorutin, Papaverin atď. Lekár individuálne vyberá dávku a formu lieku pre každého pacienta, berúc do úvahy stupeň choroby a celkovej pohody;
Protidoštičkové činidlá. Účinkom týchto liekov je zabrániť tvorbe krvných zrazenín v cievach. Najčastejšie sú pacientom predpísané klopidogrel, tiklodipín alebo kyselina acetylsalicylová;
Komplexy vitamínov, a tiež samostatne vitamíny skupiny B;
Lucentis - liek, ktorý zabraňuje patologickému šíreniu krvných ciev;
Drogy, ktoré môžu účinne znížiť;
Lieky, ktoré sa zavádzajú do štruktúry oka, pretože sú schopné zlepšiť mikrocirkuláciu (napríklad pentoxifylín);
Lieky, ktoré sú odvodené z biologického materiálu získaného z hovädzieho dobytka. Táto skupina liekov sa nazýva "polypeptidy" (napríklad retinolamín);
Očné kvapky, ako napríklad Oftan-Katahrom, Taufon, Emoksipin atď. Táto skupina liekov pomáha zlepšiť metabolické procesy, ako aj rýchlu regeneráciu tkanív oka.
Pri predpisovaní liekov ošetrujúci lekár samostatne vypracuje režim užívania liekov. Pacienti s takouto komplexnou diagnózou majú zvyčajne niekoľkokrát za rok opakovať liečbu. Súbežne s lekárskou terapiou retinálnej dystrofie používajú odborníci rôzne fyzioterapeutické metódy.
Výrazný terapeutický účinok sa dosahuje nasledujúcimi postupmi:
Fotostimulácia alebo elektrostimulácia sietnice;
Elektroforéza (počas tohto postupu sa používa but-shpa, heparín alebo kyselina nikotínová);
Používanie laserového žiarenia s nízkou energiou na stimuláciu sietnice;
Laserové ožarovanie krvi (intravenózne);
Magnetická terapia atď.
V pokročilých prípadoch odborníci vykonávajú chirurgickú liečbu retinálnej dystrofie.
Pacienti individuálne vybraný typ operácie:
Laserová koagulácia sietnice. Po takomto chirurgickom zákroku je potrebné, aby pacienti užívali špeciálne lieky patriace do skupiny inhibítorov angiogenézy. Vďaka lekárskej podpore pacientky nerastia abnormálne cievy a zastaví sa aj progresia retinálnej makulárnej dystrofie (vlhká);
Revaskularizácia a vasorekonštrukčná chirurgia;
Vitrektomie.
Po ukončení liečby sa od pacientov, u ktorých sa diagnostikovala retinálna dystrofia, vyžaduje, aby v pravidelných intervaloch vykonávali preventívne opatrenia. Táto kategória pacientov je prísne zakázaná pri preťažovaní viditeľných orgánov (v procese čítania je potrebné urobiť prestávky na odpočinok). Byť na ulici pod vplyvom ultrafialového žiarenia by mal byť len v slnečné okuliare, Odporúča sa, aby takí ľudia prehodnotili stravu a obohatili ju o výrobky, ktoré sú vhodné pre ich zrak. Každý deň musíte brať vitamíny a minerály, ktoré sú potrebné pre plné fungovanie orgánov zraku. Úplne by sa mali vzdať zlých návykov, ako je fajčenie a zneužívanie alkoholu.

Tradičný liek v kombinácii s tradičných metód liečba celkom úspešne bojuje s rôznymi ochoreniami orgánov zraku vrátane počiatočného štádia retinálnej dystrofie. Pacientom sa odporúča, aby absolvovali kurz, v ktorom pijavice vstreknú do krvi pacienta sliny bohaté na prospešné enzýmy.
Pískové zhryznutie má jedinečný priaznivý účinok na ľudské telo:
Zmierňuje zápal;
Normalizuje imunitný systém;
Pôsobí ako liečiva proti bolesti;
Pomáha čistiť telo toxínov;
Znižuje úroveň škodlivého cholesterolu atď.
tradičná medicína Existuje veľký počet receptov, ktoré možno použiť na liečbu retinálnej dystrofie:
Vezmite čerstvé kozie mlieko a premiešajte s vriacou vodou (1: 1). Potom výsledná zmes vdýchne boľavé oko a po dobu pol hodiny ju pokryje tmavou handričkou. Priebeh liečby je jeden týždeň, predpokladá sa, že počas tohto času sa zastaví oddelenie sietnice;
Vezmite si určité pomery a premiešajte nasledujúce zložky: ihly (5 častí), bobule (2 časti), cibuľovú kôru (2 časti). Nalijte všetku vriacu vodu a varte na nízkej teplote 10 minút. Chladený a prefiltrovaný vývar by mal byť opitý 0,5 litra denne, rozdelený na niekoľko dávok. Dĺžka liečby je 1 mesiac;
Nalejte 1 lyžicu komínového mlieka v smaltovanej nádobe a nalejte 200 ml vriacej vody. Položte nádobu na oheň a varte kvapalinu na 5 minút. Vo výslednom vývaru musíte pridať kvety (1 lyžička lyžice), zamiešať a zakryť viečko. Po ochladení a filtrovaní sa odvar používa ako očné kvapky (je potrebné zakopať 2 krát denne, 2 kvapky v každom oku);
Nalejte 1 polievková lyžica. lyžička celandínu v ľubovoľnej nádobe a nalejte vriacu vodu. Položte riad na pomalý oheň a varte niekoľko minút. Po odkvapkávaní sa ochladí a trvá na tom, že je pripravený na použitie. Odporúča sa zakopať oči 3 krát denne na 3 kvapky. Liečebný kurz trvá 1 mesiac;
Tinktúry z listov a iné bylinky vhodné na videnie sa môžu užívať orálne niekoľkokrát denne.
Autor článku: Marina Degtyarová, oftalmológ, špeciálne pre miesto
Patologické stavy sietnice a optického nervu sú často predurčené kardiovaskulárnymi, neurologickými a inými ochoreniami, ako aj endokrinnými poruchami, ktoré si vyžadujú všeobecnú koordinovanú liečbu takýchto pacientov oftalmológa a lekára príslušnej špecializácie. Navyše zmeny v fundusu priniesli veľkú diagnostickú a prognostickú hodnotu.
Treba osobitne poznamenať, že choroby sietnice, hlavne vaskulárne a dystrofické lézie, sú dnes jednou z hlavných príčin slepoty a zraku, čo naznačuje potrebu včasnej diagnostiky a včasnej komplexnej liečby očného lekára aj praktických lekárov.
Anatómia sietnice
sietnice(sietnice) - periférna časť vizuálneho analyzátora. Vyvíja sa z prednej strany mozgového močového mechúra, pretože môže byť považovaná za časť mozgu, ktorá sa prenáša na perifériu. Rozlišuje 10 vrstiev: 1) vrstvu pigmentového epitelu; 2) vrstva tyčí a kužeľov; 3) vonkajšia hraničná membrána; 4) vonkajšia jadrová vrstva; 5) vonkajšiu sieťovú vrstvu; 6) vnútornú jadrovú vrstvu; 7) vnútornú retikulárnu vrstvu; 8) vrstva multipolárnych (gangliových) buniek; 9) vrstvu nervových vlákien; 10) vnútornej hraničnej membrány. V sietnici sú 3 špecifické vizuálne neuróny:
1. Tyčinky a kužele ( cellula optіca bacіllіformіs et conіformіs).
2. Bipolárne bunky ( neurocytus blue polaris).
3. Gangliové bunky ( neurocytus ganglionarіs).
Tyče majú veľmi vysokú citlivosť na svetlo, poskytujú súmrak a periférne videnie, existuje veľa z nich (asi 130 miliónov), sú umiestnené pozdĺž celého okraja sietnice až po okraj jej optickej časti ( ora serrata).
Kužele sú umiestnené hlavne v oblasti centrálnej fosílie. žltá škvrna, existuje asi 7 miliónov, poskytujú jednotné videnie a vnímanie farieb.
Prvý neurón leží na vrstve pigmentového epitelu pevne spojeného s choroidom, ktorý zaisťuje kontinuálnu obnovu molekúl vizuálnych pigmentov (rhodopsín a jódopsín) potrebných pre fotochemický proces zraku. Funkcia sietnice teda úzko súvisí so stavom samotného choroidu.
Druhý neurón je asociatívny.
Tretí neurón má dlhé procesy, ktoré tvoria optický nerv.
Jednotlivé jadrové vrstvy sietnice sú zložené z vláknitých štruktúr a tvoria jadro sietnice. Proces gangliových buniek tvorí optický nerv, ktorý opúšťa obežnú dráhu cez optickú dieru. V strednej lebečnej kosti, v oblasti tureckého sedla, dochádza k čiastočnému priesečníku optických nervových vlákien oboch očí (pretínajú sa len mediálne vlákna). Po priesečníku takzvaného optického traktu, ktorý obsahuje vlákna zo sietnice oboch očí. Subkortikálnym centrom vizuálneho analyzátora sú vonkajšie kĺbové telieska a kortikálna ornálna sporová drážka v okcipitálnom laloku mozgu ( fіssura calcarina).
Prívod krvi sietnice sa uskutočňuje z centrálnej tepny sietnice, trofizmus jej vonkajších častí je zabezpečený choriokapilárnou vrstvou choroidu. Sieťka nemá žiadnu citlivú inerváciu, takže jej porážka nespôsobuje bolesť.
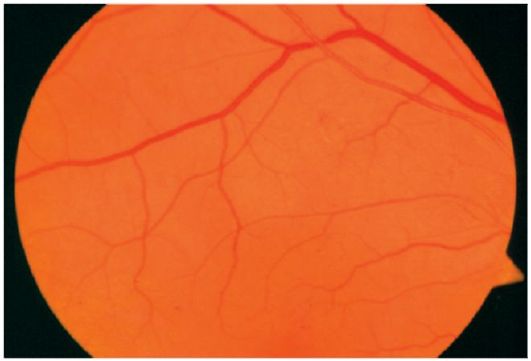
Normálna hlava oka má nasledujúcu formu: hlava s optickým nervom je ružová, jej hranice sú jasné, tepny a žily sietnice sú rovnomerné ráže, pomer kalibra tepny k kalibru žily je 2: 3, nie sú žiadne ohniskové zmeny.
diagnostika choroby sietnice založené na oftalmoskopii, fluorescenčnej angiografii, funkčných a elektrofyziologických štúdiách (zraková ostrosť, zorné pole, vnímanie farieb, tmavá a ľahká adaptácia, elektroretinografia, elektrická citlivosť optického nervu na fosfén, optická koherentná tomografia).
Sťažnosti pacientov sú nešpecifické a spočívajú v dysfunkcii centrálneho videnia (fotopsia, metamorfóza, znížená zraková ostrosť, centrálne skotómy, narušená farebná senzácia) alebo periférne videnie (obmedzenie a strata zraku, zníženie temnej adaptability).
Oftalmoskopické zmeny môžu byť nasledovné:
1. Zmena rozchodu, steny a zdvih ciev.
2. Krvácania rôznych tvarov, veľkostí a výskytov.
3. Difúzne alebo lokálne opacity sietnice (ohniská).
4. Pigmentové usadeniny (ohniská, mottling).
Patológia sietnice je extrémne rôznorodá. Medzi choroby sietnice patria tieto hlavné formy:
1. Choroby spojené s bežnými chorobami tela.
2. Zápalové choroby.
3. Dystrofické zmeny.
4. Oddelenie sietnice.
5. Nové nárasty.
6. Anomálie vývoja.
Zastavme sa v tých ochoreniach sietnice, ktoré sa najčastejšie stretávajú, lekári všetkých špecialít musia byť s nimi oboznámení.
Kardiovaskulárne ochorenia vedú k rôznym zmenám v fundusu. Takže pri hypertenzii tieto zmeny odrážajú patogenézu vaskulárnych porúch, ktoré sa vyskytujú v tele a majú veľkú diagnostickú a prognostickú hodnotu. Podľa klasifikácie A.Ya. Vilenkina, MM Krasnov rozlišuje: hypertenznú angiopatiu, hypertenznú angiosclerosu, hypertenznú retinopatiu, hypertenznú neuroretinopatiu.
na hypertenznou angiopatiouexistujú rozšírenie, žilné žily, zúžené tepny, ich nerovný kalibr. Pozorované v štádiu I-II A hypertenzná choroba.
na hypertenznú angiosklerózu okrem vyššie popísaných javov angiopatie sa objavuje nerovnomerný reflex svetla, príznaky medi a strieborného drôtu, symptóm arteriovenózneho chiasmu (stupne Salius-Gunn I, II a III) pozdĺž zosilnených stien tepien.
Symptóm Salus-Gunn I: kužeľové zúženie žily na oboch stranách tepny v mieste ich priesečníka, žila má formu presýpacích hodín. Symptóm Salus-Gunn II: na mieste arteriovenózneho spoja je žila oblúkovo ohnutá a zasunutá do hrúbky sietnice. Symptóm Salus-Gunn III: žila na mieste priesečníka sa nedá rozlíšiť, pretože je pokrytá edémátnou sietnicou. Takýto jav je charakteristický pre stupne II a III štádia hypertenzie.
na hypertenzívnej retinopatie ohniská a krvácanie v sietnici, zrak klesá. Pozorované s hypertenziou štádia III.
Hypertenzná neuroretinopatia - nepriaznivé prognostické znamienko. Proces zahŕňa optický nerv. Tam je edém hlavy zrakového nervu, krvácanie a opuch sietnice sa objavujú okolo neho. Zraková ostrosť klesá, zorné pole sa zužuje. Pozorované s hypertenziou štádia III.
Neexistuje však úplná paralela medzi klinickým priebehom hypertenzie a obrazom fundusu.
Liečbu. Liečia základnú chorobu. Okrem toho sa v retinopatii používa resorpčná liečba (fibrinolysin, parabulbarny hemaza), angioprotektéry, antioxidanty (emoxipin, ditsinon, doksium), s neuroretinopatiou a tiež s diuretickými a osmotickými látkami.
na renálna hypertenziazúženie tepien, dilatácia žíl sietnice bez výrazných sklerotických zmien, s veľkým počtom exsudatívnych ložísk a plazmorfizmu. Typický je tvar hviezdy v oblasti makuly. Toto je zlé prognostické znamenie, podľa slov starých autorov pohoron "smrtiacom" pre pacienta. Predpokladalo sa, že očakávaná dĺžka života s objavením sa takýchto zmien v fundusu bola 1-3 roky, avšak v súčasnosti účinnej liečbyV mnohých prípadoch je možné dosiahnuť výrazné zlepšenie celkového stavu pacienta s úplným alebo čiastočným zvratom hypertenzných zmien v podložke.
Diabetes mellitus je častou príčinou ťažkých lézií sietnice, ktoré sa nazývajú diabetická retinopatia, Spočívajú vo výskyte mikroanalýz, krvácaní, exsudatívnych ložiskách; v terminálnej fáze vývoj proliferujúcich procesov, vznik novovytvorených ciev, proliferácia spojivového tkaniva, rozvoj sekundárneho odlúčenia sietnice.
liečba je použitie angioprotektík, absorbovateľných látok, anabolických hormónov. V posledných rokoch sa použila foto- a laserová koagulácia, kryoterapia. Prognóza je nepriaznivá.
Všeobecná vaskulárna patológia organizmu vedie k vzniku takých ochorení sietnice ako akútnej obštrukcii. centrálna tepna sietnice, trombóza jej centrálnej žily.
Obštrukcia centrálnej retinálnej artérie (50%), trombóza (45%) alebo embolizácia (5%) tepny. Vyskytuje sa okrem pacientov s hypertenziou u mladých jedincov trpiacich endokarditídou, najmä reumatickými, chronickými infekčnými ochoreniami.
Pacienti sa sťažujú na náhlu stratu videnia až po ľahké vnímanie. V fundus určiť ostré zúženie tepien, opuch sietnice, príznak "čerešňového semena". V dôsledku tejto choroby sa vyvíja atrofia optického nervu.
liečba: vazodilatanciá (0,1% roztok atropínového retrobulbaru, intravenózne - kyselina nikotínová, aminofylín, trental, sublingválny nitroglycerín), trombolytické látky, antikoagulanciá.
výhľad nepriaznivý. Liečba je účinná pri liečbe v prvých 2 až 4 hodinách po ochorení.
Trombóza centrálnej retinálnej žily - vyskytuje sa hlavne u starších pacientov, ktorí trpia hypertenziou, aterosklerózou. Pacienti sa sťažujú na náhly ostrý pokles videnia, ale úplná slepota sa nestane. V očiach oka sú viditeľné viaceré krvácania, plazmorfizmus, dilatácia a pretrhnutie žíl, diskontinuita ich priebehu, edém sietnice a zriedenie hraníc hlavy optického nervu (tzv. "Rozdrvený paradajkový" príznak).
Prognóza videnia zlé, ale priaznivejšie ako v prípade obštrukcie centrálnej retinálnej artérie. Po resorpcii krvácania sa atrofické ložiská tvoria v sietnici, u niektorých pacientov vzniká sekundárny glaukóm.
Liečba: antikoagulanciá priamej a nepriamej akcie, trombolytické a vstrebateľné lieky.
Zápalové choroby sietnice
Patrí medzi ne metastatická retinitída, chorioretinitída, Vznikajú v dôsledku kontaktu s krvným tokom mikroorganizmov z akéhokoľvek hnisavého zaostrenia.
Sťažnosti pacienta závisia od procesu lokalizácie. Zápaly centrálnych častí sietnice sú sprevádzané metamorfózou, zníženou zrakovou ostrosťou, výskytom hovädzieho dobytka a periférnou lokalizáciou ohniskových očí.
Diagnóza s oftalmoskopiou. Na základoch sú viditeľné žlto-biele lézie s fuzzy hranicami, ktoré stúpajú nad sietnicu, v priebehu času sa na ich mieste vyvíjajú atrofické chorioretínové lézie.
liečba: protizápalových a resorpčných terapií, komplexné vyšetrenie pacienta na určenie etiológie ochorenia.
Dystrofické zmeny sietnice
V sére sa vyskytujú nasledujúce typy degeneratívnych zmien:
1. dedičné generalizované dystrofie (pigmentová dystrofia sietnice, vrodená Leuro amaurosis).
2. dedičná periférna dystrofia sietnice.
3. dedičná centrálna retinálna dystrofia.
4. Dystrofia sietnice súvisiaca s vekom.
Pigmentárna dystrofia sietnice (PDS). Choroba je familiárna recesívny typ dedičnosť.
Sťažnosti pacientov: zníženie a stratu videnia pri súmraku (hemelopia), potom sa zužuje zorné pole, v konečnom štádiu ostrá zraková ostrosť klesá až po úplnú slepotu.
Keď sa PDS v podklade objavujú, začínajúc od okraja, pigmentové lézie vo forme kostných tiel, ktoré následne zachytávajú a centrálne oblasti. S retinálne cievy sú zúžené. Hlava zrakového nervu sa stáva bledá, s voskovým nádychom, jeho úplná atrofia sa vyvíja v terminálnom štádiu. Prognóza je nepriaznivá.
liečba: vazodilatátory, metabolické lieky, vitamíny, tkanivová terapia, hormóny, anabolické steroidy, revaskularizačné operácie, retroskleróza, fyzioterapeutická liečba (ultrazvuk, fonoforéza, elektroforéza, elektrostimulácia "fosfénom", magnetická terapia).
Dedičná makulárna dystrofia.Existuje veľké množstvo klinických foriem, ktoré sa líšia v štruktúre fundusu a povahou klinického priebehu.
Choroby sú rodovo dedičnou povahou, prenášané recesívnym alebo dominantným typom a vyznačujú sa neustále progresívnym priebehom. Dystrofia žltého miesta sa objavuje v predškolskom veku alebo v škole, niekedy v dospievaní. Treba mať na pamäti, že degenerácia makuly u detí sa pozoruje aj v prvom roku života v prípade ochorení Tay-Sachs, Niemann-Pick.
Tay-Sachovu chorobu (familiárna amaurotická idiocita) sa vyznačuje slepotou s typickými zmenami v žltej škvrne (šedo-bielo zaostrenie s "cherry bone" v strede), strabizmus a nystagmus, mentálna retardácia až po úplnú demenciu, progresívnu svalovú slabosť. Smrtelný výsledok je až dva roky.
V prípade Niemann-Pickovej choroby (retikuloendoteliálna sfingomyelinóza) sú charakteristické šedo-biele zaostrenie s makrely "čerešňovej kosti", žltkastá atrofická optická nervová hlava, exophthalmos, nystagmus, zväčšenie pečene, slezina a duševný a fyzický vývoj. Smrtelný výsledok je až dva roky.
Dystrofia sietnice súvisiaca s vekomsú periférne a centrálne. Periférne dystrofie môžu viesť k roztrhnutiu a oddeleniu sietnice. Profylaktické správanie cryopexy, laserová koagulácia.
Makulárne dystrofie sú veľmi časté, podľa rôznych autorov ich výskyt u osôb nad 50 rokov je 15 - 29%. Pacienti sa sťažujú na postupné znižovanie videnia, v dôsledku čoho vízia klesá na stotinu, objavuje sa centrálny absolútny scotóm.
Dve formy sklerotickej makulárnej dystrofie sú klinicky rozlíšené: "suché" a exsudatívne-hemoragické. Keď "suchá" forma na oku má aterosklerotické zmeny v retinálnych cievach, ukladá v sietnici lipidy, cholesterol, hyalín (drusen), depigmentáciu, atrofické lézie.
Keď sa exudatívny hemoragický priebeh ochorenia v fundusu javí ako žltkastá diskoidná lézia obklopená krvácaním. Následne sa lézia doplní do sklovca, takže sa musí odlíšiť od choroidálneho novotvaru (melanoblastóm) - to je takzvané pseudotumorózne zameranie.
liečba: v prípade "suchého" makulárnej dystrofie - fyzioterapeutické metódy liečby, liečba vitamínmi, metabolity, vazodilatátory, antioxidanty, revaskularizačné operácie, ligácia temporálneho tepnu, retroskleróza. Pri edematóznej forme - angioprotektormi, antioxidantmi, resorpčnou liečbou, laserovou koaguláciou, kryoplozikou.
Retinálna dystrofia je faktor, ktorý môže viesť k vývoju oddelenie sietnice, najmä pri rozťahovaní oka (s vysokou miopiou). Odtláčanie sietnice sa môže vyskytnúť aj pod vplyvom zmien šupín v tele sklovca. Najčastejšou príčinou je zranenie alebo fyzický stres. Vývoj odlúčenia sietnice je spôsobený skutočnosťou, že sietnica je úzko spojená s podkladovou tkanivou iba v dvoch miestach: v blízkosti zubovej línie v plochých častiach ciliárneho tela a blízko hlavy optického nervu.
Pacienti sa sťažujú na výskyt zábleskov svetla alebo "bleskov" (fotopsie) na periférii zorného poľa - v oblasti opačnej k poškodeniu sietnice. Potom sa objaví pocit "závoja", ktorý pochádza z tej istej strany, - od okraja zorného poľa k jeho stredu dochádza k zúženiu viditeľného poľa, najčastejšie zhora.
Keď oblasť oftalmológie oplodnenia má vzhľad bubliny alebo plachty šedej farby, proti ktorému sú sietnice tmavé a prestávky jasne červené.
Pred hospitalizáciou by mal byť takýto pacient vybavený posteľou, najlepšie binokulárnym obväzom. Je indikovaná núdzová hospitalizácia.
liečba chirurgické. Operácia sa vykonáva pri depresiách skléry s diatermokoaguláciou alebo kryopexiou na vytvorenie jazvového tkaniva, ktoré drží oddelenú sietnicu. V posledných rokoch sa laserová koagulácia, ako aj intravitreálne chirurgické zákroky široko používajú pri liečbe odlúčenia sietnice. V týchto operáciách sa uskutočňuje vitrektómia (odstránenie zmeneného sklovitého tela, vitreoretinálne kotvenie a proliferatívne epiretinálne membrány). Aby sa sietnica vyrovnala s choroidom, vstrekne sa plyn, ktorý expanduje (organofluorinované zlúčeniny) alebo silikónový olej. Ak je to potrebné, vykoná sa disekcia skrátenej oddelenej sietnice a narovná sa fixáciou okrajov pomocou koagulácie kryo alebo endolaserov. V niektorých prípadoch sa používajú mikroskopické retinálne nechty a magnety.
Retinoblastóm (glióm)Malígny novotvar sietnice, ktorý sa vyskytuje v prvých mesiacoch alebo rokoch života dieťaťa. V jeho priebehu sú 4 etapy.
I. etapa - počiatočná. Obmedzené miesto nádoru v sietnici je určené.
Stupeň II - klíčenie v očnej dutine v uhle prednej komory. Charakteristickým príznakom je "amarotické mačacie oko", žiak je rozšírený, nažltlý, vnútroočný tlak sa zvyšuje.
Stupeň III - klíčenie nádoru na obežnú dráhu. Môže sa objaviť exophthalmos. Nádor rýchlo rastie vpred, má vzhľad karfiolu.
Štádium IV - metastázy do vzdialených orgánov, klíčenie v lebečnej dutine.
Diferenciálna diagnostika sa uskutočňuje s retrolentálnou fibroplázou, pri ktorej je vnútroočný tlak normálny, ako aj s výsledkom purulentnej septickej endoftalmitídy, ktorá je obvykle sprevádzaná hypotóniou oka. Najpoužívanejšie sú tieto diagnostické metódy: ultrazvuk, počítačová tomografia, rádioizotopový výskum. Diafánoskopia je menej informatívna.
liečba: v I. a II. etape - enukleácia; v III. a IV. - vystupovanie orbity s následným röntgenovým a chemoterapeutickým.
výhľadnepriaznivá.
Retinopatia nedonosených
Podľa moderných konceptov je retinopatia (PH) cievnou proliferatívnou léziou sietnice, ktorá sa vyskytuje prevažne u predčasne narodených detí a v niektorých prípadoch vedie k nezvratnej slepote.
PH sa vyskytuje v priemere u 20% predčasne narodených detí, 5-7% patologických zmien vedie k úplnej strate zraku.
Bolo preukázané, že PH sa vyvíja u somaticky, neurologicky a perinatálne komplikovaných detí. Avšak nízka pôrodná hmotnosť (1500 g a menej), gestačný vek pri narodení 32 týždňov alebo menej, ako aj kyslíková terapia, ktorá trvá viac ako 30 dní, sú najvýznamnejšími a stálymi rizikovými faktormi.
Pri PH sa rozlišuje aktívna fáza a regresná fáza. Aktívna fáza je rozdelená do piatich etáp:
І štádium - na okraji vaskularizovaných a avaskulárnych oblastí sietnice sa vytvorí demarkačná čiara bielej farby, čo je akumulácia mezenchymálneho tkaniva tvoriaceho cievy.
Etapa II - v oblasti demarkačnej línie sa vytvorí výčnelok, ktorý môže nadobudnúť ružovú farbu v dôsledku intraretinálnej neovaskularizácie. Výčnelok začne blikať nad úrovňou sietnice.
Štádium III- na mieste výčnelku sa vytvára vláknitá vaskulárna extraretinálna proliferácia.
IV stupeň neúplné oddelenie sietnice.
Stupeň V - úplné oddelenie sietnice.
V súčasnosti sa všeobecne uznáva, že neexistujú dostatočne účinné metódy konzervatívnej liečby PH (Svetové fórum pediatrických oftalmológov, Londýn, 2000).
Chirurgická liečba PH zahŕňa kryoterapiu, laserovú fotokoaguláciu a šošovkovú rekonštrukciu v kombinácii so sklerálnou náplňou.
Požiadavky na prácu neonatológov a oftalmológov sú potreba informovať rodičov o predčasne narodených novorodencoch, najmä o tých s nízkou a mimoriadne nízkou pôrodnou hmotnosťou, včas o potenciálnom výskyte a závažnosti PH, o možnej závažnosti tejto choroby ao dôležitosti včasných oftalmologických štúdií.
Závisí to od toho, ako úplne a presne sa vytvorí obraz, ktorý optický nerv prenáša do mozgu.
Receptorové bunky umiestnené v sietnici sú rozdelené na dva typy: kužele a tyčinky. Tyče majú vysokú fotosenzitivitu a umožňujú vám vidieť v tme, a sú tiež zodpovedné za periférne videnie. Kužele vyžadujú viac svetla pre svoju prácu, ale umožňujú im vidieť malé detaily (sú zodpovedné za centrálne videnie) a umožňujú rozlíšiť farby. Najväčšia akumulácia kužeľov sa nachádza v centrálnej fosílii (makuly).
dôvody
Poškodenie sietnice môže spôsobiť:
- niektoré ochorenia iné ako oko, napríklad diabetes mellitus, ateroskleróza, ochorenie obličiek, reumatizmus, krvné choroby, meningitída, hypertenzia a iné;
- ochorenia samotných očí: myopia, hyperopia, zápalové a dystrofické procesy atď .;
- očné a mozgové poranenia;
- vrodené zmeny sietnice, ktoré sú dedičné alebo spôsobené poranením pitia;
- zdôrazňuje, operácie, otravy.
Typy a prejavy
Najčastejšie problémy s sietnicou sú spojené s poruchou krvného zásobovania. Retinálne cievy sa stočia a rozširujú, alebo naopak sa zužujú, zhutňujú a nie sú schopné plne vyživovať sietnicu. Okrem toho môže byť úplné alebo čiastočné retinálna vaskulárna oklúzia - centrálna artéria alebo retinálna žila. Výsledkom je krvácanie a opuch sietnice.
V mladom veku sa môže rozvíjať dedičný retinálna dystrofia (retinitis pigmentosa, Stadgartova makulárna dystrofia, kužeľová dystrofia, choroba Coats atď.),: smrť "tyčiniek" a "kužeľov", sprevádzané výrazným poklesom alebo úplnou stratou videnia. Staršie sa často vyskytujú senilnej makulárnej dystrofie (tiež známe ako makulárna degenerácia súvisiaca s vekom alebo makulopatia súvisiaca s vekom) považovaná za vedúcu príčinu ťažkej straty zrakovej ostrosti v jednom alebo oboch očiach u ľudí starších ako 50 rokov.
Môžu sa vyskytnúť aj v sietnici zápal v ktorej dochádza k poškodeniu malých ciev s viacnásobným krvácaním. odlúčenie retiny môžu byť výsledkom inej choroby sietnice alebo výsledku traumy, nádor a tak ďalej
Hlavné príznaky ochorenia sietnice : zrak neustále klesá, objavujú sa blesky v podobe iskier, bleskov, plávajúcich bodiek vo forme sadzí, hmlových zácloniek. Okrem toho niektoré zorné pole (zvyčajne zo strany) úzke a vypadávajú, môže sa objaviť dvojité videnie. Osoba môže byť znepokojená migrénami, závratmi a dokonca necitlivosťou prstov.
Diagnóza a liečba
Povaha ochorenia sietnice je určená oftalmológiou na základe kontroly ostrosti zraku a preskúmaním fundusu so špeciálnym zrkadlom a lampou. Lekár môže tiež predpísať očné ultrazvuk a angiografiu sietnicových ciev. V niektorých prípadoch môže byť potrebné konzultovať s inými lekármi (neuropatológ, neurochirurg, endokrinológ, terapeut atď.).
Liečba chorôb sietnice závisí od ich príčiny. Najčastejšia liečba základnej choroby pomáha zlepšiť stav sietnice. Tiež určené agens, ktoré zlepšujú výživu retinálnych ciev, vitamínov, látok, vstrebateľných hemorágií, protizápalových a vazodilatančných látok. Lieky sa podávajú vo forme kvapiek, injekcií alebo tabliet.
Oddelenia a prerušenia sietnice vyžadujú chirurgickú liečbu, ktorá by sa mala vykonať skoro.
prevencia
Prevencia chorôb sietnice spočíva v liečení a prevencii ochorení, ktoré spôsobujú zmeny v cievach sietnice a optického nervu, prevenciu nadmernej fyzickej námahy.
■ Druhy patologických zmien sietnice
■ Cievne choroby
•
•
• Diabetická retinopatia
•
■ Dystrofické a degeneratívne choroby
• Age-related macular degeneration
•
■ Oddelenie sietnice
TYPY PATOLOGICKÝCH ZMIEN MALOOBCHODU
Najčastejšie sa v krvácaní z fundusu zistia krvácanie z patogénnych ložísk, ako aj opuch, roztrhnutie, atrofia sietnice a zmeny polohy jej vrstiev.
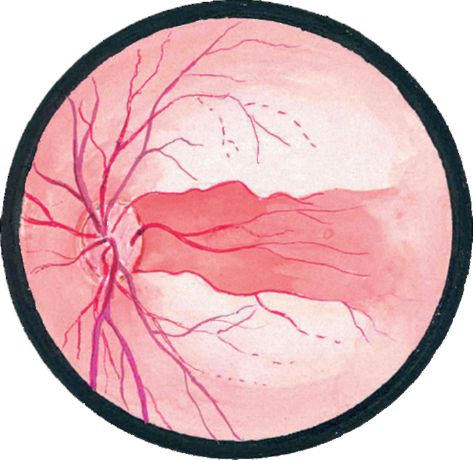
Krvácanie sietnice. V závislosti od miesta a tvaru existuje niekoľko typov krvácania sietnice.
• Shtrihoobraznye(alebo vo forme "plameňov"). Najčastejšie takéto krvácania sú malé a nachádzajú sa vo vrstve nervových vlákien (obrázok 14.1).
• zaoblenýkrvácanie sa nachádza v hlbších vrstvách.
• preretinal(retrovitreálna) krvácanie je vo forme "misy" alebo "lode". Krvácanie v priestore medzi zadnou hraničnou membránou sklovité telo a sietnica sa zvyčajne vyskytuje pri zničení povrchových alebo novo vytvorených ciev
Obr. 14.1.Retinálne krvácanie s oklúziou vetvy centrálnej retinálnej žily
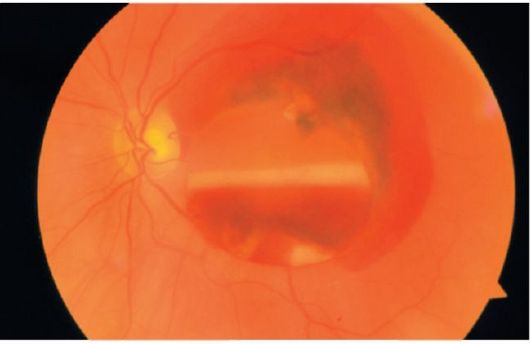
Obr. 14.2.Subretinálne, retinálne a predretinálne krvácanie (s disekciou zrazeniny)
dov retina. Retinálne cievy prechádzajú pod takým krvácaním (obrázok 14.2).
• subretinálnakrvácanie naznačuje subretinálnu neovaskularizáciu, pretože medzi sietnicou a choroidom nie sú žiadne normálne cievy. Retinálne cievy prechádzajú týmto krvácaním (obrázok 14.3).
Patologické ohniská v sietnici môžu byť svetlé, biele alebo žltkasté a tiež majú číry alebo fuzzy kontúry.
• "Tvrdé" výpotky- usadeniny žltkastých lipidov. Vzhľadom na uvoľňovanie lipoproteínov z krvného riečiska so zvýšenou vaskulárnou permeabilitou.
• Biele "vatoobraznye" vrecká- srdcové záchvaty v vrstve nervových vlákien s fuzzy kontúram.
• Druhí- usadeniny eozinofilného materiálu žltý na membráne Bruch (pod pigmentovým epitelom). Môžu sa zlúčiť navzájom a podstúpiť kalcifikáciu.
Opuch sietnice. Nasledujúce typy opuchu sietnice sú rozlíšené:
difúzny opuch sietnice (tekutina v sietnici nie je lokalizovaná a spôsobuje jej difúzne zahustenie);
cystický edém sietnice (tekutina sa hromadí v oddelených priestoroch, v dôsledku čoho sa tkanivo sietnice podobá plástovému plášťu).
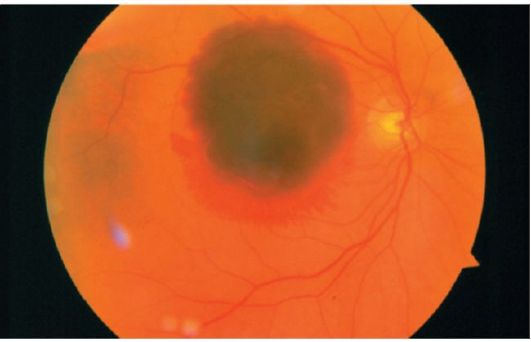
Obr. 14.3.Subretinálne krvácanie obklopené ľahkým okrajom krvácania sietnice
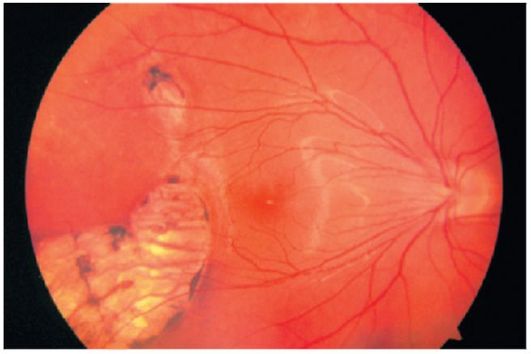
Obr. 14.4.Svaly chorioretínovej atrofie
Zlomky sietnice môže mať podkovovitý alebo zaoblený vzhľad, s alebo bez "veka".
Zóny retinálnej atrofie charakterizované rôznou pigmentáciou (obrázok 14.4). Pigment, ktorý určuje farbu oka, sa nachádza v retinálnom pigmentovom epiteli av priestoroch medzi chorioidnými cievami. Pigmentácia očného oka môže byť odlišná - od úplnej absencie pigmentu až po "parketový" fundus s výraznou pigmentáciou. Pri úplnej atrofii pigmentového epitelu a choroidu je priehľadná sietnica viditeľná biela skleróza.
(obrázok 14.5). Sieťka môže exfoliovať (retinoscházu) alebo exfoliovať (oddelenie sietnice).
Obr. 14.5.Zmeny pozície vrstiev sietnice
• Retinoschisis- oddelenie neurosenzorickej sietnice tvorbou hladkej "bubliny" naplnenej priehľadnou kvapalinou.
• Oddelenie sietnicesa rozvíja s oddelením neurosenzorickej vrstvy sietnice od pigmentového epitelu.
VASKULÁRNE CHOROBY
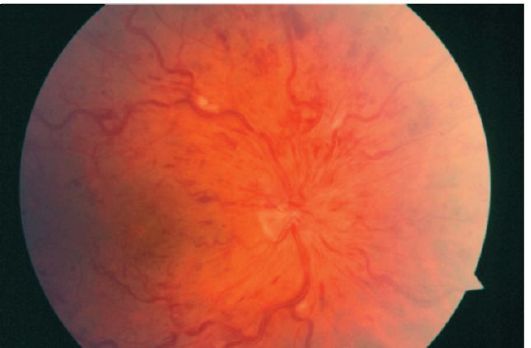
Trombóza centrálnej retinálnej žily
Trombóza centrálnej retinálnej žily - Jedna z najčastejších cievnych ochorení sietnice. Najčastejšie u pacientov starších ako 50 rokov.
Oklúzia centrálnej retinálnej žily sa zvyčajne vyskytuje na úrovni sklerovej krištáľovej platničky: centrálna artéria prechádza cez centrálnu žilu sietnice a trombóza sa vyskytuje sekundárne. Sú rozlíšené všeobecné a miestne faktory, ktoré predisponujú k oklúzii centrálnej retinálnej žily.
Obr. 14.6.Trombóza centrálnej retinálnej žily
Obr. 14.7.Oklúzia nadradenej časovej vetvy centrálnej retinálnej žily
• Všeobecné predisponujúce faktory:arteriálnej hypertenzie, aterosklerózy, diabetes mellitus, systémovej vaskulitídy a stavov sprevádzaných zvýšenou viskozitou krvi (napríklad myelóm, polycytémia).
• Miestne rizikové faktory:opuch alebo zápal hlavy z optického nervu, zvýšený vnútroočný tlak, kompresia žily nádorom.
Trombóza centrálnej retinálnej žily spôsobuje rýchle a bezbolestné zníženie zrakovej ostrosti na desatiny alebo stotiny. Oftalmoskopia odhaľuje viacnásobné, často v tvare tyčinky, retinálne krvácanie, ohniská "vatoobraznye", kožné žily, ako aj opuch hlavy z optického nervu.
Fundus oka je opísaný ako obrázok "rozdrveného paradajka" (obrázok 14.6).
Trombóza vetvy centrálnej žily sietnice je možná, v tomto prípade sú vyššie uvedené zmeny lokalizované iba v oblasti vetvy postihnutej oklúziou a takmer nikdy neprekračujú vodorovnú strednú čiaru (obrázok 14.7).
Liečba trombózy centrálnej retinálnej žily je založená na včasnej eliminácii oklúzie žily (etiotropná liečba spolu s terapeutom) a predpisovaní protidoštičkových látok (napríklad kyseliny acetylsalicylovej v dávke 75-150 mg / deň). Ďalšie vyšetrenie sa vykoná aspoň raz za 2 týždne počas 6 mesiacov s cieľom včasného zistenia výskytu neovaskularizácie a sekundárneho glaukómu a vykonania parenetálnej laserovej koagulácie sietnice. Prognóza oklúzie závisí od typu oklúzie a rozsahu poškodenia sietnice, ako aj od možného zvýšenia vnútroočného tlaku (sekundárny glaukóm), ktorý sa obvykle vyskytuje 3-4 mesiace po trombóze centrálnej retinálnej žily.
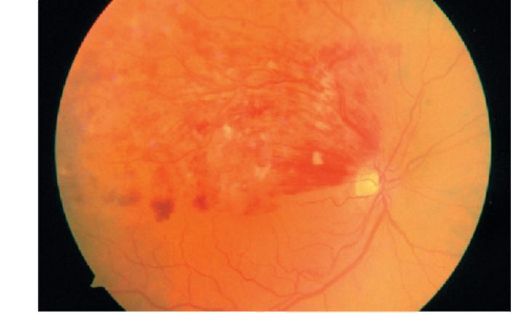
Oklúzia centrálnej retinálnej artérie
Oklúzia centrálnej retinálnej artérie je častejšia u mužov vo veku nad 60 rokov.
Etiológia a patogenéza
Väčšina oklúzií centrálnej retinálnej artérie je spôsobená embóliou.
• Tromboembolizmus sa môže vyskytnúť počas infarktu myokardu (v dôsledku parietálnej trombózy), reumatických procesov na ventiloch a tiež pri aterosklerotických léziách karotických artérií (bežných alebo vnútorných).
• Mikrobiálna embólia je možná s bakteriálnou endokarditídou.
• Cholesterolová embólia je spôsobená dezintegráciou aterosklerotického plaku spoločnej alebo vnútornej krčnej tepny.
Zriedkavými príčinami oklúzie centrálnej tepny sietnice sú arteritída alebo optická neuritída, čo vedie k cievnej obliterácii.
Ukončenie krvného obehu v sietnicových tepnách vedie k ischemickému edému vnútorných vrstiev sietnice av priebehu času dochádza k ich atrofii a glióze.
Obr. 14.8.Embólia centrálnej retinálnej artérie
Obr. 14.9.Embolizmus v centrálnej tepne sietnice v prítomnosti cilioretinálnej artérie
Obr. 14.10.Oklúzia dolnej časovej vetvy centrálnej artérie sietnice. Embolus v cievnom lúm je viditeľný na hlave optického nervu.
Klinický obraz
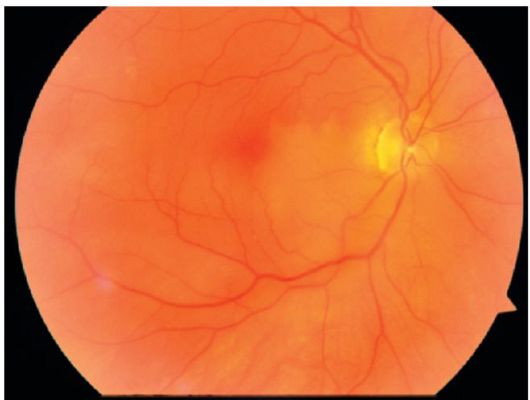
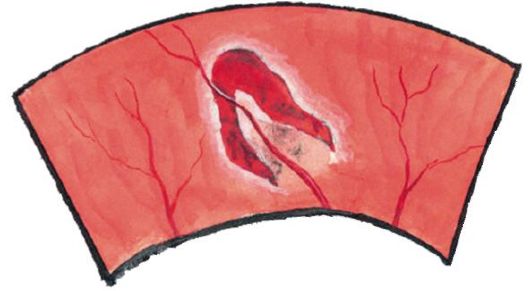
Oklúzia centrálnej sietnice sietnice spôsobuje náhlu, veľmi rýchlu (v priebehu niekoľkých sekúnd alebo minút) bezbolestnú stratu videnia pred odpočítaním prstov tváre alebo pocitu svetla. Keď si oftalmoskopia postihuje sietnicu, má opuch bielych siv. Tepny a žily sietnice sa výrazne zúžili, niekedy v centrálnej tepne sietnice je viditeľná embólia. V oblasti foveoly je sietnica tenká a choroid sa objavuje cez ňu - príznakom "čerešňovej kosti" (jasne červená foolaza na bielo-sivom pozadí edematóznej sietnice, viď obr. 14.8).
U niektorých pacientov sa v prítomnosti funkčnej cilioretínnej artérie zachováva malá časť takmer nezmenenej sietnice v zodpovedajúcej zóne (obrázok 14.9). Niekedy sa v takýchto prípadoch udržiava dostatočne vysoká zraková ostrosť (ale zorné pole je výrazne zúžené).
Pri oklúzii vetví strednej tepny sietnice je obštrukcia umiestnená ďalej na obvode, najčastejšie v miestach bifurkácie retinálnych artérií. Symptómy ochorenia závisia od veľkosti a polohy postihnutej oblasti sietnice. Ak dôjde k oklúzii
makulárnych cievach, zraková ostrosť je tiež výrazne znížená
(obrázok 14.10).
liečba
Nevratné poškodenie sietnice sa vyvinie 1-1,5 hodiny po úplnom zastavení arteriálneho prietoku krvi v sietnici. Vzhľadom na to, že oklúzia je zriedka dokončená, je potrebné urobiť pokus o obnovenie toku krvi do centrálnej retinálnej artérie, ak trvanie zníženia ostrosti zraku je menej ako 24 hodín. Úlohou liečby je dilatácia ciev a vytesnenie embólie do viacerých periférnych tepien.
• Pacient by mal byť v polohe na chrbte, aby zvýšil prietok krvi v sietnici.
• Intraokulárny tlak sa má znížiť masírovaním očnej gule, parakentizáciou prednej komory a požitím 2 tabliet acetazolamidu v množstve 250 mg.
• Arteriálny kŕč sa eliminuje intravenóznou injekciou 2 ml 2% roztoku papaverínu.
• Viazokonstrikcii retinálnych artérií sa zabráni tým, že pacient nechá vdychovať zmes 95% kyslíka a 5% oxidu uhličitého (karbogen) 10 minút každé 2 hodiny.
• Fibrinolytická terapia je neúčinná a v našej krajine nie je rozšírená.
Nasledujúce vyšetrenia sa vykonávajú aspoň raz za 2 týždne. Keď je zistená rubeóza (neovaskularizácia), dúhovka vykonáva panretinálnu laserovú koaguláciu sietnice.
Diabetická retinopatia
Diabetická retinopatia - jeden z najviac bežné príčiny slepota. Medzi hlavné rizikové faktory ovplyvňujúce stupeň prevalencie a progresie diabetickej retinopatie patrí dĺžka trvania a druh diabetu, stupeň jeho kompenzácie, úroveň krvný tlaka stav obličiek. Po 10 rokoch odhalenia cukrovky je výskyt retinopatie už 60% a po 30 rokoch sa zistili retinálne lézie u takmer všetkých pacientov.
patogenézy
Počas hyperglykémie, vzhľadom na preťaženie dráhy aldóza-reduktázy, sa sorbitol hromadí vo vaskulárnom endotelu sietnice.
ki, čo vedie k narušeniu bunkových funkcií. Navyše hrá určitú úlohu aj neenzymatická glykácia proteínov.
Endotelové bunky postupne vymiznú a vytvárajú sa kruhové výtoky kapilár, mikroanalýzmy. Pri mikroanalýzach sa narušuje kontinuita hematoretínovej bariéry, čo vedie k uvoľneniu kvapalnej časti krvi do sietnicového tkaniva. Exitujúce lipoproteíny sú uložené v hrúbke sietnice a tvoria "tvrdé" výpotky, ktorých závažnosť koreluje s hladinou lipidov krvnej plazmy. Navyše, porušenie prietoku krvi v mikroanalýzach predurčuje vývoj trombózy,
zničenie kapilár a retinálnej ischémie; takéto oblasti s oftalmoskopiou sú viditeľné ako svetlo sivé ohniská s fuzzy kontúry - "vatoobrae foci". V budúcnosti, s progresiou ischémie, žily nadobúdajú odlišnú formu a formujú slučky, objavujú sa veľa malých, kravských arteriovenóznych anastomóz.
Retinálna ischémia vedie k uvoľneniu angiogénnych látok, ktoré stimulujú fibrovaskulárny rast. Novo vytvorené cievy sa objavujú v oblasti hlavy optického nervu, v sietnici, rastú pozdĺž zadného povrchu sklovitého tela a prenikajú. Keďže ich steny sú funkčne poškodené, ľahko sa poškodia, čo vedie k sklovitým krvácaním a tvorbe membrán spojivového tkaniva (obrázok 14.11). Rast a kontrakcia týchto membrán vedie k odtrhnutiu traktu a straty videnia.
Preto možno rozlíšiť nasledujúce základné procesy vo vývoji diabetickej retinopatie:
• tvorba mikroanalýz;
• abnormálna vaskulárna permeabilita, cievna oklúzia;
• neovaskularizácia a proliferácia vlákien;
• kontrakcia fibrovaskulárneho tkaniva a odlúčenie trakčného sietnice.
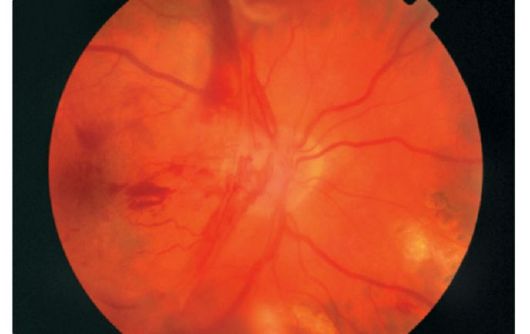
Obr. 14.11.Proliferatívna diabetická retinopatia: membrána, ktorá rastie do sklovcovej dutiny s veľkým počtom novo vytvorených ciev a krvácaním
Klasifikácia a klinický obraz
Nasledujúce hlavné formy - štádia diabetickej retinopatie:
Neproliferatívna retinopatia;
Preproliferatívna retinopatia;
Proliferatívna retinopatia.
Diabetická makulopatia sa môže kombinovať s akýmkoľvek štádiom retinopatie.
Neproliferatívna retinopatia. V tejto fáze sú detekované mikroanalýzy, krvácania, "tvrdé" transudáty a "vatoobraznye" ohniská (obr. 14.12). Najdôležitejším prvkom neproliferačnej retinopatie je retinálny edém. Keď sa nachádza v oblasti makuly, môže to viesť k významnému zníženiu zrakovej ostrosti.
Preproliferatívna retinopatia. V tejto fáze procesu zosilnenie ischémiu a následné patologické zmeny cievnej steny viesť k vzniku žilových abnormalít (expanzia, kroutivost, korálky, vaskulárne slučky), intraretinální mikrovaskulárna abnormality (bočníky), veľký počet "bavlnu ako" krboch a množstvo krvácania v sietnici (obr. 14,13 ).
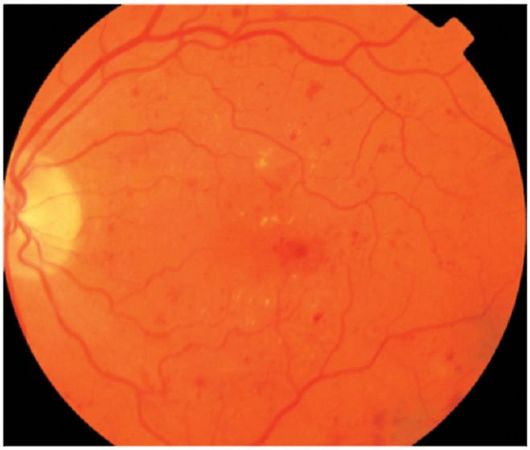
Obr. 14.12.Neproliferatívna diabetická retinopatia
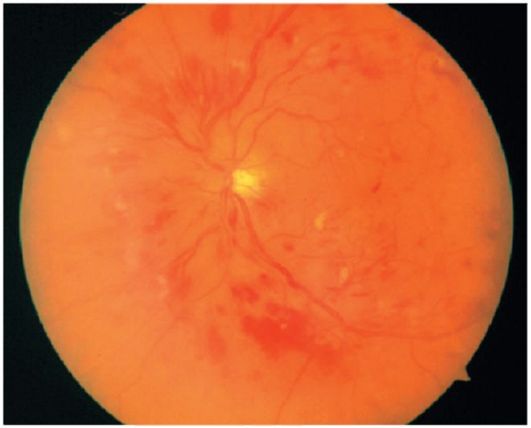
Obr. 14.13.Preproliferatívna diabetická retinopatia
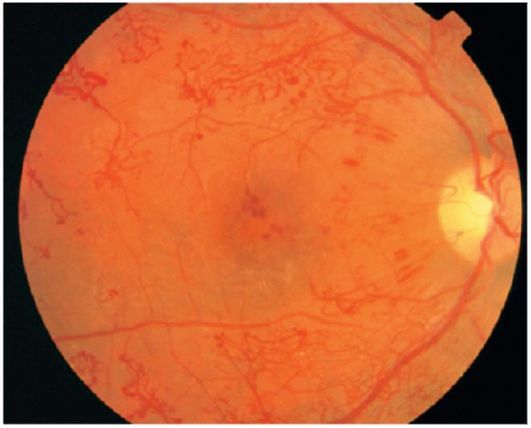
Obr. 14.14.Proliferatívna diabetická retinopatia
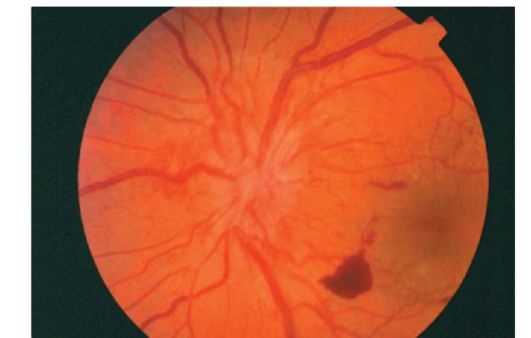
Obr. 14.15.Predretinálne krvácanie pri proliferatívnej diabetickej retinopatii
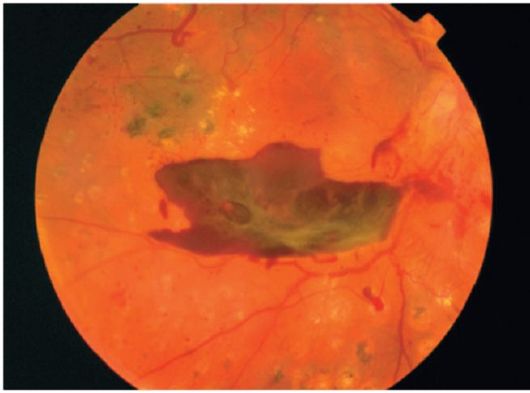
Obr. 14.16.Opakujúce sa predretinálne krvácanie, glióza, aktívne novo vytvorené cievy; viditeľné jazvy po koagulácii laserom, existujú indikácie pre pokračovanie liečby
Proliferatívna retinopatia (obrázok 14.14). Táto fáza sa vyznačuje dvoma typmi proliferácie - vaskulárnou (neovaskularizáciou) a fibróznou (gliózou).
Novo vytvorené cievy najprv rastú medzi zadnou hyaloidnou membránou sklovitého tela a sietnice a potom rastú do sklovitého tela. Zlyhanie steny novovytvorených ciev často vedie k retrovitrálnemu krvácaniu (obrázok 14.15).
Opakované krvácanie indukuje proliferáciu gliových buniek. Medzi sietnicou a sklovitou membránou sa vytvárajú priadzové väzby
môže spôsobiť oddelenie sietnice
(obrázok 14.16).
liečba
Základné princípy:
Stabilná kompenzácia cukrovky, normalizácia krvného tlaku a korekcia dyslipidémie;
Liečba poškodení sietnice (liek, laser a chirurgický zákrok).
Liečba. Na zlepšenie stavu cievnej steny a prevenciu trombózy sú predpísané inhibítory angiotenzín konvertujúceho enzýmu, angioprotektéry, lieky, ktoré ovplyvňujú reologické vlastnosti krvi a množstvo iných liekov. V súčasnosti však neexistujú žiadne odporúčané štandardy pre liečbu diabetickej retinopatie.
Laserová koagulácia sietnice - len efektívnym spôsobom liečba preproliferatívnej a proliferatívnej diabetickej retinopatie. Zameriava sa na deštrukciu časti ischemickej sietnice a tým na odstránenie podnetov na produkciu angiogénnych faktorov. Pri panretinalovej laserovej koagulácii sa laserové koaguláty 2000-3000 koagulujú s priemerom 200 až 500 μm na sietnicu mimo makulárnu zónu (obrázok 14.17).
Ohnisková laserová koagulácia a laserová koagulácia typu "mriežky" sa uskutočňujú s makulárnym edémom. Účelom tejto intervencie je znížiť opuch sietnice a stabilizovať zrakovú ostrosť.
Počas koagulácie laserom dochádza k absorpcii energie v pigmentovom epiteli a choroidoch, preto je vrstva nervových vlákien mierne poškodená. V dôsledku toho panretinal koagulácia má relatívne malý vplyv na vizuálne funkcie - tmavá adaptácia a periférne videnie sa zhoršujú s pokračujúcim centrálnym zrakom.
Pred liečbou laserom bolo 50% pacientov s novo diagnostikovanou diabetickou retinopatiou po piatich rokoch zraková ostrosť menšia ako 0,1. Ak sa parenterálna koagulácia uskutoční včas, počet takýchto pacientov sa zníži na 5%. Pred vykonaním koagulácie laserom by mal byť pacient informovaný, že liečba je zameraná na zabránenie ďalšiemu zníženiu zrakovej ostrosti a nie na obnovenie normálnej ostrosti zraku.
Krioretinopeksiya je to znázornené, keď nie je možná koagulácia laserom (napríklad keď sú optické opacity oka zakalené), ako aj vtedy, keď je jej účinok nedostatočný. Studená deštrukcia sietnice cez bielka vedie k atrofii ischemických zón a následne k zlepšeniu metabolických procesov a krvného obehu v zostávajúcej sietnici. Kryotetinopexia je kontraindikovaná pri ťažkej fibróze, pretože intervencia môže viesť k odtrhnutiu sietnicového traktu v dôsledku aktivácie fibrovaskulárnej proliferácie.
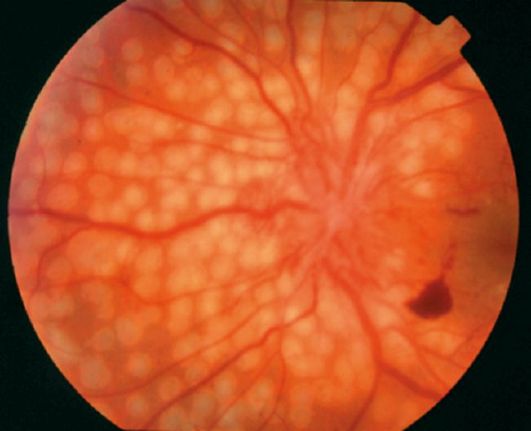
Obr. 14.17.Čerstvé laserové koagulá v fundusu proliferatívnej diabetickej retinopatie
Vitrektomie.Malé krvácanie do sklovca sa po niekoľkých mesiacoch samovoľne absorbuje. Ak sa však krvácanie sklovca v priebehu 6 mesiacov nevyrieši, treba zvážiť možnosť odobratia sklovcového tela krvou. Ďalšou indikáciou pre vitrektómiu je odtrhnutie trakcie sietnice. Počas vitrektómie špeciálny hrot súčasne rozkladá a odsáva sklovité telo, ktoré je nahradené fyziologickým roztokom.
Oftalmologické pozorovanie pacientov
Po identifikovaní cukrovky by mal pacient vyšetriť čo najskôr očný lekár. Ak nie sú zistené žiadne zmeny diabetu, vykonajú sa ďalšie vyšetrenia raz ročne. Je potrebné vyšetriť všetkých pacientov. diabetes mellitus pred začiatkom intenzívnej inzulínovej liečby (alebo prenosom na inzulínovú terapiu).
Po stanovení diagnózy "diabetickej retinopatie" sa vykoná vyšetrenie:
S neproliferatívnou retinopatiou - raz za 6 mesiacov;
S preproliferatívnou retinopatiou - raz za 3 mesiace (po vykonaní panretínovej koagulácie sietnicového laseru);
Pri proliferatívnej retinopatii - raz za 2 mesiace (po vykonaní panretínovej koagulácie sietnicového laseru);
V prítomnosti makulárneho edému - raz za 3 mesiace (po vykonaní fokálnej laserovej koagulácie sietnice).
Zmeny v oblasti hypertenzie v sietnici
Zmeny v podklade sa vyvíjajú ako pri hypertenzii a pri sekundárnej arteriálnej hypertenzii. Zaznamenávajú sa nasledujúce štádia zmeny sietnice: angiopatia, angioscleroza, retinopatia a neuroretinopatia.
hypertenzná angiopathycharakterizované zúžením artérií a kŕčových žíl. Pomer kalibru tepien
Obr. 14.18.Symptóm arteriovenózneho chiasmu pri hypertenznej angioscleroze
![]()
Obr. 14.19.Tri stupne symptómu arterio-venózneho chiasmu
a žily dosahujú 1: 4 (normálne 2: 3). Bifurkácie artérií v tupom uhle a strečové žľazy v oblasti makuly sa odhalili (symptóm Gvist).
hypertonický angiosclerosisktoré sa prejavujú zhrubnutím stien krvných ciev v dôsledku aterosklerotických zmien. Takéto zmeny v fundusu sa môžu vyvinúť nielen na pozadí arteriálnej hypertenzie, ale aj u pacientov s ťažkou aterosklerózou. Nádoby vyzerajú ako "medené" a "strieborné" drôty. Zahustený tuhé tepna stlačení na žily, pričom sa objaví príznak arteriovenózne skríženie zrakového (Symptom Salus-Hun, obr. 14,18). Existujú tri závažnosti tohto príznaku (obrázok 14.19):
I - zúženie a malý ohyb žily na mieste, kde ju prechádza artéria;
II - výraznejšie zúženie žily a rozšírenie ampulky na okraj od priesečníka;
III - žila zmizne, akoby na mieste priesečníka, prechádzajúca tepna sa zmenila ateroskleroticky.
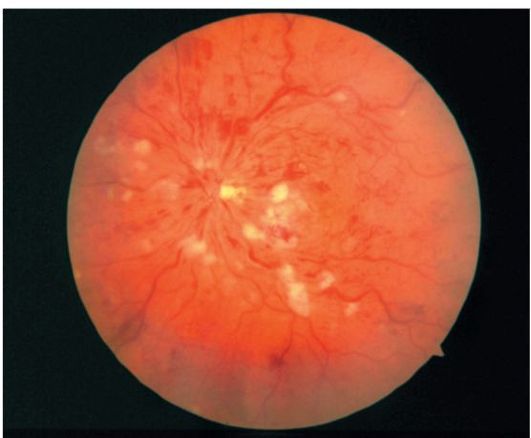
Hypertenzívna retinopatia je charakterizovaná výskytom "tvrdých" transudátov v makulárnej zóne (príznak "hviezdy"), "vatoobraznyh" ohniská a krvácania vo forme plameňov (obrázok 14.20).
hypertenzná neyroretinopatiyavyjadrené v prístupe optického nervového edému. Keď oftalmoskopia nájde svoju vzdialenosť nad sietnicou a rozmazané obrysy disku.
Obr. 14.20.Oftalmoskopické prejavy hypertenznej retinopatie
Neexistuje striktný paralelizmus medzi hypertenziou, hladinou krvného tlaku a zmenami v podklade. Zmeny v podklade oka s arteriálnou hypertenziou nevyžadujú spravidla oftalmologickú liečbu. Preskúmanie fundusu pacienta bez retinopatie sa uskutočňuje raz za 6-12 mesiacov.
DYSTROFICKÁ A DEGENERATIVNÁ
CHOROBY
Medzi týmito ochoreniami sietnice, makulárnou dystrofiou súvisiacou s vekom a degeneráciou pigmentovej sietnice sú najdôležitejšie. Menej časté sú ochorenia, ako je retinoscháza, kužeľová dystrofia, Stargardtova choroba, vitelliformná dystrofia (Najlepšia choroba), Leberova amauróza, makulárna diera a niektoré ďalšie.
Age-related macular degeneration
Veková príčina (sklerotická, invázna) makulárna dystrofia je hlavnou príčinou straty centrálneho videnia. Frekvencia ochorenia závisí od veku a významne sa zvyšuje po 55 rokoch.
Age-related macular degeneration - Je to chronický dystrofický proces v sietnicovom pigmentovom epiteli, Bruchovej membráne a choriokapilárnych bunkách. Pri vývoji tejto choroby hrá dôležitú úlohu lipidová peroxidácia, zmeny v permeabilite Bruchovej membrány a sklerotické zmeny v chorioidných cievach. V dôsledku týchto procesov sa na Bruchovej membráne s vekom ukladajú rôzne výmenné produkty vo forme košov.
Prerušenie metabolických procesov môže viesť k atrofii pigmentového epitelu a následne k ďalším vrstvám sietnice a choroidu ("suchá" forma makulárnej dystrofie).
Účinok angiogénnych faktorov v reakcii na hypoxiu prispieva k neovaskularizácii, klíčeniu novo vytvorených ciev z choroidu pod sietnicou. Steny týchto nádob sú neúplné a ľahko zničené. Subretinálne krvácanie vedie k progresívnej fibróze a tvorbe zjazveného tkaniva pod makulárnou oblasťou. Táto forma makulárnej degenerácie sa nazýva exsudatívne alebo "mokré".
Veková makulárna degenerácia vedie k vzniku centrálneho dobytka. V atrofickej forme je centrálny skotóm zvyčajne malý a zraková ostrosť môže byť 0,1-0,3. S exudatívnou formou skotómu dosahuje značnú veľkosť, čo spôsobuje zníženie ostrosti zraku na 0,02 alebo menej. Periférne videnie zvyčajne nie je narušené, čo umožňuje pacientom navigovať v známom prostredí. Oftalmoskopia dokáže zistiť nasledujúce zmeny:
V "suchom" stave - drusen, posilnenie alebo oslabenie pigmentácie očného dňa a atrofické lézie v makule;
V exudatívnej forme sa určuje subretinálna neovaskularizácia (vaskulárne membrány), krvácanie a opuch sietnice av konečných štádiách glióza.
Neexistuje účinná liečba "suchých" foriem makulárnej dystrofie. Všetky použité spôsoby liečenia sú zamerané na stabilizáciu patologického procesu. Na tento účel sa používajú antioxidanty (karotenoidy, vitamíny A, C, E atď.), Antokyanozidy (čučoriedky) a prípravky obsahujúce zinok a selén.
Keď sa exudatívna forma liečby zameriava hlavne na zničenie novovytvorených ciev a tým aj na ukončenie procesov exsudácie a zjazvenia. Hlavnými spôsobmi liečby sú laserová koagulácia sietnice a fotodynamická terapia. V posledných rokoch vývoj antiangiogénnych liekov.
• Laserová koagulácia sietnice môže zabrániť progresívnej strate videnia len vtedy, ak sa novo vytvorené cievy ešte nerozložia pod foveolus. Choroidálna neovaskularizácia sa preto predbežne vyhodnocuje pomocou fluorescenčnej angiografie alebo angiografie s indokyanínovou zelenou.
• Fotodynamická terapia sa zameriava na sklerózu novo vytvorených ciev umiestnených pod foveolou. Na tento účel sa podáva intravenózna látka Verteporfin, ktorá sa hromadí v patologických subretinálnych cievach. Aktivácia fotosenzibilizujúcej zlúčeniny so špeciálnym laserom spôsobuje lokálne vymazanie novo vytvorených ciev a neurosenzorická sietnica umiestnená nad touto zónou nie je poškodená.
Účinok antiangiogénnych liekov je zameraný na inhibíciu vaskulárneho endotelového rastového faktora.
Degenerácia pigmentových pigmentov
Pigmentová degenerácia - Jedná sa o skupinu ochorení charakterizovaných zhoršením videnia za súmraku, zúžením zorného poľa a pigmentovými zmenami sietnice. Frekvencia degenerácie pigmentu sietnice je rozdielna v rôznych populáciách a zvyčajne je 1: 4000-5000.
Etiológia tejto choroby nie je úplne stanovená. V 60% prípadov sa odhaľuje dedičná predispozícia. Spočiatku sú počas degenerácie pigmentov ovplyvnené fotoreceptory (hlavne tyčinky). Postupne sa podieľajú pigmentová vrstva, retinálne cievy a optický nerv.
Prvé príznaky degenerácie pigmentových pigmentov sa objavujú už vo veku 20-30 rokov. Pacienti sa sťažujú na zhoršenie stavu. pohľad na súmraku, Postupne dochádza k zužovaniu vizuálnych polí s vývojom zorného poľa. Súčasné zmeny v oblasti makuly (cystický edém, tvorba predretinálnej membrány, atrofia pigmentového epitelu a horozity) často vedú k porušeniu centrálneho videnia.
Oftalmoskopia umožňuje skorú detekciu pigmentových lézií vo forme "kostných tiel" na okraji sietnice. V priebehu času sa retinálne arterioly stávajú úzke a optický nervový disk sa stáva voskovým (obrázok 14.21).
Pri dlhom priebehu ochorenia sú zistené vyššie uvedené zmeny v makulárnej oblasti, ako aj zadná šupinovitá šupinovitá katarakta.
Elektroretinografia umožňuje diagnostikovať ochorenie v počiatočných štádiách, dokonca aj u pacientov bez viditeľných zmien v podložke. Zistilo sa tiež zníženie temnej adaptácie a zúženie vizuálnych polí rôznej závažnosti.
Neexistuje účinná liečba degenerácie pigmentu sietnice. Niektoré spomalenie jeho priebehu umožňuje použitie antioxidantov a činidiel, ktoré zlepšujú tok krvi do sietnice. Pri plánovaní rodiny potrebujú títo pacienti genetické poradenstvo.
Obr. 14.21.Degenerácia pigmentových pigmentov
retinálnych
Sieťka pozostáva z neurosenzorických a pigmentových vrstiev. Pevná adhézia medzi týmito vrstvami existuje len v oblasti zubovej linky a hlavy zrakového nervu. Vo zvyšných oblastiach sú navzájom prepojené pomocou voľného polysacharidového komplexu, ako aj osmotickým gradientom, ktorý odstraňuje tekutinu a ióny do choroidu.
Keď sa odlúčenie sietnice neurosenzorickej časti oddelí od pigmentového epitelu. Najčastejšie sa odlúčenie sietnice vyvíja vo vekovej skupine od 55 do 75 rokov. V krátkozrakosti môže dôjsť k oddeleniu sietnice vo veku 20-30 rokov.
klasifikácia
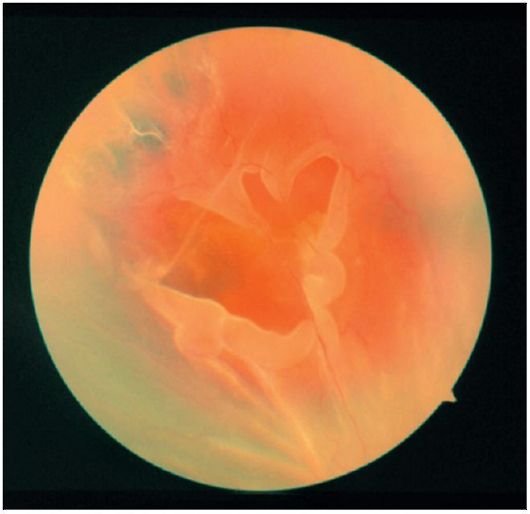
Existuje regmatogénny, exudatívny a trakčný odlúčenie sietnice.
• Regmatogénne oddeleniekeď je sietnica zlomená (obr. 14.22). Kvapalná časť sklovca preniká prasknutím neurosenzorickej vrstvy sietnice a exfoliuje ju z pigmentového epitelu. Najčastejšie sú tieto medzery sú spôsobené periférne sietnice dystrofiou (napr., Vysoká myopia) alebo zadné odlúčenie sklovca (objavujúci sa u väčšiny ľudí 60-70 rokov).
• Trakčné oddeleniespôsobené ťahom (trakcie), neurosenzorické sietnice patologické tkaniva nájdený v sklovci (s proliferatívnou diabetická retinopatia, retinopatia nedonosených, po preniknutí rany očnej guli). Pri výraznej trakcii je prestávka.
Obr. 14,22.Podkova sietnice
Obr. 14.23.Sietnicová trhlina v dôsledku sklovitého zaťaženia
retina, v tomto prípade hovoria o trakčnom-rmatomatogénnom oddelení (obrázok 14.23).
• Exudatívne oddeleniedochádza k akumulácii tekutiny medzi vrstvami sietnice v dôsledku patologického procesu v choroidoch (nádor, vrodená anomália alebo zápal).
Pri akomkoľvek oddelení sietnice sa v ňom vyvíjajú degeneratívne procesy.
Klinický obraz
Oddeleniu sietnice môže predchádzať "blesk svetla" a "blesk", spôsobené mechanickou stimuláciou sietnice v dôsledku jej trakcie. Symptomatológia odlúčenia sietnice závisí od polohy a rozsahu lézie.
• Centrálne oddelenie sietnice je sprevádzané prudkým poklesom ostrosti zraku pred počítaním prstov alebo svetlom vnímania. Pacienti sa sťažujú na čiernu "oponu" alebo na tieň, čo zodpovedá oddelenej oblasti sietnice.
• Odstránenie periférneho sietnice, najmä v jeho spodných častiach, nemôže vykazovať žiadne príznaky ani niekoľko rokov.
diagnostika
Štúdium vizuálneho poľa umožňuje identifikovať relatívny skotóm v oblasti odlúčenia. Rúžový reflex reflexu je oslabený s oddelením centrálneho sietnice alebo masívnym krvácaním v
sklovité telo.
Oftalmoskopicky oddelená sietnica je viditeľná ako šedivá vlnitá štruktúra, zvýšená vzhľadom na hlavu zraku alebo neoddeliteľnú sietnicu (obrázok 14.24). V prípade reumatogénneho odlúčenia sa často vyskytujú slzy v tvare podkovy a "prestávky na veko". Kontúzia očnej gule môže viesť k oddeleniu sietnice v dôsledku jej oddelenia od zubovej linky (retinodialýza).
Obr. 14.24.Oddelenie sietnice s prasknutím
Ak je krvácanie v sklovcovom tele, potom oftalmoskopia môže byť neinformatívna. V takýchto prípadoch pomáha diagnostika ultrazvuk B-scan.
liečba
• Regmatogénne oddelenie sietnice.Liečba je zameraná na blokovanie ruptúry sietnice, napríklad pomocou transsklerálnej kryopexie. Pevný kontakt medzi vrstvami sietnice je zaistený šitím z vonkajšej strany očná buľva silikónovú špongiu (náplň), ktorá tlačí do oka bielkovinu a pigmentový epitel (obrázok 14.25). Aseptický zápal po kryoterapii zaisťuje tvorbu hustej jazvy okolo steny sietnice a subretinálna tekutina sa postupne rozkladá. Pri alternatívnom zákroku - pneumoretinopexy - sa podáva intravitreálna injekcia špeciálneho plynu a po operácii je pacient umiestnený do nútenej polohy tak, aby plynová bublina blokovala poškodenie sietnice.
• Odpojenie trakcie sietnice.Cieľom liečby je eliminovať všetky trakcie v prednej a zadnej časti. Preto najskôr prerežte prameň sklovitého tela a opatrne odstráňte membránu prilepenú na povrch sietnice. Do sklovcovej dutiny sa vstrekuje plyn alebo ťažká kvapalina.
• Exudatívne oddelenie sietnice.Liečba je založená na etiotropickom princípe (napr zápalový proces alebo odstránenie choroidného nádoru).
Bez liečby odtrhnutie sietnice najčastejšie vedie k nezvratnej slepote. Moderná liečba umožňuje v 80-90% prípadov dosiahnuť úplnú adherenciu sietnice bez recidívy v budúcnosti. Zraková ostrosť zostáva vysoká, ak nie je postihnutá oblasť makuly. Prognóza videnia je lepšia, ak sa adhézia sietnice dosiahne do 2 až 3 dní po odlúčení.
