Distrofija mrežnice. Distrofija mrežnice - kako poboljšati vid sa Sidorenko naočarima.

Sposobnost da se vidi world around - Ovo je veliki dar prirode, koji sve snage treba da pokušaju da spasu.
Ali, nažalost, postoje brojne bolesti koje mogu negativno uticati na vid, čak i potpuno slepilo.
Retinopatija je ozbiljna lezija očnih žila, koja kasnije uzrokuje gubitak dotoka krvi u retinu.
Nakon toga nastaje njegova distrofija, a vidni živac doživljava atrofiju, takva lezija može dovesti do teže patologije, kao što je slepilo.
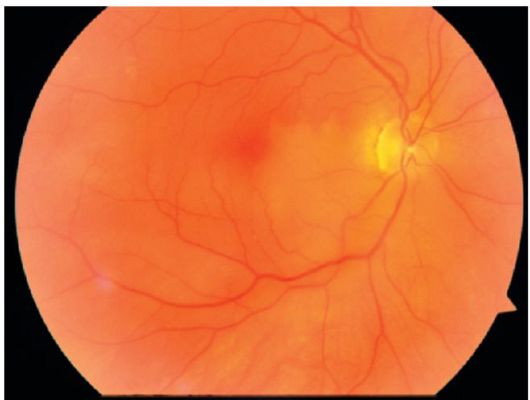
Jedan od najčešćih uzroka gubitka ili oštećenja vida kod starijih osoba je makularna distrofija retine.
Druga imena za ovu bolest su makularna degeneracija, AMD (molekularna degeneracija povezana sa starenjem), senilan (ili senilna) makularna distrofija.
Kao rezultat bolesti, oslabljen je centralni vid i dolazi do oštećenja mrežnice. U ovom slučaju, stepen gubitka vida može biti različit.
U teškim slučajevima, ljudi mogu potpuno da izgube centralni vid, i shodno tome, neće moći da vide pravo napred. U drugim slučajevima, vid se može malo pogoršati. U svakom slučaju, vid nije potpuno izgubljen, jer periferni vid nije narušen.
Uveitis se naziva cijelom skupinom bolesti oka povezanih s upalom u žilnici (drugo ime je uvealni trakt).
Vaskularna ili uvealna membrana je predstavljena sa tri komponente: iris (latinski iris), cilijarno tijelo ili cilijarno tijelo (u latinskom corpus ciliare) i koroidna vlastita žilnica (u latinskom chorioidea).
U zavisnosti od mesta upale, razlikuju se sledeći oblici uveitisa: ciklit, iritis, iridociklitis, horioretinitis, horoiditis, itd. Glavna opasnost ove grupe bolesti jesu moguće posledice u obliku slepila ili slabog vida.
Angiopatija mrežnice je promena krvnih sudova i kapilara, uzrokovana poremećajem nervne regulacije vaskularnog tonusa, poteškoćama odliva i protoka krvi u lumenu krvnih sudova.
Ovo patološko stanje je rezultat bolesti koje pogađaju krvne sudove u svim dijelovima tijela, kao i krvnih žila retine, koje oftalmolog može vidjeti direktnim pregledom fundusa (oftalmoskopija).
Zbog toga se termin "angiopatija" koristi u opisu patoloških promjena u krvnim žilama fundusa.
Bolest može biti praćena razvojem neuspeha u funkcionisanju očiju, kao i njihovom ishranom - to dovodi do pojave ili daljeg progresije distinalne distrofije, miopije, uzrokuje takve simptome kao zamagljen vid ili munje u očima.
Ljudsko oko ima vrlo složenu strukturu, glavno mjesto u kojem se nalazi upravo mrežnica, koja omogućava oku da opaža svjetlosne impulse. Njegova funkcija je da obezbedi interakciju optički sistem i vizuelna odeljenja, čija je lokacija mozak. To se postiže prijemom, obradom i prenosom vizuelnih informacija. Sa razvojem distinalne distrofije (ova bolest se u većini slučajeva dijagnosticira kod starijih osoba), dolazi do kršenja vaskularnog sistema oka. Kako bolest napreduje kod pacijenata, mrežnjača je oštećena na mikrocelularnom nivou, što uzrokuje fotoreceptore čije su funkcije organiziranje dubokih procesa percepcije. raspon bojakao i pružanje dugoročnog pregleda.
Šta je distinalna distonija?
Distrofija retine je bolest praćena smrću tkiva očne jabučice. Pacijenti kojima je dijagnosticirana uznapredovala faza ove bolesti počinju brzo gubiti vid, dok imaju progresivnu degeneraciju tkiva mrežnice.
Moderna medicina deli distrofiju retine na stečenu i kongenitalnu (nasleđenu).
Postoji i klasifikacija ove bolesti lokalizacijom patogeneze:
Periferna distrofija. Razvija se na pozadini povreda organa vida. Služi kao poticaj za izgled periferna distrofija može kongenitalna ili stečena miopija, kao i miopija;
Centralna distrofija. Uočava se u makularnom području oka, može se javiti na pozadini promjena u ljudskom tijelu koje su povezane sa starenjem. Centralna distrofija retine se deli na mokro i suvo.
Među onima koji su izloženi riziku od razvoja retinalne distrofije, stariji ljudi sa slabom naslednošću, koji žive u ekološki nepovoljnim regionima i vode nezdrav životni stil.
Bolest oka;
Kršenje metaboličkih procesa u ljudskom organizmu, što dovodi do.
Posledice distrofije retine
Ako bolesnik s distrofijom mrežnice ne dobije kvalificiranu medicinsku njegu i samozdravljenje, može se suočiti sa ozbiljnim posljedicama. Najgora opcija za njega će biti potpuni gubitak vida, koji se više ne može vratiti čak ni operacijom.
Pronašli ste grešku u tekstu? Izaberite je i još nekoliko reči, pritisnite Ctrl + Enter
Liječenje distrofije retine
Pre propisivanja terapije pacijentu kod koga postoji sumnja na distinalnu distrofiju, oftalmolog vrši sveobuhvatnu dijagnozu, koja uključuje sledeće mere:
Perimetrija;
Laboratorijski testovi;
Ultrazvučni pregled očne jabučice;
Visometry;
Instrumentalni pregled fundusa;
Fluorescentna angiografija očne žile;
Elektrofiziološka studija (glavna svrha ove procedure je da utvrdi radno stanje nervnih ćelija mrežnjače, kao i optičkog nerva).
U lečenju distrofije retine, specijalisti uskog profila uključuju različite tehnike. Trenutno je najefikasnija metoda rješavanja distrofije retine laserska operacija. To je zbog činjenice da se ova vrsta operacije smatra najmanje traumatičnom i potpuno bezkrvnom, jer hirurg eliminiše potrebu za otvaranjem očne jabučice. U procesu izvođenja hirurškog liječenja laserskim snopom zbog nekontaktnog djelovanja na područje retinalne lezije, mogućnost infekcije pacijenta je potpuno isključena.
Terapija lekom distrofije retine uključuje upotrebu specijalnih lijekova kod pacijenata.
U većini slučajeva pacijentima se propisuju sljedeći lijekovi:

Angioprotectors i vazodilatore. Ova grupa lijekova djeluje na jačanje i širenje krvnih žila. To su: Complamin, No-spa, Ascorutin, Papaverin, itd. Lekar koji je zadužen pojedinačno odabire dozu i oblik lijekova za svakog pacijenta, uzimajući u obzir stepen bolesti i opće blagostanje;
Antiplatelet agenti. Djelovanje ovih lijekova je spriječiti stvaranje krvnih ugrušaka u krvnim žilama. Najčešće se pacijentima propisuje klopidogrel, tiklodipin ili acetilsalicilna kiselina;
Vitaminski kompleksikao i odvojeno vitamini grupe B;
Lucentis - lek koji sprečava patološku proliferaciju krvnih sudova;
Lijekovi koji mogu učinkovito smanjiti;
Lekovi koji se unose u strukturu oka, jer su u stanju da poboljšaju mikrocirkulaciju (na primer, pentoksifilin);
Lekovi koji se dobijaju iz biološkog materijala uzetog od stoke. Ova grupa lijekova se naziva "polipeptidi" (na primjer, retinolamin);
Kapi za oči, kao što su Oftan-Katahrom, Taufon, Emoksipin, itd. Ova grupa lijekova pomaže u poboljšanju metaboličkih procesa, kao i brzoj regeneraciji tkiva očne jabučice.
Prilikom propisivanja lijekova, lekar samostalno razvija režim uzimanja lijekova. Obično pacijenti sa tako složenom dijagnozom moraju ponoviti tretman nekoliko puta godišnje. Paralelno sa medicinskom terapijom retinalne distrofije, specijalisti koriste različite fizioterapeutske metode.
Izražen terapeutski efekat postiže se sledećim postupcima:
Fotostimulacija ili elektrostimulacija mrežnice;
Elektroforeza (tokom ovog postupka koristi se but-shpa, heparin ili nikotinska kiselina);
Korišćenje niskoenergetskog laserskog zračenja za stimulaciju mrežnjače;
Lasersko zračenje krvi (intravenozno);
Magnetna terapija, itd.
U uznapredovalim slučajevima, specijalisti obavljaju hirurško liječenje distinalne distrofije.
Pacijenti pojedinačno odabrani tip operacije:
Laserska koagulacija mrežnice. Nakon takve operacije, pacijenti moraju uzeti posebne lijekove koji pripadaju skupini inhibitora angiogeneze. Zahvaljujući medicinskoj podršci, pacijenti neće rasti abnormalne krvne sudove, a progresija makularne distrofije retine (mokra) će takođe biti zaustavljena;
Revaskularizacija i vazorekonstruktivna kirurgija;
Vitrektomija.
Nakon završetka tretmana, pacijenti kojima je dijagnosticirana distinalna distrofija moraju provoditi preventivne mjere u redovnim intervalima. Ovoj kategoriji pacijenata strogo je zabranjeno prenaprezanje organa vida (u procesu čitanja potrebno je uzeti pauze za odmor). Biti na ulici pod uticajem ultraljubičastih zraka trebao bi biti samo u sunčane naočale. Preporučuje se da takvi ljudi pregledaju svoju ishranu i obogate je proizvodima koji su dobri za njihov vid. Svaki dan vam je potrebno da uzimate vitamine i minerale koji su neophodni za potpuno funkcionisanje organa vida. Potpuno treba napustiti loše navike, kao što su pušenje i zloupotreba alkohola.

Tradicionalna medicina u kombinaciji sa tradicionalne metode Liječenje se uspješno bori s raznim bolestima organa vida, uključujući početnu fazu distinalne distrofije. Pacijentima se preporučuje da prođu kurs u kojem pijavice ubrizgavaju svoju pljuvačku, bogatu korisnim enzimima, u krv pacijenta.
Ugriz pijavice ima jedinstven blagotvoran učinak na ljudski organizam:
Olakšava upalu;
Normalizuje imuni sistem;
Deluje kao sredstvo protiv bolova;
Pomaže očistiti tijelo od toksina;
Snižava nivo štetnog holesterola, itd.
U tradicionalna medicina Postoji veliki broj recepata koji se mogu koristiti u tretmanu distrofije retine:
Uzmite svježe kozje mlijeko i pomiješajte ga s prokuhanom vodom (1: 1). Nakon toga, nastala smjesa će usaditi upaljeno oko i pokriti ga tamnom krpom pola sata. Kurs tretmana je 1 sedmica, smatra se da će se za to vrijeme zaustaviti proces odvajanja mrežnice;
Uzmite u određenim proporcijama i pomiješajte sljedeće sastojke: iglice (5 dijelova), bobice (2 dijela), kora luka (2 dijela). Prelijte svu kipuću vodu i kuvajte na laganoj vatri 10 minuta. Hlađeni i filtrirani bujon treba popiti 0,5 litara dnevno, podeljenog u nekoliko doza. Kurs liječenja je 1 mjesec;
Ulijte 1 kašiku kumina u posudu za emajliranje i ulijte 200 ml kipuće vode. Stavite posuđe na vatru i kuvajte tečnost 5 minuta. U rezultira juha, morate dodati cvijeće (1 žlica. Žlica), miješati i pokriti s poklopcem. Nakon hlađenja i filtriranja, izvarak se koristi kao kapi za oči (potrebno je zakopati 2 puta dnevno, po 2 kapi u svako oko);
Ulijte 1 tbsp. kašiku čerupin u bilo koji kontejner i sipati kipuću vodu. Posude stavite na sporu vatru i kuvajte nekoliko minuta. Nakon što se odvarak ohladi i insistira, spreman je za upotrebu. Preporučuje se zakopavanje očiju 3 puta dnevno po 3 kapi. Kurs liječenja traje 1 mjesec;
Tinkture od lišća i druge biljke korisne za vid mogu se uzimati oralno nekoliko puta dnevno.
Autor članka: Marina Degtyarova, oftalmolog, posebno za sajt
Patološka stanja mrežnice i optičkog živca često su predodređena kardiovaskularnim, neurološkim i drugim bolestima, kao i endokrinim poremećajima, što zahtijeva opće koordinirano liječenje takvih pacijenata od strane oftalmologa i liječnika relevantne specijalnosti. Osim toga, promjene u fundusu su pridodale veliku dijagnostičku i prognostičku vrijednost.
Posebno treba napomenuti da su retinalne bolesti, prije svega vaskularne i distrofične lezije, danas jedan od glavnih uzroka sljepoće i vidnog invaliditeta, što ukazuje na potrebu rane dijagnoze i pravovremenog složenog liječenja i oftalmologa i liječnika opće prakse.
Anatomija mrežnice
Retina(retina) periferni dio vizualnog analizatora. Razvija se od prednjeg dijela mozga, jer se može smatrati dijelom mozga, koji se prenosi na periferiju. Razlikuje 10 slojeva: 1) sloj pigmentnog epitela; 2) sloj šipki i čunjeva; 3) vanjska granična membrana; 4) spoljni nuklearni sloj; 5) vanjski retikularni sloj; 6) unutrašnji nuklearni sloj; 7) unutrašnji retikularni sloj; 8) sloj multipolarnih (ganglijskih) ćelija; 9) sloj nervnih vlakana; 10) unutrašnja granična membrana. U retini postoje 3 specifična vizualna neurona:
1. Štapići i češeri (\\ t cellula optíca bacíllíformís et coníformís).
2. Bipolarne ćelije ( neurocytus blue polaris).
3. Ganglijske ćelije ( neurocytus ganglionarís).
Šipke imaju veoma visoku osetljivost na svetlost, obezbeđuju sumrak i periferni vid, ima ih dosta (oko 130 miliona), nalaze se duž čitave periferije mrežnice do granice njegovog optičkog dela ( ora serrata).
Češeri se nalaze uglavnom u području centralne jame. yellow spot, njih oko 7 miliona, oni pružaju jedinstvenu viziju i percepciju boja.
Prvi neuron leži na sloju pigmentnog epitela, koji je čvrsto povezan sa horoidom, što osigurava kontinuiranu obnovu molekula vizuelnih pigmenata (rodopsin i jodopsin) neophodnih za fotokemijski proces akta vida. Dakle, funkcija mrežnjače je usko povezana sa stanjem samog koroida.
Drugi neuron je asocijativan.
Treći neuron ima duge procese koji formiraju optički živac.
Internuklearni retinalni slojevi su sastavljeni od vlaknastih struktura i čine jezgro mrežnjače. Procesi ganglijskih ćelija formiraju optički nerv, koji iz orbite izlazi kroz optički otvor. U srednjoj lobanji, u predjelu turskog sedla, dolazi do djelomičnog ukrštanja vlakana optičkog živca oba oka (presijecaju se samo medijska vlakna). Nakon preseka takozvanog optičkog trakta, koji sadrži vlakna iz mrežnice oba oka. Subkortikalni centar vizuelnog analizatora je art spoljašnja zglobna tela, a kortikalna orna sporična groove u potiljačnom režnju mozga ( físsura calcarina).
Dotok krvi u mrežnici se izvodi iz centralne arterije retine, trofizam njegovih spoljašnjih sekcija je obezbeđen koriokapilarnim slojem horoida. Mrežnica nema osetljivu inervaciju, tako da njen poraz ne izaziva bol.
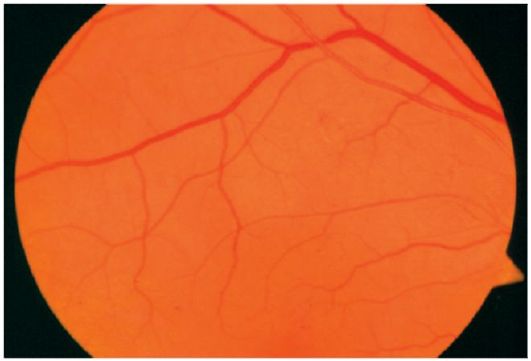
Normalni fundus oka ima sljedeću formu: glava optičkog živca je ružičasta, njene granice su jasne, arterije i vene mrežnice su jednakog kalibra, omjer kalibra arterije i kalibra vene je 2: 3, nema fokalnih promjena.
Dijagnostika retinalne bolesti na osnovu oftalmoskopije, fluorescentne angiografije, funkcionalnih i elektrofizioloških studija (oštrina vida, vidno polje, percepcija boje, adaptacija tamne i svjetlosti, elektroretinografija, električna osjetljivost optičkog živca za fosfenu, optička koherentna tomografija).
Prigovori pacijenata su nespecifični i sastoje se od disfunkcije centralnog vida (fotopsija, metamorfoza, smanjena oštrina vida, centralne skotome, poremećena senzacija boje) ili perifernog vida (ograničenje i gubitak vida, smanjenje adaptacije tamne kože).
Oftalmoskopske promene mogu biti sledeće:
1. Promjena profila, zidova i udara plovila.
2. Krvarenja različitih oblika, veličina i obilja.
3. Difuzna ili lokalna opaciteta mrežnice (žarišta).
4. Pigmentni depoziti (žarišta, mrlja).
Patologija retine je izuzetno raznolika. Među bolestima retine su i sljedeći glavni oblici:
1. Bolesti povezane sa uobičajenim bolestima organizma.
2. Upalne bolesti.
3. Distrofne promjene.
4. Odvajanje retine.
5. Novi rast.
6. Anomalije razvoja.
Zaustavimo se na bolestima mrežnice koje se najčešće susreću, doktori svih specijalnosti moraju biti upoznati sa njima.
Kardiovaskularne bolesti dovode do različitih promjena u fundusu. Dakle, kod hipertenzije, ove promjene odražavaju patogenezu vaskularnih poremećaja koji se javljaju u tijelu i imaju veliku dijagnostičku i prognostičku vrijednost. Prema klasifikaciji A.Ya. Vilenkina, MM Krasnov, razlikujemo: hipertenzivnu angiopatiju, hipertenzivnu angiosklerozu, hipertenzivnu retinopatiju, hipertenzivnu neuroretinopatiju.
Sa hipertenzivna angiopatijapostoje ekspanzije, vijugave vene, sužavanje arterija, njihov neravnomerni kalibar. Posmatrano u fazi I-II i hipertenzivnoj bolesti.
Sa hipertenzivna angioskleroza pored gore opisanih fenomena angiopatije, neravnomernog refleksa svetlosti, simptoma bakrene i srebrne žice, simptoma arteriovenske hijazme (Salius-Gunn I, II i III stepeni) pojavljuju se duž zadebljanih zidova arterija.
Simptom Salus-Gunn I: konično sužavanje vene na obje strane arterije na mjestu njihovog presijecanja, vena je u obliku pješčanog sata. Simptom Salus-Gunn II: na mjestu arteriovenskog spoja, vena je lučno savijena i gurnuta u debljinu mrežnjače. Simptom Salus-Gunn III: ne može se razlikovati vena u mestu raskrsnice, jer je prekrivena edematoznom mrežnicom. Takav fenomen je karakterističan za II i III stadij hipertenzije.
Sa hipertenzivna retinopatija pojavljuju se žarišta i krvarenja u mrežnici, vid se smanjuje. Posmatrano sa stadijem III hipertenzije.
Hipertenzivna neuroretinopatija Prog nepovoljan prognostički znak. Proces uključuje optički živac. Oko njega se javlja edem glave optičkog živca, krvarenja i edem mrežnice. Oštrina vida se smanjuje, vidno polje se sužava. Posmatrano sa stadijem III hipertenzije.
Međutim, možda neće biti potpune paralele između kliničkog toka hipertenzije i slike fundusa.
Tretman. Leče osnovnu bolest. U retinopatiji se, pored toga, koristi resorpcijska terapija (fibrinolizin, parabulbarni hemaza), angioprotektori, antioksidanti (emoksipin, ditsinon, doksium), sa neuroretinopatijom i i diuretskim i osmotskim sredstvima.
Sa renalna hipertenzijasužavanje arterija, dilatacija vena mrežnjače bez izraženih sklerotičnih promjena, s velikim brojem eksudativnih žarišta i plazmoragije. Tipičan je oblik zvijezde u makularnoj regiji. Ovo je loš prognostički znak, prema riječima starih autora, koji su pacijentu "umrijeti". Nekada se smatralo da je očekivani životni vijek s pojavom takvih promjena u fundusu bio 1–3 godine, međutim, trenutno, zbog efikasan tretmanU mnogim slučajevima moguće je postići značajno poboljšanje općeg stanja pacijenta s potpunim ili djelomičnim preokretom hipertenzivnih promjena u fundusu.
Šećerna bolest je čest uzrok teških retinalnih lezija, koje se nazivaju dijabetička retinopatija. Sastoje se od pojave mikroaneurzija, krvarenja, eksudativnih žarišta; u terminalnoj fazi of razvoj proliferativnih procesa, nastanak novoformiranih krvnih sudova, proliferacija vezivnog tkiva, razvoj sekundarnog odvajanja retine.
Tretman je upotreba angioprotektora, apsorbirajućih agenasa, anaboličkih hormona. Poslednjih godina korišćena je foto- i laserska koagulacija, krioterapija. Prognoza je nepovoljna.
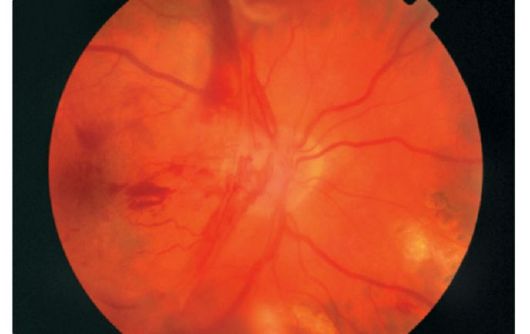
Opšta vaskularna patologija organizma dovodi do razvoja takvih bolesti mrežnice kao akutne opstrukcije. centralna arterija retina, tromboza centralne vene.
Opstrukcija centralne retinalne arterije uzrokovane spazmom (50%), trombozom (45%) ili embolijom (5%) arterije. Pojavljuje se, pored pacijenata sa hipertenzijom, kod mladih osoba koje pate od endokarditisa, posebno reumatskih, hroničnih infektivnih bolesti.
Pacijenti se žale na iznenadni gubitak vida, do svjetlosne percepcije. U fundusu se određuju oštra suženja arterija, oticanje mrežnice, simptom „semena višnje“. Kao rezultat bolesti, razvija se atrofija optičkog nerva.
Tretman: vazodilatatori (0,1% rastvor atropina retrobulbara, intravenska ot nikotinska kiselina, aminofilin, trental; sublingvalni nitroglicerin), trombolitički agensi, antikoagulanti.
Prognoza nepovoljno. Liječenje je djelotvorno kada se liječi u prva 2-4 sata nakon bolesti.
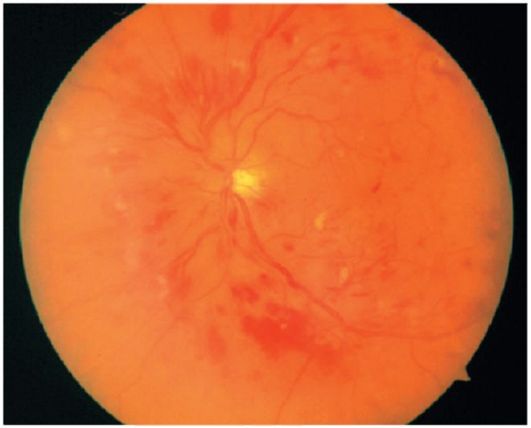
Tromboza centralne retinalne vene Mainly javlja se uglavnom kod starijih osoba, koje pate od hipertenzije, ateroskleroze. Pacijenti se žale na nagli nagli pad vida, ali potpuna sljepoća se ne događa. Višestruka krvarenja, plazmoragije, dilatacija i zavojitost vena, diskontinuitet njihovog toka, edem mrežnice i stanjivanje granica glave optičkog živca (takozvani "slomljeni paradajz") vidljivi su na fundusu oka.
Prognoza za viziju loše, ali povoljnije nego u slučaju opstrukcije centralne retinalne arterije. Nakon resorpcije hemoragija, nastaju atrofične žarišta u mrežnici, kod nekih bolesnika se razvija sekundarni glaukom.
Tretman: antikoagulanti direktnog i indirektnog djelovanja, trombolitički i apsorbirajući lijekovi.
Upalne bolesti mrežnice
To uključuje metastatski retinitis, horioretinitis. Oni nastaju kao rezultat kontakta sa krvnim protokom mikroorganizama iz bilo kog supsencijskog fokusa.
Prigovori pacijenta zavise od procesa lokalizacije. Lezije centralnih dijelova mrežnice praćene su metamorfozom, smanjenom vidnom oštrinom, pojavom goveda, a periferna lokalizacija žarišta može biti odsutna.
Dijagnoza set sa oftalmoskopijom. Na fundusu vidljive žućkasto-bijele lezije s neizrazitim granicama koje se izdižu iznad mrežnice, vremenom se na njihovom mjestu razvijaju atrofične horioretinalne lezije.
Tretman: antiinflamatorne i resorpcijske terapije, sveobuhvatno ispitivanje pacijenta kako bi se utvrdila etiologija bolesti.
Distrofne promjene mrežnice
Postoje sljedeće vrste degenerativnih promjena u mrežnici:
1. Nasledne generalizovane distrofije (pigmentna distrofija mrežnjače, kongenitalna Leuro amauroza).
2. Nasledna periferna distrofija mrežnjače.
3. Nasledna centralna distrofija retine.
4. Starosna distrofija retine.
Pigmentarna distrofija mrežnice (PDS). Bolest je porodična recesivni tip nasljedstvo.
Žalbe pacijenata: smanjenje i gubitak vida u sumrak (hemelopija), zatim sužavanje vidnog polja se razvija, u terminalnom stadiju se smanjuje oštrina vida, do potpune sljepoće.
Kada se PDS u fundusu pojavi, počevši od periferije, pigmentne lezije u obliku koštanih tijela, koje kasnije zahvaćaju i centralne regije. Retinalne žile oštro se sužavaju. Glava vidnog živca postaje bleda, sa voskastim nijansama, a na kraju se razvija njegova potpuna atrofija. Prognoza je nepovoljna.
Tretman: vazodilatatori, metabolički lijekovi, vitamini, terapija tkiva, hormoni, anabolički steroidi, operacije revaskularizacije, retrosleroza, fizioterapeutski tretman (ultrazvuk, fonoforeza, elektroforeza, elektrostimulacija „fosfenom“, magnetna terapija).
Nasledna makularna distrofija.Postoji veliki broj kliničkih oblika koji se razlikuju po obrascu fundusa i prirodi kliničkog toka.
Bolesti su porodično-nasljedne prirode, prenose se recesivnim ili dominantnim tipom i odlikuju se postupnim progresivnim tokom. Distrofija žute mrlje javlja se u predškolskoj ili školskoj, ponekad u adolescenciji. Treba imati na umu da je degeneracija makule kod djece uočena iu prvoj godini života u slučaju Tay-Sachs, Niemann-Pick bolesti.
Tay-Sachsova bolest (familijarna amaurotična idiotizam) karakteriše sljepoća s tipičnim promjenama u žutoj mrlji (sivkasto-bijeli fokus sa "trešnjinim kostom" u sredini), strabizam i nistagmus, mentalna retardacija do potpune demencije, progresivna slabost mišića. Fatalni ishod je do dvije godine.
Kod Niemann-Pick-ove bolesti (retikuloendotelne sphingomyelinosis), sivkasto-bijeli fokus sa "trešnjinim kostima" u makuli, žućkasta atrofična glava optičkog živca, egzoftalmus, nistagmus, povećanje jetre, slezina, te mentalni i fizički razvoj su karakteristični. Fatalni ishod je do dvije godine.
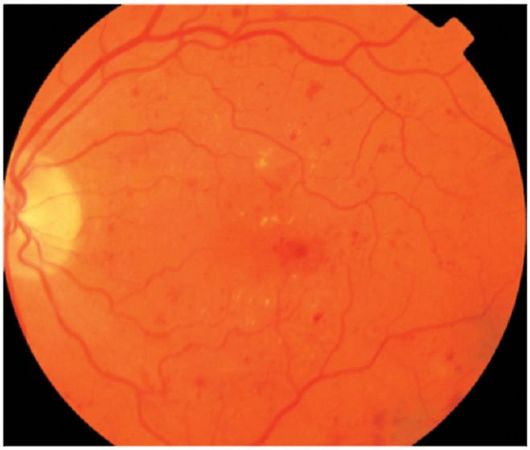
Dobna retinalna distrofijasu periferne i centralne. Periferne distrofije mogu dovesti do kidanja i odvajanja mrežnice. Profilaktičko sprovođenje kriopeksije, laserska koagulacija.
Makularne distrofije su veoma česte, prema mišljenju različitih autora, njihova incidencija među osobama iznad 50 godina je 15% 29%. Pacijenti se žale na postepeno smanjenje vida, zbog čega se vid smanjuje na stotinu, pojavljuje se centralni apsolutni skotom.
Klinički se razlikuju dva oblika sklerotične makularne distrofije: "suha" i eksudativno-hemoragična. Kada „suvi“ oblik na fundusu oka ima aterosklerotske promene na retinalnim sudovima, ležišta u retini lipida, holesterol, hijalin (drusen), depigmentacija, atrofične lezije.
Kada se eksudativni hemoragijski tok bolesti u fundusu pojavi žućkasto-bijela diskoidna lezija, okružena krvarenjima. Nakon toga, lezija će se popuniti u staklasto tkivo, tako da se mora razlikovati od neoplazme žilnice (melanoblastoma) - to je takozvani pseudotumorski fokus.
Tretman: u slučaju “suhe” makularne distrofije iot fizioterapeutske metode liječenja, vitaminska terapija, metaboliti, vazodilatatori, antioksidansi, operacije revaskularizacije, podvezivanje temporalnih arterija, retrosleroza. Kod edematoznih oblika io angioprotektori, antioksidanti, resorpcijska terapija, laserska koagulacija, kriopeksija.
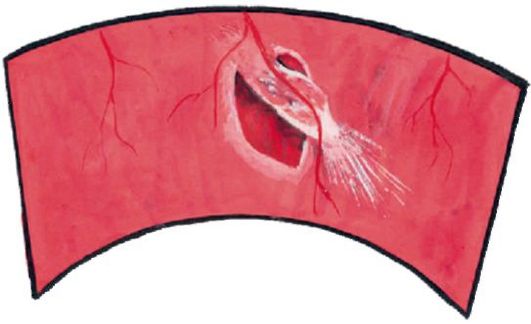
Retinalna distrofija je faktor koji može dovesti do razvoja odvajanje mrežniceposebno kod istezanja oka (sa visokom miopijom). Odvajanje retine može se javiti i pod uticajem brusnih promena u staklastom telu. Najčešći uzrok je povreda ili fizički stres. Razvoj odvajanja retine je posljedica činjenice da je mrežnjača anatomski usko povezana sa donjim tkivom na samo dva mjesta: blizu zubaste linije u ravnom dijelu cilijarnog tijela i blizu glave optičkog živca.
Pacijenti se žale na pojavu bljeskova svjetlosti ili "munje" (fotopsije) na periferiji vidnog polja opposite u području nasuprot prekidu mrežnice. Zatim se pojavljuje osećaj “vela”, koji dolazi sa iste strane, the od periferije vidnog polja do njegovog centra, dolazi do sužavanja vidnog polja, najčešće odozgo.
Kada oftalmoskopija područje odvajanja ima izgled mehurića ili jedra sivkaste boje, prema kojoj retinalne posude izgledaju tamno, a prekidi red jarko crveni.
Prije hospitalizacije, takvom pacijentu treba osigurati posteljinu, po mogućnosti s binokularnim zavojem. Hitna hospitalizacija je indicirana.
Tretman Ical kirurški. Operacija se izvodi na depresijama bjeloočnice sa diatermokoagulacijom ili kriopeksijom za razvoj ožiljnog tkiva koje drži odvojenu mrežnicu. Poslednjih godina, laserska koagulacija, kao i intravitrealne hirurške intervencije, naširoko se koriste u lečenju odvajanja retine. U ovim operacijama izvodi se vitrektomija (uklanjanje izmenjenog staklastog tela, vitreoretinalni vezovi i proliferativne epiretinalne membrane). Da bi se poravnala mrežnjača sa horoidom, ubrizgavaju se gasovi koji se šire (organofluorirana jedinjenja) ili silikonsko ulje. Ako je potrebno, vrši se disekcija skraćene odvojene mrežnice i izravnava se fiksiranjem ivica krio- ili endolerskom koagulacijom. U nekim slučajevima se koriste mikroskopski nokti i magneti na mrežnici.
Retinoblastom (gliom)Maligna neoplazma mrežnice koja se javlja u prvim mjesecima ili godinama života djeteta. U njegovom toku postoje 4 faze.
Faza I. Početna. Utvrđeno je ograničeno mesto tumora u retini.
Faza II ination klijanje u očnoj šupljini, u kutu prednje komore. Karakteristični simptom je "amarotično mačje oko", zenica je proširena, žućkasta, intraokularni pritisak je povećan.
Faza III ination klijanje tumora u orbitu. Može se pojaviti egzoftalm. Tumor raste naglo napred, ima izgled karfiola.
IV faza metastaza na udaljene organe, klijanje u kranijalnoj šupljini.
Diferencijalna dijagnoza se izvodi sa retrolentnom fibroplazijom, u kojoj je intraokularni pritisak normalan, kao i sa ishodom gnojnog septičkog endoftalmitisa, koji je obično praćen hipotonijom oka. Najinformativnije su sledeće dijagnostičke metode: ultrazvuk, kompjuterizovana tomografija, radioizotopna istraživanja. Diaphanoskopija je manje informativna.
Tretman: u and i stages fazama ation enukleacija; u ІІ and i V izdvajanje orbite sa naknadnim rendgenskim i hemioterapijom.
Prognozanepovoljan.
Retinopatija prematuriteta
Prema savremenim konceptima, retinopatija (PH) je vaskularna proliferativna lezija mrežnice, koja se javlja pretežno kod nedonoščadi i, u nekim slučajevima, dovodi do ireverzibilnog slepila.
PH se u prosjeku javlja u 20% prerano rođenih beba, 5–7% njih patoloških promjena dovodi do potpunog gubitka vida.
Dokazano je da se PH razvija kod somatski, neurološki i perinatalno komplikovane djece. Međutim, niska porođajna težina (1500g i manje), gestacijska starost pri rođenju 32 nedelje ili manje, kao i terapija kiseonikom, koja traje više od 30 dana, su najznačajniji i konstantni faktori rizika.
Sa PH, razlikuju se aktivna faza i regresijska faza. Aktivna faza je podijeljena u pet faza:
І stage - na granici vaskulariziranih i avaskularnih područja mrežnice formira se linija razgraničenja bijele boje, koja je akumulacija mezenhimalnog tkiva koje formira krvne žile.
Faza II - nastaje izbočina u području linije razgraničenja, koja može dobiti ružičastu boju kao rezultat intraretinalne neovaskularizacije. Izbočina počinje da treperi iznad nivoa mrežnice.
Faza III- na mestu izbijanja formira se fibrozna vaskularna ekstraretinalna proliferacija.
IV faza Ete nepotpuno odvajanje mrežnice.
Stage V - ukupno odvajanje retine.
Trenutno je opšte prihvaćeno da ne postoje dovoljno efikasne metode konzervativnog liječenja PH-a (Svjetski forum dječjih oftalmologa, London, 2000).
Kirurški tretmani za PH uključuju krioterapiju, lasersku fotokoagulaciju i lečenjevitrektomiju u kombinaciji sa skleralnim punjenjem.
Zahtevi za rad neonatologa i oftalmologa su potreba da se roditelji prerano rođenih novorođenčadi, posebno oni sa niskom i ekstremno niskom porođajnom težinom, blagovremeno obaveste o potencijalu pojave i ozbiljnosti PH, potencijalnoj ozbiljnosti ove bolesti i važnosti pravovremenih oftalmoloških studija.
Od toga zavisi kako će se potpuno i precizno formirati slika, koju će optički nerv prenijeti u mozak.
Receptorske ćelije koje se nalaze u retini su podeljene u dva tipa: čunjiće i šipke. Šipke imaju visoku svetlosnu osetljivost i omogućavaju vam da vidite u mraku, a odgovorne su i za periferni vid. Češeri zahtijevaju više svjetla za svoj rad, ali im omogućuju da vide male detalje (oni su odgovorni za centralni vid), i omogućuju razlikovanje boja. Najveća akumulacija čunjeva nalazi se u središnjoj jami (makuli).
Razlozi
Oštećenje mrežnice može uzrokovati:
- neke bolesti bez oka, na primjer, dijabetes melitus, ateroskleroza, bolest bubrega, reumatizam, krvne bolesti, meningitis, hipertenzija i drugi;
- bolesti samih očiju: miopija, hiperopija, upalni i distrofični procesi itd.;
- povrede oka i mozga;
- urođene retinalne promjene koje su nasljedne ili uzrokovane traumom rođenja;
- stresovi, operacije, trovanja.
Vrste i manifestacije
Najčešće, problemi sa mrežnjačom su povezani sa smanjenom opskrbom krvi. Retinalna žila postaju savijena i proširena ili, suprotno tome, sužena, zbijena i nesposobna da u potpunosti hrani retinu. Osim toga, mogu postojati pune ili djelomične vaskularna okluzija retine - centralna arterija ili retinalna vena. Kao rezultat toga javljaju se krvarenja i edem mrežnice.
U mladoj dobi može se razviti nasljedni retinalna distrofija (retinitis pigmentosa, stadartova makularna distrofija, konusna distrofija, Coats bolest, itd.): smrt „štapova“ i „čunjeva“, praćena značajnim smanjenjem ili potpunim gubitkom vida. Stariji se često javljaju senilna makularna distrofija (također poznata kao starosna makularna degeneracija ili makulopatija u odnosu na starost), smatra se vodećim uzrokom ozbiljnog gubitka vidne oštrine kod jednog ili oba oka kod osoba starijih od 50 godina.
Može doći i do mrežnjače upala kod kojih dolazi do oštećenja malih krvnih sudova sa višestrukim krvarenjima. Odred retine mogu biti posljedica druge bolesti mrežnice ili posljedica traume, tumori i tako dalje
Glavni znaci bolesti retine : vid stalno pada, bljeskovi se pojavljuju u obliku iskri, munje, plutajuće tačke u obliku čađi, zavjesama za maglu. Pored toga, neka vidna polja (obično sa strane) se sužavaju i ispadaju, može se pojaviti dvostruka vizija. Osoba može biti uznemirena migrenama, vrtoglavicom, pa čak i ukočenošću prstiju.
Dijagnoza i liječenje
Priroda bolesti mrežnjače određuje oftalmolog na osnovu kontrole oštrine vida i pregleda fundusa posebnim ogledalom i lampom. Lekar može propisati i ultrazvuk oka i angiografiju retinalnih žila. U nekim slučajevima može biti potrebno konsultovati druge lekare (neuropatolog, neurohirurg, endokrinolog, terapeut, itd.).
Lečenje bolesti retine zavisi od njihovog uzroka. Najčešće terapija osnovne bolesti pomaže u poboljšanju stanja mrežnjače. Imenovani su i agensi koji poboljšavaju ishranu retinalnih sudova, vitamina, sredstava, apsorbirajućih krvarenja, antiinflamatornih i vazodilatatora. Lijekovi se primjenjuju u obliku kapi, injekcija ili tableta.
Odvajanje i prekidi retine zahtevaju hirurško liječenje, koje treba obaviti u ranom roku.
Prevencija
Prevencija oboljenja mrežnjače sastoji se u lečenju i prevenciji bolesti koje uzrokuju promene u krvnim sudovima mrežnjače i optičkog nerva, sprečavanje prekomernog fizičkog napora.
■ Vrste patoloških promjena mrežnice
■ Vaskularne bolesti
•
•
• Dijabetička retinopatija
•
■ Distrofna i degenerativna oboljenja
• Makularna degeneracija povezana sa starenjem
•
■ Odvajanje retine
VRSTE PATOLOŠKIH PROMJENA MALOPRODAJE
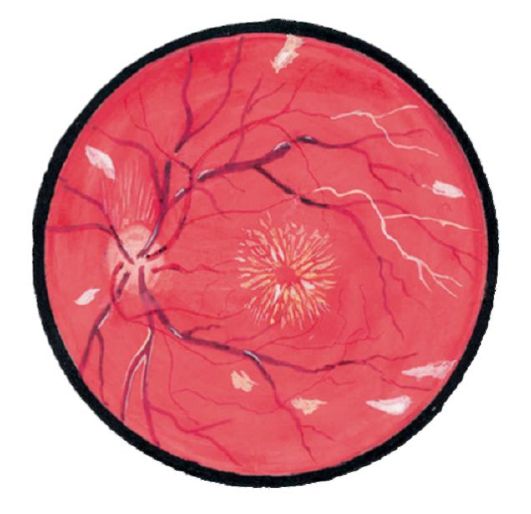
Najčešće u fundusu se otkrivaju krvarenja, patološki žarišta (inkluzije), oticanje, rupture, atrofija mrežnice i promjene u položaju njegovih slojeva.
Retinalno krvarenje. U zavisnosti od lokacije i oblika, postoji nekoliko tipova retinalnih krvarenja.
• Dashed(ili u obliku "plamena"). Najčešće su takva krvarenja mala i nalaze se u sloju nervnih vlakana (slika 14.1).
• Roundedkrvarenja se nalaze u dubljim slojevima.
• Preretinal(retrovitreal) krvarenja su u obliku "čašice" ili "čamca". Krvarenja u prostoru između zadnje granične membrane staklasto tijelo i retina se obično javlja prilikom uništavanja površinskih ili novoformiranih krvnih sudova
Sl. 14.1.Retinalno krvarenje sa okluzijom grane centralne vene retine
Sl. 14.2.Subretinalna, retinalna i preretinalna krvarenja (sa disekcijom ugrušaka)
dov retina. Kroz takva krvarenja prolaze mrežnice (slika 14.2).
• Subretinalhemoragije ukazuju na subretinalnu neovaskularizaciju, jer ne postoje normalne krvne žile između mrežnice i žilnice. Kroz takva krvarenja prolaze mrežnice (Slika 14.3).
Patološki žarišta u retini mogu biti svetli, beli ili žućkasti, a takođe imaju i jasne ili nejasne konture.
• "Tvrdi" eksudati- naslage žućkastih lipida. Zbog oslobađanja lipoproteina iz krvotoka sa povećanom vaskularnom permeabilnošću.
• Bijeli "vatoobraznye" džepovi- srčani udar u sloju nervnih vlakana sa neizrazitim konturama.
• Prijatelji- naslage eozinofilnog materijala žuta na Bruchovoj membrani (ispod pigmentnog epitela). Oni se mogu stopiti jedni s drugima i podvrgnuti kalcifikaciji.
Retenalni edem. Razlikuju se sledeći tipovi edeme retine:
difuzni retinalni edem (fluid u retini nije lokaliziran i uzrokuje njegovo difuzno zadebljanje);
cističnog edema mrežnice (tečnost se skuplja u odvojenim prostorima, zbog čega tkivo mrežnjače podseća na saće).
Sl. 14.3.Subretinalno krvarenje okruženo lakšim rubom retinalnog krvarenja
Sl. 14.4.Fokcije horioretinalne atrofije
Retinal breaks može imati izgled potkovice ili zaobljenog izgleda, biti sa ili bez "poklopca".
Zone atrofije retine karakterišu različite pigmentacije (slika 14.4). Pigment, koji određuje boju fundusa oka, nalazi se u retinalnom pigmentnom epitelu iu prostorima između koroidnih žila. Pigmentacija fundusa oka može biti različita - od potpunog odsustva pigmenta do "parketnog" fundusa sa izraženom pigmentacijom. Uz potpunu atrofiju pigmentnog epitela i žilnice, kroz prozirnu mrežnicu vidljiva je bijela bjeloočnica.
(sl. 14.5). Mrežnica može da ljušti (retinoschisis) ili piling (odvajanje mrežnice).
Sl. 14.5.Menja se položaj retinalnih slojeva
• Retinoschisis- odvajanje neurosenzorne mrežnice sa formiranjem glatkog "mjehurića" ispunjenog prozirnom tekućinom.
• Odvajanje retinerazvija se sa odvajanjem neurosenzornog sloja mrežnice od pigmentnog epitela.
VASKULARNE BOLESTI
Tromboza centralne retinalne vene
Tromboza centralne retinalne vene - Jedna od najčešćih vaskularnih bolesti mrežnjače. Najčešći kod pacijenata starijih od 50 godina.
Okluzija centralne vene retine obično se javlja na nivou skleralne ploče: centralna arterija prelazi centralnu venu mrežnice, a tromboza se javlja sekundarno. Razlikuju se opći i lokalni faktori koji predisponiraju okluziji središnje retinalne vene.
Sl. 14.6.Tromboza centralne retinalne vene
Sl. 14.7.Okluzija gornje temporalne grane centralne vene retine
• Opšti predisponirajući faktori:arterijska hipertenzija, ateroskleroza, dijabetes melitus, sistemski vaskulitis i stanja praćena povećanjem viskoznosti krvi (na primjer, mijelom, policitemija).
• Lokalni faktori rizika:oteklina ili drusna glava optičkog nerva, povećan intraokularni pritisak, kompresija vene od strane tumora.
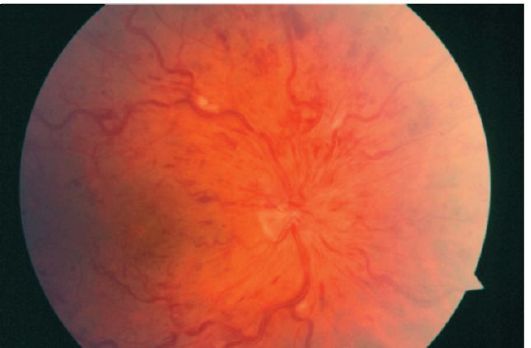
Tromboza centralne vene retine uzrokuje brzo bezbolno smanjenje oštrine vida na desetine ili stotinke. Oftalmoskopija otkriva višestruke, često barske, retinalne hemoragije, “vatoobrazne” žarišta, vijugave vene, kao i oticanje glave vidnog živca.
Fundus oka opisan je kao slika „zgnječenog paradajza“ (sl. 14.6).
Moguća je tromboza grane centralne vene mrežnjače, pri čemu su navedene promjene lokalizirane samo u području grane zahvaćene okluzijom i gotovo nikad ne prelaze horizontalnu srednju liniju (sl. 14.7).
Lečenje tromboze centralne vene retine se zasniva na ranom eliminisanju okluzije vena (etiotropska terapija zajedno sa terapeutom) i propisivanjem antiagregacionih sredstava (na primer, acetilsalicilna kiselina u dozi od 75-150 mg / dan). Dalje ispitivanje se provodi najmanje 1 put u 2 tjedna tijekom 6 mjeseci kako bi se pravovremeno otkrila pojava neovaskularizacije i sekundarnog glaukoma te izvršila pan-retinalna laserska koagulacija mrežnice. Prognoza za okluziju zavisi od tipa okluzije i obima oštećenja mrežnice, kao i od mogućeg povećanja intraokularnog pritiska (sekundarni glaukom), koji se obično javlja 3-4 meseca nakon tromboze centralne vene retine.
Okluzija središnje retinalne arterije
Okluzija centralne retinalne arterije je češća kod muškaraca starijih od 60 godina.
Etiologija i patogeneza
Većina okluzija centralne retinalne arterije je zbog embolije.
• Tromboembolija se može javiti tokom infarkta miokarda (zbog parijetalne tromboze), reumatskih procesa na ventilima, kao i kod aterosklerotskih lezija karotidnih arterija (zajedničkih ili unutrašnjih).
• Mikrobna embolija je moguća kod bakterijskog endokarditisa.
• Holesterolna embolija je uzrokovana dezintegracijom aterosklerotskog plaka zajedničke ili unutrašnje karotidne arterije.
Rjeđe uzroci okluzije središnje arterije mrežnice su arteritis ili optički neuritis, što dovodi do vaskularne obliteracije.
Prestanak cirkulacije krvi u retinalnim arterijama dovodi do ishemijskog edema unutrašnjih slojeva mrežnjače, a vremenom dolazi do njihove atrofije i glioze.
Sl. 14.8.Embolija centralne retinalne arterije
Sl. 14.9.Embolija u centralnoj arteriji mrežnjače u prisustvu cilioretinalne arterije
Sl. 14.10.Okluzija donje temporalne grane centralne arterije mrežnice. Embolus u lumenu posude je vidljiv na glavi optičkog živca.
Klinička slika
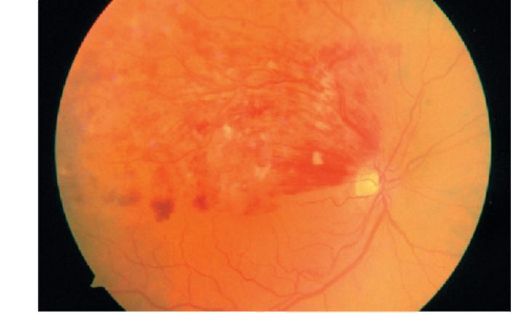
Okluzija centralne retinalne arterije uzrokuje iznenadan, vrlo brz (u roku od nekoliko sekundi ili minuta) bezbolan gubitak vida prije prebrojavanja prstiju lica ili senzacije svjetla. Kada je oftalmoskopija zahvaćena mrežnjača izgleda bijelo siva zbog edema. Arterije i vene mrežnice značajno sužene, ponekad u centralnoj arteriji mrežnice vidljiv je embolus. U području foveole, retina je tanka, a kroz nju se pojavljuje žilnica - simptom "kosti trešnje" (jarko crvena budala protiv bijelo-sive pozadine edematozne mrežnice, vidi sliku 14.8).
Kod nekih pacijenata, u prisustvu funkcionalne cilioretinalne arterije, u odgovarajućoj zoni je sačuvan mali deo gotovo nepromenjene mrežnice (Slika 14.9). Ponekad se u takvim slučajevima održava dovoljno visoka oštrina vida (ali vidno polje je oštro suženo).
Sa okluzijom grana centralne arterije mrežnice, opstrukcija se nalazi dalje na periferiji, najčešće na mjestima bifurkacija arterija retine. Simptomi bolesti zavise od veličine i položaja zahvaćenog područja mrežnjače. Ako se pojavi okluzija
makularne žile, vidna oštrina je također znatno smanjena
(sl. 14.10).
Tretman
Nepovratno oštećenje mrežnice se razvija 1-1,5 sata nakon potpunog prestanka arterijskog protoka krvi u retini. Pošto je okluzija retko završena, treba pokušati da se obnovi dotok krvi u središnju retinalnu arteriju, ako je trajanje smanjenja vidne oštrine manje od 24 sata, a zadatak liječenja je dilatacija krvnih sudova i premještanje embolije u više perifernih arterijskih grana.
• Pacijent bi trebao biti u ležećem položaju kako bi povećao protok krvi u retini.
• Intraokularni pritisak treba smanjiti masiranjem očne jabučice, paracentezom prednje komore i gutanjem 2 acetazolamidne tablete od po 250 mg.
• Spazam arterije se eliminira intravenskom injekcijom 2 ml 2% otopine papaverina.
• Vazokonstrikcija retinalnih arterija se sprečava tako što pacijent pusti da inhalira smešu 95% kiseonika i 5% ugljen dioksida (karbogena) 10 minuta svaka 2 sata.
• Fibrinolitička terapija je neefikasna iu našoj zemlji nije široko rasprostranjena.
Naknadni pregledi se izvode najmanje 1 put u 2 tjedna. Kada se otkrije rubeoza (neovaskularizacija), iris vrši panretinalnu lasersku koagulaciju mrežnice.
Dijabetička retinopatija
Dijabetička retinopatija - jedan od najvažnijih najčešći uzroci slepilo. Glavni faktori rizika koji utiču na stepen prevalencije i progresiju dijabetičke retinopatije uključuju trajanje i tip dijabetesa, njegov stepen kompenzacije, nivo krvni pritisaki stanje bubrega. Nakon 10 godina otkrivanja dijabetesa, učestalost retinopatije je već 60%, a nakon 30 godina, retinalne lezije se otkrivaju kod gotovo svih pacijenata.
Patogeneza
Tokom hiperglikemije, zbog preopterećenja aldozno-reduktaznog puta, sorbitol se akumulira u vaskularnom endotelu mrežnjače.
ki, što dovodi do prekida funkcija ćelija. Pored toga, neenzimatska glikacija proteina igra određenu ulogu.
Ćelije endotela postepeno nestaju i formiraju se sakularna pražnjenja kapilara, mikroaneurizama. U mikroaneurizmama se prekida kontinuitet hematoretinalne barijere, što dovodi do oslobađanja tečnog dijela krvi u tkivo mrežnjače. Nastali lipoproteini se talože u retini i formiraju "tvrde" eksudate, čija težina korelira sa nivoom lipida u plazmi. Pored toga, kršenje protoka krvi u mikroaneurizmama predisponira razvoj tromboze,
brisanje kapilara i ishemija retine; takva područja sa oftalmoskopijom vidljiva su kao svetlo sivi žarišta sa neizrazitim konturama - “vatoobrae foci”. U budućnosti, sa progresijom ishemije, vene dobijaju posebnu formu i oblikuju petlje, pojavljuju se mnoge male vijugave arteriovenske anastomoze.
Retinalna ishemija dovodi do oslobađanja angiogenih supstanci koje stimulišu fibrovaskularni rast. Novooblikovane žile pojavljuju se u području glave optičkog živca, u mrežnici, rastu duž stražnje površine staklastog tijela i prodiru u nju. Budući da je njihov zid funkcionalno neispravan, lako se oštete, što dovodi do krvavljenja staklastog tijela i formiranja membrana vezivnog tkiva (Sl. 14.11). Rast i kontrakcija ovih membrana dovodi do odvajanja retine retine i gubitka vida.
Tako se mogu razlikovati sljedeći osnovni procesi u razvoju dijabetičke retinopatije:
• formiranje mikroaneurizama;
• abnormalna vaskularna permeabilnost, vaskularna okluzija;
• neovaskularizacija i fibrozna proliferacija;
• kontrakcija fibrovaskularnog tkiva i vučnog odvajanja mrežnice.
Sl. 14.11.Proliferativna dijabetička retinopatija: membrana koja raste u staklastu šupljinu sa velikim brojem novoformiranih krvnih sudova i krvarenja
Klasifikacija i klinička slika
Sljedeće glavne forme - faze dijabetičke retinopatije:
Ne-proliferativna retinopatija;
Preproliferativna retinopatija;
Proliferativna retinopatija.
Dijabetička makulopatija se može kombinovati sa bilo kojom fazom retinopatije.
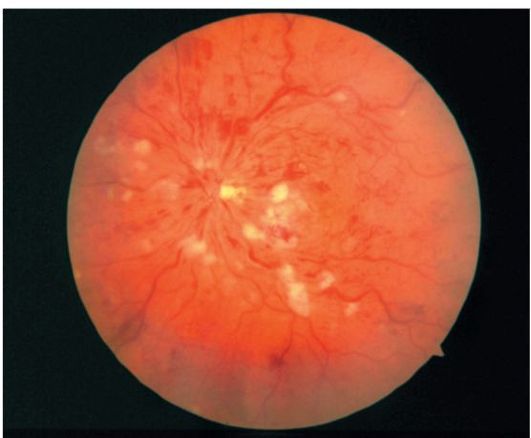
Neproliferativna retinopatija. U ovoj fazi, detektuju se mikroaneurizmi, hemoragije, „čvrsti“ transudati i „vatoobrazni“ žarišta (slika 14.12). Najvažniji element ne-proliferativne retinopatije je retinalni edem. Kada se lokalizira u makularnom području, može dovesti do značajnog smanjenja vidne oštrine.
Preproliferativna retinopatija. U ovoj fazi procesa, povećana ishemija i daljnje patološke promjene u vaskularnom zidu dovode do pojave venskih anomalija (ekspanzija, tortuozitet, artikulacija, vaskularne petlje), intraretinalne mikrovaskularne anomalije (šantovi), veliki broj "vatoobraznih" žarišta i višestruka krvarenja u retinu (Slika 14.13). ).
Sl. 14.12.Neproliferativna dijabetička retinopatija
Sl. 14.13.Preproliferativna dijabetička retinopatija
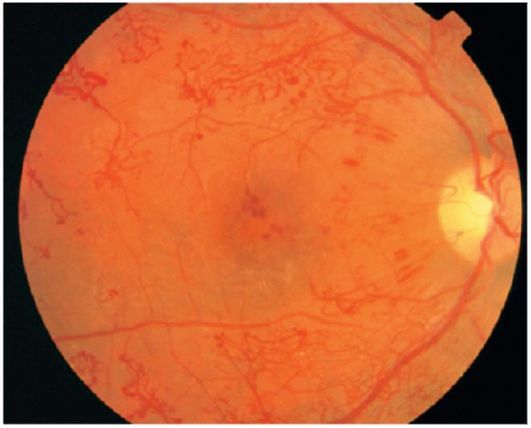
Sl. 14.14.Proliferativna dijabetička retinopatija
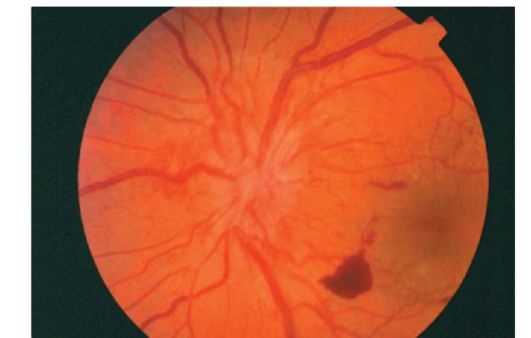
Sl. 14.15.Preretinalno krvarenje u proliferativnoj dijabetičkoj retinopatiji
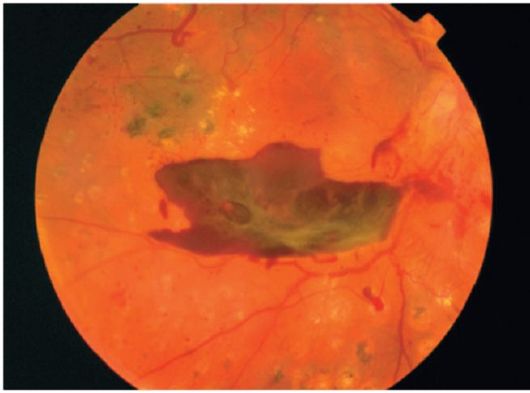
Sl. 14.16.Rekurentno predretinalno (retrovitreal) krvarenje, glioze, aktivne novoformirane krvne sudove; vidljivi ožiljci nakon laserske koagulacije, postoje indikacije za nastavak liječenja
Proliferativna retinopatija (sl. 14.14). Ovu fazu karakterišu dva tipa proliferacije - vaskularna (neovaskularizacija) i fibrozna (glioza).
Novooblikovane krvne sudove prvo rastu između stražnje hijalojne membrane staklastog tijela i mrežnice, a zatim prerastu u staklasto tijelo. Neuspjeh zida novoformiranih krvnih žila često dovodi do retrovitrealnog krvarenja (Slika 14.15).
Povremena krvarenja izazivaju proliferaciju glijalnih ćelija. Između mrežnice i staklastog tkiva formiraju se pređe vezivnog tkanja koje
može izazvati odvajanje mrežnice
(sl. 14.16).
Tretman
Osnovni principi:
Stabilna kompenzacija dijabetesa, normalizacija krvnog pritiska i korekcija dislipidemije;
Tretman lezija mrežnice (lek, laser i hirurški).
Terapija lijekovima. U cilju poboljšanja stanja vaskularnog zida i prevencije tromboze, propisani su inhibitori angiotenzin-konvertirajućeg enzima, angioprotektori, lijekovi koji utječu na reološka svojstva krvi, te niz drugih lijekova. Međutim, trenutno ne postoje preporučeni standardi za liječenje dijabetičke retinopatije.
Laserska koagulacija mrežnice - Samo efikasan način lečenje preliferativne i proliferativne dijabetičke retinopatije. Namijenjen je uništenju dijela ishemijske mrežnice i time uklanjanju stimulusa za proizvodnju angiogenih faktora. Kod panretinalne laserske koagulacije, 2000-3000 laserskih koagulata promjera 200 do 500 μm se nanosi na mrežnicu izvan makularne zone (Slika 14.17).
Fokalna laserska koagulacija i laserska koagulacija tipa "rešetke" se izvode sa makularnim edemom. Svrha ove intervencije je da se smanji edem retine i stabilizuje oštrina vida.
Tokom laserske koagulacije, apsorpcija energije se javlja u pigmentnom epitelu i horoidu, tako da je sloj nervnih vlakana malo oštećen. Shodno tome, panretinalna koagulacija ima relativno mali uticaj vizuelne funkcije - adaptacija mraka i periferni vid pogoršavaju se sa stalnim centralnim vidom.
Pre nego što je laserski tretman postao dostupan, 50% pacijenata sa novodijagnosticiranom dijabetičkom retinopatijom imalo je oštrinu vida manju od 0,1 nakon pet godina. Ako se pan-retinalna koagulacija vrši blagovremeno, broj takvih pacijenata se smanjuje na 5%. Pre sprovođenja laserske koagulacije, pacijenta treba obavestiti da je tretman usmeren na sprečavanje daljeg smanjenja vidne oštrine, a ne na vraćanje normalne vidne oštrine.
Cryoretinopexy pokazuje se kada je nemoguća laserska koagulacija (na primjer, kada se zamagli optički poremećaji oka), kao i kada je njegovo djelovanje nedovoljno. Hladno razaranje mrežnice kroz bjeloočnicu dovodi do atrofije ishemijskih zona i, posljedično, do poboljšanja metaboličkih procesa i cirkulacije krvi u preostaloj mrežnici. Kriooretinopeksija je kontraindikovana kod teške fibroze, jer intervencija može dovesti do odvajanja vlakana retine zbog aktivacije fibrovaskularne proliferacije.
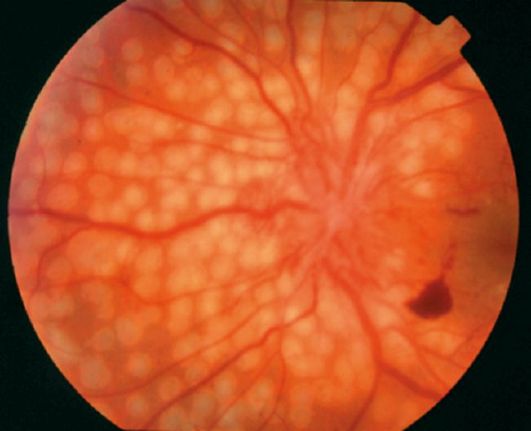
Sl. 14.17.Sveže laserske koagule u fundusu proliferativne dijabetičke retinopatije
Vitrektomija.Mala krvarenja u staklasto tkivo se apsorbiraju u roku od nekoliko mjeseci. Međutim, ako krvarenje u staklastom tijelu ne nestane u roku od 6 mjeseci, treba razmotriti mogućnost uklanjanja staklastog tijela krvlju. Još jedna indikacija za vitrektomiju je odvajanje od retine. Tokom vitrektomije, poseban vrh istodobno fragmentira i aspirira staklasto tijelo, koje se zamjenjuje fiziološkom otopinom.
Oftalmološko posmatranje pacijenata
Nakon identifikacije dijabetesa, pacijenta treba pregledati što je prije moguće od strane oftalmologa. Ako se ne otkriju dijabetičke promjene, daljnja ispitivanja se provode jednom godišnje. Potrebno je pregledati sve pacijente. diabetes mellitus prije početka intenzivne terapije insulinom (ili prelaska na terapiju insulinom).
Nakon postavljanja dijagnoze "dijabetičke retinopatije", vrši se pregled:
Kod ne-proliferativne retinopatije - jednom svakih 6 mjeseci;
Kod predliferativne retinopatije - jednom u 3 mjeseca (nakon obavljanja panretinalne retinalne laserske koagulacije);
Kada proliferativna retinopatija - jednom u 2 meseca (nakon obavljanja panretinalne retinalne laserske koagulacije);
U prisustvu makularnog edema - jednom u 3 meseca (nakon fokalne laserske koagulacije retine).
Retinalne promjene u hipertenziji
Promene u fundusu se razvijaju kao kod hipertenzije i sa sekundarnom arterijskom hipertenzijom. Razlikuju se sljedeće faze retinalnih promjena: angiopatija, angioskleroza, retinopatija i neuroretinopatija.
Hipertonika angiopatijakarakterizira sužavanje arteriola i proširenih vena. Odnos arterija u kalibru
Sl. 14.18.Simptom arteriovenske chiasm u hipertenzivnoj angiosklerozi
![]()
Sl. 14.19.Tri stepena simptoma arterio-venske chiasm
i vene dosežu 1: 4 (normalno 2: 3). Otkrivene su bifurkacije arterija pod tupim uglom i shtopodobno upletene venule u makularnom području (Gvist simptom).
Hipertonika angiosklerozamanifestuje se zadebljanjem zidova krvnih sudova zbog aterosklerotskih promjena. Takve promjene u fundusu mogu se razviti ne samo u pozadini arterijske hipertenzije, već i kod pacijenata sa teškom aterosklerozom. Posude izgledaju kao "bakrena" i "srebrna" žica. Pojačane krute arterije vrše pritisak na vene, zbog čega se javlja simptom arterio-venske chiasm (simptom Salus-Gunn, sl. 14.18). Postoje tri ozbiljnosti ovog simptoma (slika 14.19):
I - sužavanje i mali zavoj vene na mjestu gdje arterija prelazi;
II - izraženije sužavanje vene i ekspanzija ampula do periferije od tačke raskrsnice;
III - vena nestaje kao da je na mestu raskrsnice arterija koja prolazi iznad nje aterosklerotična.
Hipertenzivnu retinopatiju karakteriše pojava “tvrdih” transudata u makularnoj zoni (simptom “zvezde”), “vatoobraznih” žarišta i krvarenja u obliku plamena (Sl. 14.20).
Hipertonika neuroretinopatijaizražen u pristupu edema vidnog živca. Kada oftalmoskopija pronađe svoju udaljenost iznad mrežnice i zamagljene konture diska.
Sl. 14.20.Oftalmoskopske manifestacije hipertenzivne retinopatije
Ne postoji striktan paralelizam između hipertenzivnog stadijuma, nivoa krvnog pritiska i promjena u fundusu. Promene u fundusu oka sa arterijskom hipertenzijom ne zahtevaju, po pravilu, oftalmološki tretman. Ispitivanje fundusa pacijenta bez retinopatije vrši se 1 put u 6-12 meseci.
DYSTROPHIC AND DEGENERATIVE
BOLESTI
Među ovim bolestima mrežnjače, najvažnija su starosna makularna distrofija i pigmentna retinalna degeneracija. Manje su česte bolesti kao što su retinosiza, konusna distrofija, Stargardt bolest, vitelliformna distrofija (najbolja bolest), Leberova amauroza, makularna rupa i neke druge.
Makularna degeneracija povezana sa starenjem
Starostna (sklerotična, involucijska) makularna distrofija je vodeći uzrok gubitka centralnog vida. Učestalost bolesti zavisi od starosti i značajno se povećava nakon 55 godina.
Makularna degeneracija povezana sa starenjem - To je hronični distrofični proces u retinalnom pigmentnom epitelu, Bruchovoj membrani i horiokapilarama. U razvoju ove bolesti važnu ulogu imaju lipidna peroksidacija, promjene u propusnosti Bruchove membrane i sklerotične promjene u koroidnim žilama. Kao rezultat ovih procesa, različiti proizvodi razmene u obliku drusa odlažu se na Bruch-ovu membranu sa godinama.
Poremećaj metaboličkih procesa može dovesti do atrofije pigmentnog epitela, a zatim i drugih slojeva mrežnjače i žilnice ("suhi" oblik makularne distrofije).
Delovanje angiogenih faktora u odgovoru na hipoksiju doprinosi neovaskularizaciji, klijavosti novoformiranih krvnih sudova iz žilnice ispod mrežnice. Zid ovih plovila je nepotpun i lako uništen. Subretinalna hemoragija dovodi do progresivne fibroze i formiranja ožiljnog tkiva ispod makularne površine. Ovaj oblik makularne degeneracije naziva se eksudativan, ili "mokar".
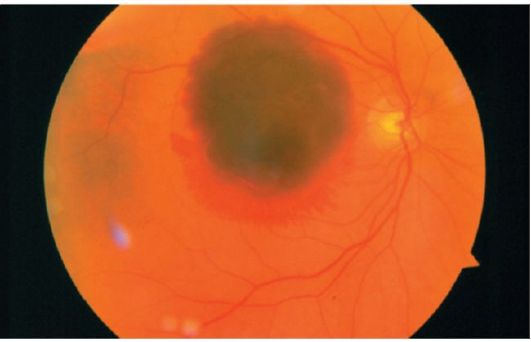
Makularna degeneracija povezana sa starenjem dovodi do pojave centralne stoke. U atrofičnoj formi, centralni skotom je obično mali, a oštrina vida može biti 0.1-0.3. Sa eksudativnim oblikom skotoma, on doseže značajnu veličinu, što uzrokuje smanjenje oštrine vida na 0,02 ili manje. Periferni vid obično nije narušen, što omogućava pacijentima da se kreću u poznatom okruženju. Oftalmoskopija može da otkrije sledeće promene:
U "suhom" obliku - drusen, jačanje ili slabljenje pigmentacije dana oka i atrofične lezije u makuli;
U eksudativnom obliku određuju se subretinalna neovaskularizacija (vaskularne membrane), hemoragije i edem retine, au završnoj fazi glioza.
Ne postoji efikasan tretman za “suhu” formu makularne distrofije. Sve primenjene metode lečenja imaju za cilj stabilizaciju patološkog procesa. U tu svrhu koriste se antioksidanti (karotenoidi, vitamini A, C, E, itd.), Antocijanozidi (borovnice), te preparati koji sadrže cink i selen.
Kada je eksudativni oblik liječenja usmjeren uglavnom na uništavanje novoformiranih krvnih žila i time na prestanak procesa eksudacije i ožiljka. Glavne metode liječenja su laserska koagulacija mrežnice i fotodinamička terapija. U posljednjih nekoliko godina, razvoj anti-angiogenih lijekova.
• Laserska koagulacija mrežnjače može zaustaviti progresivni gubitak vida samo ako se novoformirane krvne žile još nisu proširile ispod foveolusa. Prema tome, horoidalna neovaskularizacija se preliminarno procenjuje pomoću fluorescentne angiografije ili angiografije sa indocijanin zelenim.
• Fotodinamička terapija ima za cilj sklerozu novoformiranih krvnih sudova smještenih ispod foveole. Da biste to uradili, intravenski lek Verteporfin, koji se akumulira u patološkim subretinalnim sudovima. Aktivacija fotosenzibilizirajućeg spoja specijalnim laserom uzrokuje lokalnu obliteraciju novoformiranih krvnih sudova, a neurosenzorna mrežnica iznad ove zone nije oštećena.
Efekat anti-angiogenih lekova ima za cilj inhibiciju faktora rasta vaskularnog endotela.
Degeneracija pigmenta mrežnice
Pigment degeneration - Ovo je grupa oboljenja koja se odlikuju oslabljenim vidom sumraka, sužavanjem vidnog polja i pigmentnim promjenama mrežnice. Učestalost degeneracije pigmenta retine je različita u različitim populacijama i obično je 1: 4000-5000.
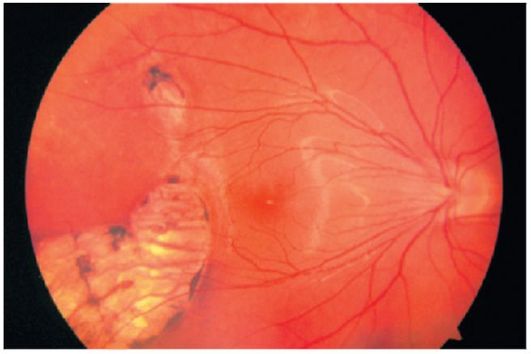
Etiologija ove bolesti nije u potpunosti uspostavljena. U 60% slučajeva otkriva se nasledna predispozicija. U početku, fotoreceptori (uglavnom štapići) su pogođeni tokom degeneracije pigmenta. Postepeno, pigmentni sloj, retinalne žile i optički živac su uključeni u proces.
Prvi simptomi degeneracije pigmenta retine javljaju se već u dobi od 20 do 30 godina. Pacijenti se žale na propadanje. pogled u sumrak. Postepeno dolazi do sužavanja vizuelnih polja sa razvojem vidnog polja. Istovremene promene u makularnom regionu (cistični edemi, formiranje preretinalne membrane, atrofija pigmentnog epitela i horosites) često dovode do poremećaja centralnog vida.
Oftalmoskopija omogućava rano otkrivanje pigmentnih lezija u obliku “koštanih tela” u periferiji mrežnice. Vremenom arteriole retine postaju uske, a disk optičkog nerva postaje voskast (slika 14.21).
Sa dugim tokom bolesti, otkrivene su gore navedene promene u makularnoj oblasti, kao i katarakt u obliku zadnje čašice.
Elektroretinografija vam omogućava da dijagnostikujete bolest u njenim ranim fazama, čak i kod pacijenata bez vidljivih promena u fundusu. Takođe se uočava smanjenje adaptacije mraka i sužavanje vidnih polja različite težine.
Ne postoji efikasan tretman za degeneraciju pigmenta mrežnjače. Neki usporavaju svoj tok i dozvoljavaju upotrebu antioksidanata i sredstava koja poboljšavaju dotok krvi u retinu. Kod planiranja porodice, ovim pacijentima je potrebno genetsko savjetovanje.
Sl. 14.21.Degeneracija pigmenta mrežnice
RETINA
Mrežnica se sastoji od neurosenzornih i pigmentnih slojeva. Tesno prianjanje između ovih slojeva postoji samo u predjelu dentatne linije i glave optičkog živca. U preostalim područjima, oni su međusobno povezani pomoću labavog polisaharidnog kompleksa, kao i kroz osmotski gradijent koji uklanja tekućinu i ione u žilnicu.
Kod odvajanja retine neurosenzorni dio se ljušti iz pigmentnog epitela. Najčešće se retinalna odvojenost razvija u starosnoj grupi od 55 do 75 godina. Kod miopije, odvajanje retine može se dogoditi u dobi od 20-30 godina.
Klasifikacija
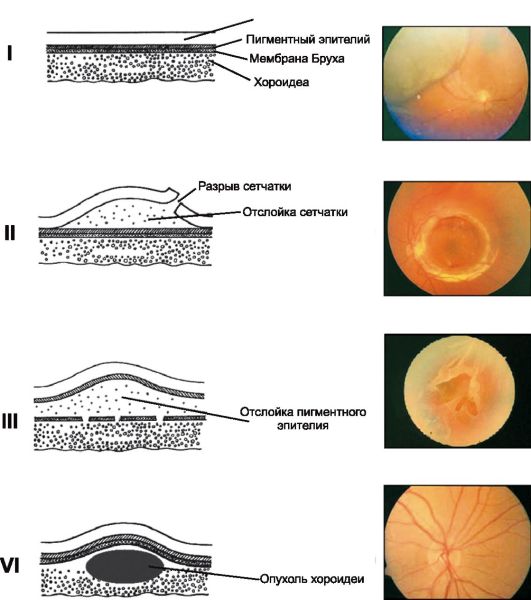
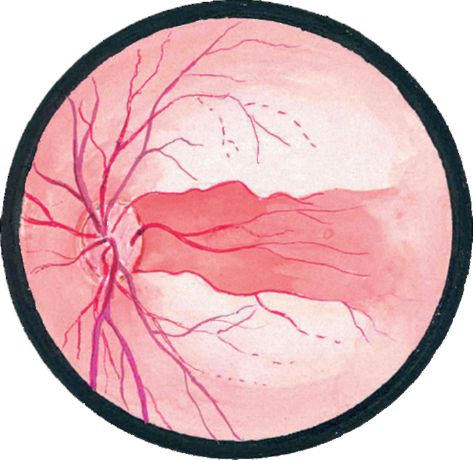
Postoje regmatogene, eksudativne i vučne odvojenosti retine.
• Regmatogeno odvajanjejavlja se kada je mrežnjača slomljena (Slika 14.22). Tečni deo staklastog tkiva prodire kroz rupturu neurosenzornog sloja mrežnjače i ljušti ga iz pigmentnog epitela. Najčešće, takve rupture su uzrokovane perifernim distrofijama mrežnjače (na primjer, sa visokim stupnjem miopije) ili posteriornim odvajanjem staklastog tijela (javlja se kod većine ljudi 60-70 godina).
• Tractional detachmentzbog retinalne retardacije (vuče) neurosenzorne mrežnice u staklastom tijelu (s proliferativnom dijabetičkom retinopatijom, retinopatijom prijevremene, nakon prodorne rane očne jabučice). Uz izraženu vuču dolazi do prekida.
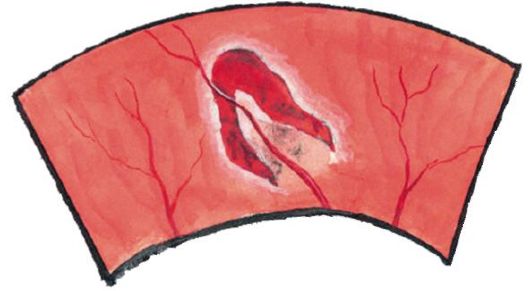
Sl. 14.22.Podlaktica za retinu
Sl. 14.23.Truljenje mrežnice zbog vučnog stakla
retina, u ovom slučaju govore o vučnom-rmatomatogenom odvajanju (slika 14.23).
• Exudative detachmentnastaje kada se tekućina nakuplja između slojeva mrežnjače zbog patološkog procesa u žilnici (tumor, kongenitalna anomalija ili upala).
Kod bilo kojeg odvajanja mrežnice, u njemu se razvijaju degenerativni procesi.
Klinička slika
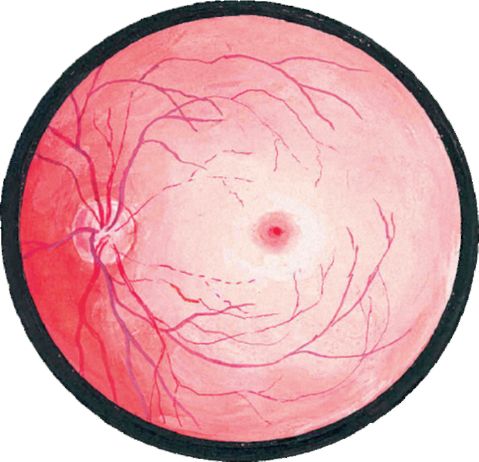
Odvajanje retine može prethoditi "bljesku svjetlosti" i "munje", uzrokovane mehaničkom stimulacijom mrežnjače kao rezultatom njene vuče. Simptomatologija odvajanja retine zavisi od lokacije i obima lezije.
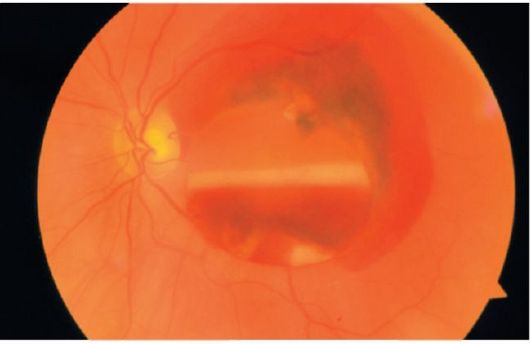
• Centralno odvajanje retine praćeno je oštrim smanjenjem oštrine vida prije brojanja prstiju ili percepcije svjetlosti. Pacijenti se žale na crnu "zavjesu" ili na sjenku u vidokrugu, koja odgovara odvojenom području mrežnice.
• Odvajanje periferne retine, posebno u njenim donjim delovima, ne može pokazati simptome ni nekoliko godina.
Dijagnostika
Proučavanje vidnog polja vam omogućava da identifikujete relativni skotom u području odvajanja. Ružičasti refleks fundusa oslabljen je centralnim odvajanjem retine ili masivnim krvarenjima
staklasto tijelo.
Oftalmoskopski odvojena mrežnica je vidljiva kao sivkasta valovita struktura, povišena u odnosu na glavu optičkog živca ili ne-odvojena mrežnjača (slika 14.24). U slučaju reumatogenog odvajanja, često se nađu suze u obliku potkovice i “lomovi poklopaca”. Kontuzija očne jabučice može dovesti do odvajanja mrežnice zbog odvajanja od dentatne linije (retinodijaliza).
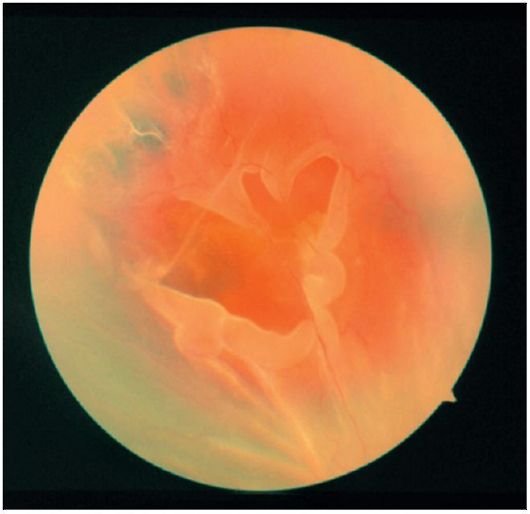
Sl. 14.24.Odvajanje retine sa rupturom
Ako postoji krvarenje u staklastom tijelu, tada oftalmoskopija može biti neinformativna. U takvim slučajevima ultrazvučni B-scan pomaže u postavljanju dijagnoze.
Tretman
• Regmatogeno odvajanje mrežnice.Tretman je usmeren na blokiranje rupture mrežnice, na primer, korišćenjem transskleralnog kriopeksa. Čvrsti kontakt između slojeva mrežnjače osigurava se spajanjem izvana eyeball silikonska spužva (punjenje), koja pritisne bjeloočnicu i pigmentni epitel u oko (slika 14.25). Aseptička upala nakon krioterapije osigurava formiranje gustog ožiljaka oko trzanja retine, a subretinalna tekućina se postepeno rješava. Uz alternativnu intervenciju - pneumoretinopeksi - vrši se intravitrealna injekcija specijalnog gasa i nakon operacije pacijent se postavlja u prisilni položaj tako da mjehurić plina blokira prekid retine.
• Trakcijska retinalna odvojenost.Tretman je usmeren na eliminisanje svih trakcija u anteriorno-posteriornom pravcu. Da biste to uradili, prvo isecite pramenove staklastog tela, a zatim pažljivo uklonite membranu koja je vezana za površinu mrežnjače. Gas ili teška tekućina se ubrizgava u staklastu šupljinu.
• Exudative retinal detachment.Tretman se zasniva na etiotropskom principu (npr. Tretman upalni proces ili uklanjanje tumora žilnice.
Bez tretmana, odvajanje retine najčešće dovodi do ireverzibilnog slepila. Savremeni tretman omogućava u 80-90% slučajeva da se postigne puna adherencija mrežnjače bez ponavljanja u budućnosti. Oštrina vida ostaje visoka ako se ne zahvati makularno područje. Prognoza vida je bolja ako se pridržavanje mrežnice postigne u roku od 2-3 dana nakon odvajanja.
