چشم کور چشم تار حسی
علل ناگهانی از بین رفتن دید
text_fields
text_fields
arrow_upward
ممکن است به علت تغییرات پاتولوژیک حاد در رگ های شبکیه چشم رخ دهد (انسداد حاد شریان مرکزی شبکیه، تغییر در محیط ریزش چشم - هموفاالموس کل، و همچنین اختلالات گردش خون مغزی).
انسداد حاد شریان مرکزی شبکیه
text_fields
text_fields
arrow_upward
انسداد حاد شریان مرکزی شبکیه ناگهان رخ می دهد و ناگهانی ناگهانی بینایی در یک چشم همراه است. علت اسپاسم، ترومبوز یا آمبولی قلبی است. این در بیماران مبتلا به فشار خون بالا رایج است. این می تواند در افراد جوان مبتلا به اندوکاردیت، بیماری های قلبی، بیماری های مزمن عفونی مشاهده شود.
علائم
کاهش چشمگیر بینایی، گاهی اوقات از دست دادن آن وجود دارد. هنگامی که چشم بر روی زمینه ی سفید ضخیم سفید شبکیه چشم ظاهر می شود، یک برج خونی مرطوب و تاریک، شبیه به استخوان گیلاس است. شریان ها به شدت تنگ می شوند، ستون های متناوب خون در تنه های کوچک شریانی قابل مشاهده است. رگها تغییری نمی کنند و یا کمی تنگ می شوند. Blanching و دانه بینی عصب بینایی ذکر شده است.
کمک های اولیه
تزریق رینولول، نیتروگلیسیرین زیر زبان. تجویز فوری 10 میلی لیتر از محلول آمینوفیلین 2.4٪ (به صورت داخل وریدی)، 1 میلی لیتر از محلول 1٪ نیکوتینیک اسید، 0.3 میلی لیتر 10٪ محلول کافئین زیر ملتحمه. معرفی 1000 IU فیبرنروولیسین با 500 IU هپارین رتروبولاربارو 3000000 FE از استرپتودکازی داخل وریدی (با ترومبوز و آمبولیسم).
بستری شدن در چشم ضروری است.
هموفالپم
text_fields
text_fields
arrow_upward
هموفالفوم با خونریزی گسترده به داخل شیشه ای مشخص می شود که منجر به کاهش شدید بینایی می شود. هموفلتوم در نتیجه پارگی عروق کوروئید، کمتر از شبکیه ایجاد می شود. اغلب این موارد به علت آسیب چشم ایجاد می شود - گرفتگی یا آسیب نفوذی که اغلب به علت بیماری های سیستم قلبی عروقی، به ویژه پرفشاری خون شریانی، دیابت (رتینوپاتی دیابتی) رخ می دهد.
علائم
چشم انداز به شدت کاهش می یابد، گاهی اوقات حتی به نابینایی. خون در شیشه ای تشخیص داده می شود. هیچ رفلکس از فوندوس وجود ندارد، فوندوس چشم نمی تواند دیده شود. همانطور که جذب هموفالتی ایجاد یا تخریب می شود بدن شیشه ای، و یا سازمان آن با توسعه کابلها است.
تشخیص بر اساس آنامنس و یک تصویر بالینی ایجاد کنید.
کمک های اولیه
معرفی 750-1000 IU فیبرنولیسین، 20000-30000 IU از استرپتوكیناز، 30000 تا 45000 IU استرپتودكازی تحت كنژوگه یا رتروبولبار. تزریق داخل وریدی و مصرف اسید آسکوربیک، دیسینونا، مصرف روتین، و همچنین تزریق کورتیکواستروئیدهای داخل کاندیدا.
بستری اضطراری
کورکورانه
text_fields
text_fields
arrow_upward
ناگهان از دست دادن بینایی ممکن است با ضایعه دو طرفه لب های کمر درد شکم شکم رخ دهد. گاهی اوقات کامل کوری توسط همیونوپسی پیش می آید. بیشترین علت مشترک کورکوریتی نقص گردش خون مغزی در بیماران مبتلا به فشار خون بالا، آترواسکلروز و مسمومیت با داروهای مختلف و سایر مواد شیمیایی فعال است.
علائم
از دست دادن دید ناگهانی کامل با حفظ واکنش دانش آموز به نور در غیاب رفلکس چشمک زدن، و همچنین disorientation بیماران در فضا و زمان.
اختلال در گردش خون در شريان کاروتيد
text_fields
text_fields
arrow_upward
هنگامی که یک ترومبوز، آمبولیسم یا یک تنگ ناگهانی در سرخرگ کاروتید رخ می دهد، علائم سندرم همودیالیز آمیروپلییک صلیب ایجاد می شود. این سندرم همچنین می تواند به علت رفلکس های آسیب شناسی سینوسی کاروتید در هنگام تحریک ناشی از اسپاسم عصبی یا کاهش فشار انعکاسی در عروق های منطقه ای باشد.
علائم
با توجه به سمت ضایعه با کاهش یا عدم ضربان قلب کاروتید، کاهش شدید بینایی یا از دست دادن کامل آن با تضعیف یا عدم واکنش های ذهنی ایجاد می شود. ترومبوز عروق مرکزی شبکیه نیز دیده می شود. از علائم شایع، همی پلژی یا هیپیماریس اندام هایی که در مقابل ضایعه شریان کاروتید قرار دارند، تشخیص داده می شود.
بستری فوری در بخش نورولوژیک.
کورکورانه - ناتوانی در درک محرک های بصری - می تواند ناگهانی یا تدریجی، موقت یا غیر قابل برگشت، جزئی یا کامل باشد.
از دست دادن بینایی می تواند نتیجه چشم، بیماری های عصبی یا سیستمیک، آسیب یا استفاده از داروهای خاص باشد.
نتیجه بیماری اغلب به تشخیص به موقع، تشخیص درست و درمان مناسب بستگی دارد.
علل احتمالی نابینایی عبارتند از:
1. کوری موروثی، به نام amaurosis fugax.در این بیماری، ممکن است رخنه های تکراری کوری یک طرفه رخ دهد، که از چند ثانیه تا چند دقیقه گذشته است. بقیه زمان، دید طبیعی است. بررسی می تواند فشار داخل چشم و برخی از اختلالات دیگر در چشم آسیب دیده را نشان دهد.
2. آب مروارید.
معمولا به عنوان یک آسیب بدون درد، محجوب و تدریجی وضوح بصری، قبل از کوری ظاهر می شود. بیماری پیشرفته است، تنها می تواند به وسیله جراحی درمان شود.
3. Contusion.
بلافاصله آسیب دیده سر. یک بیمار ممکن است بینایی، بینایی، از دست دادن بینایی نداشته باشد. این پدیده ها معمولا موقت هستند. نشانه های دیگر عبارتند از: سردرد، آمنیازیس، آگاهی ضعف، تهوع، استفراغ، سرگیجه، تحریک پذیری، خواب آلودگی و آفت.
4. دیستروفی ارثی قرنیه می تواند باعث از بین رفتن بینایی شود که با درد، فتوفوبیا، پاره شدن و اختلال قرنیه همراه است.
5. رتینوپاتی دیابتی.
خستگی و خونریزی منجر به اختلال بصری می شود که می تواند پیشرفت کند و منجر به کوری کامل شود. مشاهده شده با دیابت کنترل نشده.
6. اندوفتالمیت.
این التهاب داخل چشم معمولا پس از یک زخم چشم، جراحی چشم و غیره رخ می دهد. از دست دادن دید یک جانبه غیر قابل برگشت است التهاب ممکن است حتی به چشم بعدی گسترش یابد.
7. گلوکوم.
این بیماری سبب آسیب های پیشرونده به عصب بینایی می شود که منجر به نابینایی کامل می شود. دلیل این افزایش فشار داخل چشم است. گاهی اوقات این بیماری در شکل گلوکوم بسته شدن زاویه حاد اتفاق می افتد که شرایطی است که نیاز به درمان فوری دارد، زیرا ممکن است در عرض 3-5 روز، منجر به کامل شدن کوری شود. اما اغلب سال ها گلوکوم اتفاق می افتد بدون اینکه خود را بیرون بیاورد.
8. سینه بند (ویروس هرپس زوستر).
هنگامی که یک عفونت ویروسی عصب ناسکوسیلیس را تحت تاثیر قرار می دهد، ممکن است کوری دو طرفه رخ دهد. این بیماری همراه با بثورات در بینی، ملتحمه و فلج عضلات چشم است.
9. هیپهام - خون در اتاق قدامي چشم.
تجمع خون می تواند تصور نور از طریق کاهش بینایی را مختل کند. هیپم معمولا نتیجه آسیب چشم است.
10. کراتیت - التهاب قرنیه - در نهایت ممکن است باعث از بین رفتن کامل بینایی چشم شود. این بیماری با پاره شدن، فتوفوبیا، تحریک، و انگیختگی قرنیه همراه است.
11. صدمه چشم.
ممکن است ناشی از کوری ناگهانی یک طرفه یا دو طرفه به علت آسیب چشم باشد. از بین رفتن آسیب دیدگی می تواند بسته به اینکه کدام سازه ها آسیب دیده اند، جزئی یا کامل، موقت یا دائمی باشند.
12. آتروفی عصب بینایی.
پوسیدگی یا آتروفی عصب بینایی می تواند موجب ایجاد محدودیت در زمینه بصری، اختلال در درک رنگ و از بین رفتن کامل بینایی شود. آتروفی ممکن است به صورت خود به خود یا به عنوان یک نتیجه از بیماری های التهابی رخ دهد.
13. نوریت (التهاب) عصب بینایی اغلب منجر به از دست رفتن بینایی شدید، اما به طور یک جانبه می شود. التهاب همراه با واکنش آهسته دانش آموز، نقص میدان دید و درد در اطراف چشم، به ویژه هنگامی که چشم را حرکت می دهد.
14. بیماری پیتز.
در این بیماری، فشار استخوان ها در اعصاب جمجماتی منجر به کوری، کاهش شنوایی، زنگ زدن در گوش، سرگیجه و سردرد می شود. با شدت و شدت درد در استخوان مشخص می شود.
15. تورم سر عصبی بینایی به علت فشار داخل جمجمه افزایش می یابد. ممکن است در حالت حاد و مزمن رخ دهد.
16. تومور هیپوفیز.
همانطور که تومور در بیماران رشد می کند، اختلال بینایی ممکن است به نقطه ی کامل کوری دو طرفه برسد. نایساگموس، پتوز، محدودیت حرکت چشم، بینایی، سردرد ممکن است رخ دهد.
17. انسداد شریان مجاری تنباکو.
این حالت بدون درد و بسیار خطرناک است که موجب از بین رفتن یک طرفه بینایی می شود که ممکن است کامل یا جزئی باشد. پس از چند ساعت بدون درمان، کوری شدن غیر قابل برگشت می شود، بنابراین ترومبوز شبکیه باید فورا درمان شود.
18. جدایی شبکیه.
در این وضعیت جدی، ممکن است ناخوشایند ناگهانی ناگهانی بینایی رخ دهد. درمان فوری مورد نیاز است.
19. تب ریفت دره.
یکی از عوارض این بیماری ویروسی التهاب شبکیه است که می تواند منجر به از دست دادن بینایی شود. علائم دیگر بیماری عبارتند از: تب، درد عضلانی، ضعف، سرگیجه، درد پشت. برخی از بیماران مبتلا به انسفالیت یا عوارض هموراژیک هستند.
20. دیستروفی شبکیه از دست دادن بینایی ناشی می شود. نابینایی می تواند نسبتا سریع رخ دهد یا به تدریج توسعه یابد. در حقیقت شباهت بینایی ممکن است خیلی بدتر باشد.
21. سندرم استیونز-جانسون.
در این بیماری شدید، زخم قرنیه منجر به از دست دادن بینایی می شود، که ممکن است همراه با بیماری ملتحمه کورکورانه، درد چشم باشد. علائم دیگر عبارتند از: تب، بثورات، ضعف، سرفه، گلودرد، استفراغ، درد در قفسه سینه، ماهیچه ها و مفاصل، نارسایی کلیه.
22. آرتریت سلول غول پیکر.
التهاب رگ های خونی منجر به مشکلی در بینایی و همچنین سردرد یک طرفه می شود. علائم دیگر شامل ضعف، بی اشتهایی، کاهش وزن، ضعف، درد عضلانی و افزایش اندکی در درجه حرارت است.
23. تراکوم (عفونت کلامیدیائی).
این بیماری نادر ممکن است در ابتدا انواع اختلالات بینایی را در ترکیب با عفونت "جزئی"، شبیه به ملتحمه باکتریایی ایجاد کند. علائم عبارتند از: التهاب پلک ها، درد، فتوفوبیا، لرزش، تخلیه چشم، و غیره.
24. یووییت - التهاب مجاری ادرار (choroid) - می تواند باعث از بین رفتن یک طرفه بینایی شود. یوئیت می تواند درد، تزریق عروق کوانتومی، فتوفوبیا، بینایی تاری، خطاهای بصری ایجاد کند.
25. خونریزی شیشه ای.
این وضعیت می تواند منجر به آسیب های چشم، تومورهای چشم یا بیماری های سیستمیک (به ویژه دیابت، فشار خون بالا، کم خونی سلول های خونی، لوسمی) شود. خونریزی ممکن است باعث کوری و قرمزی چشم شود. از دست دادن بینایی ممکن است غیر قابل برگشت باشد.
مواد مخدر که می توانند باعث از دست دادن بینایی شوند عبارتند از:
1. دیگوکسین و آنالوگ.2. Indomethacin.
3. اتیامبوتول.
4. کوینین
یکی از علل شایع نابینایی مصرف اتفاقی الکل متیل (متانول) است که می تواند به عصب بینایی آسیب برساند و موجب از بین رفتن چشم غیر قابل برگشت شود.
علل از دست دادن بینایی در کودکان.
کارشناسان غربی بر این تأکید می کنند که در کودکان مبتلا به از دست دادن بینایی به آرامی پیشرونده، بیماری های جدی مانند گلیوما عصب بینایی (تومور خوش خیم) و رتینوبلاستوما (تومور بدخیم شبکیه) باید حذف شوند. سرخجه مادرزادی و سیفلیس می تواند باعث کاهش دید در نوزادان شود. رتینوپاتی پیش از زایمان یک بیماری جدی است که می تواند منجر به از دست دادن بینایی در نوزادان نارس شود.دیگر علل مادرزادی نابینایی در کودکان عبارتند از: سندرم مارفان، آمبلیوپی (چشم تنبل) و رتینیت pigmentosa.
کور متواضلی یا موقت (fugax amaurosis) - پدیده ای است که بلافاصله بر فرد تاثیر می گذارد، و پس از آن نیز به طور غیر منتظره عبور می کند. بیماران درباره احساسات خود صحبت می کنند: انگار در یک ثانیه پرده پیش از چشم من می افتد. در موارد دیگر، از دست دادن برخی از مناطق از نظر وجود دارد - به اصطلاح. کوری انتخابی، که با شکست بخش های خاص مغز توسعه می یابد. این ویژگی ناتوانایی برای دیدن هر ویژگی خاص از اشیاء است - برای مثال، شکل یا سایه آن.
چنین چیزی مانند "برف کوری"، شکست کوری موقت از نور روشن وجود دارد. این وضعیت پس از بسیاری از موارد از بین رفتن دیدی از طبیعت ضد اسپاسم، از نظر پهنای برفی و نور خورشید روشن است که معمولا از چند ثانیه تا چند دقیقه طول می کشد.
فقط در قرن بیست و یکم، به لطف توسعه مهندسی ژنتیک، امکان داشت به بیماران با چنین تشخیصی "کور مادرزادی" کمک کند. همه این پاتولوژی ها بسیار نادر هستند، حتی به ندرت وجود دارد مانند کور مادرزادی (91 مورد در هر 80 هزار)، که تا همین اواخر به عنوان یک بیماری قابل درمان بود.
ویژگی های از دست دادن بینایی موقت
بیماران شاهد آن هستند که معمولا قبل از شروع کوری ناگهانی، سایه ها گاهی پیش از چشم ظاهر می شوند. علاوه بر این:
- گاهی اوقات تنها یک چشم متوقف می شود؛
- اغلب مردم تنها با یک چشم دیدن می کنند؛
- از دست دادن دید با درجه بالایی از احتمال می تواند از سر بگیرد، اما در چشم دیگر؛ به طور عمده این اتفاق در بیماران وابسته به سن مبتلا به بیماری های عروقی یا آترواسکلروز رخ می دهد؛
- ترومبوز یا آمبولی عروق به طور عمده در شریان های عروق کرونر یا کاروتید ظاهر می شود و می تواند چنین پدیده ای را به عنوان کوری ناگهانی ایجاد کند؛
- لخته های خون وارد عروق چشم خون رسانی خون به شبکیه را متوقف می کند؛ سپس لخته خون تخریب می شود و جریان خون بازسازی می شود و بعد چشم انداز باز می گردد؛
- گاهی اوقات پس از یک دید کوتاه از بیمار، عواقب جدی مانند سکته مغزی یا حمله قلبی می تواند صبر کند.
تشخیص "کوری ناگهانی" معمولا به مطالعه رگ های خونی و ضد انعقادی (داروهایی که باعث کاهش سرعت لخته شدن خون می شود) اختصاص دارد. علل از دست دادن موقت دید می تواند بسیار باشد. این شامل آمبولی شریانی، آرتریت موقت و بسیاری از بیماری های دیگر است. ضروری است بدانیم که حتی کوتاه ترین از دست دادن توانایی تشخیص اشیاء (به معنای واقعی کلمه تا چند ثانیه) همیشه ناشی از دلایل جدی است و نه صرفا به دلیل نیاز به شروع به پوشیدن عینک و یا تغییر آنها به مواردی قوی تر. برای کمک به حفظ دید در این مورد تنها به تشخیص به موقع تشخیص واکسن کمک خواهد کرد.
مشکلی که می تواند باعث از دست دادن موقت شود

نام برخی از رایج ترین علل از دست دادن کوتاه مدت بینایی:
- افزایش فشار داخل جمجمه (یعنی فشار مایع اطراف مغز).
- انسداد شریان های ستون فقرات که در تامین خون به بخش بصری مغز کمک می کند می تواند باعث از دست دادن بینایی چشم شود.
- اسپاسم سرخرگهای چشم که خون را به شبکیه می رساند نیز می تواند از بین رفتن دید در یک یا هر دو چشم باشد، گرچه بسیار کمتر (نور ممکن است بیش از حد روشن باشد).
بیمارانی که یک بار به طور ناگهانی دچار دیدگی شده اند، باید قوانین خاصی را دنبال کنند:
- تمرینات ویژه ای برای حدت بینایی انجام دهید.
- به طور منظم به متخصص چشم مراجعه کنید
- همیشه عینک های تیره می پوشند، از نور روشن بر روی شبکیه محافظت نشده محافظت می کنند؛
- مصرف ویتامین ها را طبق تجویز پزشک انجام دهید.
- سعی کنید کمتر الکل مصرف کنید و بهتر است آنها را کاملا حذف کنید؛
- میوه ها و سبزیجات را در رژیم غذایی وارد کنید
- اغلب در هوای تازه راه می روند و آرام می شوند.
اگر در معرض ناگهانی موقت هستید، این باید یک نشانه برای شما باشد که مشکلات جدی در بدن وجود دارد. هرگونه آسیب دیدگی، کور بودن موقت، ناگهانی یا انتخابی، بسیار خطرناک است. برای جلوگیری از عود یا عواقب جدی، با یک متخصص خوب تماس بگیرید.
از دست دادن موقت به عنوان یک قاعده، آن را به طور ناگهانی در یک چشم می آید، بدون درد است و توسط بیماران به عنوان یک سایه ناگهانی توصیف می شود. این وضعیت ممکن است چند دقیقه طول بکشد، پس بینایی باز می گردد. گاهی اوقات این شرایط بارها و بارها تکرار می شود. ممکن است رخ دهد در کمربند از دست دادن بینایی و در چشم دوم
معمولا، از دست دادن موقت در بیماران سالمند مبتلا به آترواسکلروز و بیماری های مختلف عروقی رخ می دهد. دلیل این امر ممکن است لخته شدن خون (لخته شدن خون) باشد که از دیواره شریان جدا شده و وارد رگ های خونی چشم می شود و خون را به شبکیه مسدود می کند. هنگامی که یک لخته خون تخریب می شود، از بین می رود و بینایی بازسازی می شود. ترومبوز یا آمبولی معمولا در شریانهای کاروتید یا قلب (قلب) اتفاق می افتد. آمبولی ممکن است کلسترول و یا بلورهای کلسیم باشد.
این موضوع به عنوان " حملات ایسکمی گذرا "، که حتی ممکن است نتیجه حمله قلبی یا سکته مغزی .
در همان زمان، مطالعات عروق خونی نشان داده می شود و ضد انعقاد ممکن است تجویز شود.
همچنین ضربان قلب حاد ممکن است به علت مشکلات دیگری مانند:
- انسداد شریان های مهره ای که در جریان خون در مغز قرار دارند.
- افزایش فشار داخل جمجمه (فشار مایع اطراف مغز). افزایش القاء داخل جمجمه می تواند باعث از دست رفتن دید فوری شود، به ویژه هنگامی که موقعیت شخص تغییر می کند (مثلا از یک موقعیت نشسته به موقعیت ایستاده).
- اسپاسم عروق مداری که شبکیه را با خون تامین می کند. او همچنین ممکن است، اگر چه بسیار نادر است، باعث از دست دادن موقت چشم در چشم می شود.
مسدود شدن (انسداد) شریان مرکزی شبکیه
اگر یک لخته خون یا آمبولی به داخل شریان شبکیه وارد شود، ممکن است مسدود شود، جریان خون ممکن است متوقف شود و ممکن است بینایی از بین برود. در برخی موارد، لخته شدن خون می تواند به سرعت حل شود، در حالی که بینایی می تواند بهبود یابد.
با این حال، در مورد یک ترومب به اندازه کافی بزرگ، بینایی بازسازی نشده است. به عنوان یک قانون، بیمار درد را تجربه نمی کند. درد معمولا دردناك است. اگر خون رسانی به شبکیه بیش از 1.5 ساعت (تقریبا) متوقف شود، ممکن است بینایی حتی با تجمع لخته خون و از سر گرفتن گردش خون بهبود یابد.
(در شکل Flower White یک لخته خون از شریان نشان می دهد.) این وضعیت خطر ابتلا به حمله قلبی یا سکته را نشان می دهد.
اگر بیمار بلافاصله به چشم پزشک متصل شود، درمان تجویز شده کمک خواهد کرد که جلوگیری شود از دست دادن بینایی برگشت ناپذیر است.
درگیری ورید مرکزی شبکیه
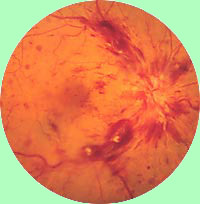 خروج ونوس از عروق شبکیه چشم حمل توسط یک کشتی تنها - ورید مرکزی شبکیه. اگر این رگ مسدود شده باشد، ممکن است مشکلات مختلفی با درجه انسداد سازگار باشد. در صورت چنین آسیبشناسی، بیمار یادآور می شود:
خروج ونوس از عروق شبکیه چشم حمل توسط یک کشتی تنها - ورید مرکزی شبکیه. اگر این رگ مسدود شده باشد، ممکن است مشکلات مختلفی با درجه انسداد سازگار باشد. در صورت چنین آسیبشناسی، بیمار یادآور می شود:
* تاری دید,
* تار شدن تصویر
* ظاهر غبار شناور
* از دست دادن زمینه های بصری
این تغییرات به طور غیر منتظره رخ می دهد و طی یک دوره زمانی (از چند ساعت تا چند روز) پیشرفت می کند. به طور معمول، این تغییرات در یک چشم رخ می دهد، به ندرت در هر دو چشم.
اساس این آسیب شناسی، به طور معمول، تغییرات عروقی است، لخته های خون (مانند شریان های مسدود شده).
بیشترین درمان موثر این بیماری درمان بیماری های همزمان (دیابت، فشار خون بالا، آترواسکلروز) با امید رفتن به جریان خون است.
در حدود یک سوم موارد، چشم انداز تقریبا به طور کامل بازسازی شده است، در یک سوم - در همان سطح باقی می ماند، و در یک سوم - از بین رفتن بیشتر و از دست دادن دید چشمگیر است.
در شرایط سخت تر، باید به آن احتیاج داشته باشیم درمان لیزر برای جلوگیری از اشکال خطرناک گلوکوم. با این حال، درمان لیزر بینایی را بهبود نخواهد داد.
سکته مغزی از دست دادن دید با سکته مغزی
سکته مغزی - این یک نقص گردش خون مغز در اثر انسداد رگ است. اگر انسداد در عروق تهیه لوب های بصری مغز اتفاق می افتد، ممکن است از بین برود. وقتی یک منطقه کوچک از آسیب رخ می دهد، بخش کوچکی از زمینه بصری از بین می رود (به اصطلاح نقطه کور).
دو لوب مغز بصری - راست و چپ وجود دارد. یک تصویر بصری در سمت چپ از طرف نیمه راست شبکیه چشم هر دو، در سمت راست - از طرف چپ شکل گرفته است. بنابراین، با شکست نیمی از مغز، از دست دادن مناطق متفاوتی از زمینه بصری در هر دو چشم رخ می دهد.
درمان سکته مغزی. در سیستم عروقی تامین لوب اکسیپیتال مغز رخ می دهد، انجام و همچنین هر گونه درمان سکته مغزی، با کمک یک درمانگر و متخصص مغز و اعصاب.
کلینیک چشم پزشکی
علل از دست دادن بینایی
از دست دادن بینایی (amaurosis) می تواند یک نتیجه از جدا شدن، یا ایسکمی شبکیه و بیماری های دیگر از چشم (به عنوان مثال گلوکوم یا یووئیت)، ضایعات اعصاب بینایی، ضایعات دو طرفه قشر بینایی. بیماران مبتلا به اختلال بینایی شدید باید فوری در بیمارستان بستری شوند. در عین حال اطلاعاتی که پزشک آمبولانس قادر به جمع آوری در زمینه از دست دادن بینایی است مهم است و کمک می کند تا به سرعت تشخیص در مرحله بیمار را تشخیص دهند. در این مقاله ما در مورد ناگهانی ناگهانی دید، علل این بیماری بحث خواهیم کرد.
علل از دست دادن بینایی و نابینایی
از دست دادن ناگهانی چشم در یک چشم معمولا نتیجه آسیب به شبکیه و سایر ساختارهای چشم یا عصب بینایی است. یکی از علل شایع آن، اختلال گردش خون مداوم در شبکیه است. به طور معمول، بیماران از حجاب شکایت دارند، ناگهان قبل از چشم افتادن و گاه هیجان انگیز تنها بخشی از میدان دید. گاهی اوقات در همان زمان نقض حساسیت و ضعف گذرا در اندامهای متضاد وجود دارد. مدت زمان قسمت - از چند دقیقه تا چند ساعت.
در 90٪ از موارد، علت - شبکیه آمبولی عروق از پلاک های آترواسکلروتیک زخم در شریان کاروتید داخلی و یا قوس آئورت قلب (اغلب در ضایعات دریچه یا فیبریلاسیون دهلیزی). به ندرت، علت از دست دادن بینایی، افت فشار خون در یک بیمار با تنگی خفیف شریان داخلی کاروتید است. از دست دادن چشم ناگهانی در یک چشم پیش از سکته مغزی است و باید علت بررسی فعال بیمار باشد. احتمال ابتلا به سکته را می توان با مصرف آسپرین به طور مداوم (100 تا 300 میلی گرم در روز) یا ضد انعقادی غیر مستقیم (برای آمبولی قلبی) کاهش داد.
میگرن به عنوان یک علت از دست دادن بینایی
در افراد جوان، میگرن شبکیه ممکن است باعث کوری متناوب در یک چشم شود. سقوط بینایی در این مورد، اورا میگرن است که پیش از آغاز سردرد یا در مدت کوتاهی پس از شروع آن رخ می دهد. با این حال، حتی با یک تاریخ معمول، توصیه می شود که استفاده نکنید مطالعه ویژه پاتولوژی شریان های کاروتید و قلب. تشخیص افتراقی نیز با اورای بینایی در قالب اسکوتوم سوسو زننده مهاجر در یک جا از میگرن کلاسیک انجام شده، اما هاله بصری معمولا شامل راست و / یا چپ بصری در هر دو چشم، نه یک چشم، علاوه بر این، آن را در تاریکی و در بستن چشم قابل مشاهده است .
از دست دادن بینایی به علت نوروپاتی ایسکمیک
نوروپاتی ایسکمیک قدامی عصب بینایی ناشی از فقدان جریان خون به عروق خلفی عروقی است که عصب بینایی را فراهم می کند. این بالینی به واسطه ناخوشایند ناگهانی در یک چشم ظاهر می شود و درد در آن نیست ابرو. تشخیص از دست دادن بینایی می تواند به راحتی با بررسی فوندوس که تورم و خونریزی در ناحیه سر عصبی را نشان می دهد، تایید می شود.
اغلب اوقات در بیماران مبتلا به پرفشاری خون شریانی طولانی مدت و دیابت قندی، اغلب در بیماران مبتلا به واسکولیت یا پلی سیتمی. در 5 درصد موارد (به خصوص در بیماران مسن تر از 65 سال شایع)، نوروپاتی در ارتباط با آرتریت تمپورال و نیاز به وقت ملاقات فوری از درمان با کورتیکواسترویید برای پیشگیری از از دست دادن چشم دوم. تشخیص آرتریت موقت با شناسایی انقباض دردناک و عدم انقباض عروق قاعدگی و علائم پلمیالژی روماتیسمی تسهیل می شود.
کمتر عصب بینایی عصب بینایی خلفی عصبی بینایی مشاهده می شود. این معمولا توسط ترکیبی از کم خونی شدید و فشارخون شریانی ایجاد می شود و ممکن است منجر به یک انفارکتوس عصب در منطقه رتروبولبار شود. گاهی اوقات نوروپاتی ایسکمی خلفی در برابر پس زمینه از دست دادن خون عظیم در جریان جراحی، خونریزی گوارشی و آسیب دیده رخ می دهد. تغییرات در فوندوس وجود ندارد در بحران فشارخون، کاهش ناگهانی دید ممکن است به دلیل اسپاسم آرترول شبکیه یا ادم ایسکمیک سر عصبی بینایی باشد. کاهش غیر ضروری در فشار خون می تواند منجر به انفارکتوس از سر عصبی بینایی شود.
علل از دست دادن بینایی: نوریت نوری
نوری نوریت - یک بیماری التهابی دمیلینه - اغلب شامل بخش رتروبولبار عصب (نوریت اپتیک)، به طوری که در مطالعه اولیه آسیب شناسی فوندوس می توان یافت. در اکثر بیماران، علاوه بر کاهش شدید بینایی، درد در چشم، که از طریق حرکت آن تشدید می شود، وجود دارد. از دست دادن بینایی اغلب در سن نوجوانی پیشرفت می کند، ممکن است تکرار شود و اغلب اولین تظاهرات مولتیپل اسکلروزیس است. تجویز داخل وریدی با دوز بالا متیل پردنیزولون (1 گرم در روز به مدت 3 روز) شتاب بازیابی.
از بین رفتن دید در پس زمینه نوروپاتی سمی
کوری ناگهانی در هر دو چشم می تواند منعکس کننده نوروپاتی سمی عصب بینایی باشد. نوروپاتی سمی ممکن است به مسمومیت از متیل الکل، اتیلن گلیکول (ضد یخ) و یا مونواکسید کربن مربوط می شود. کلرامفنیکل (کلرامفنیکل)، آمیودارون، استرپتومایسین، ایزونیازید، پنی، دیگوکسین، سیپروفلوکساسین و مسمومیت با سرب، آرسنیک، یا تالیوم - بیشتر توسعه تدریجی از نوروپاتی، آتروفی عصب بینایی با مرحله رشد بدون ادم دیسک ممکن است توسط تعدادی از مواد مخدر ایجاد می شود.
از دست دادن بینایی به دلیل افزایش فشار داخل جمجمه
کوری همچنین می توانید یک نتیجه از فشار خون داخل جمجمه و دیسک نوری احتقانی (داخل جمجمه فشار خون بالا و یا مغز تومورهای خوش خیم) است. او اغلب با دوره گذرا از تاری دید در یک یا هر دو چشم قبل، ناشی از تغییر در وضعیت بدن، و برای چند ثانیه یا چند دقیقه ادامه دارد. هنگامی که بروز مداوم از دولت مورد نیاز متیل پردنیزولون (250-500 میلی گرم به صورت داخل وریدی) و چشم پزشک مشاوره فوری و جراح مغز و اعصاب.
انفارکتون مغزی به عنوان یک علت از دست دادن بینایی مغز
Ostro کوری در هر دو چشم بوجود آمده همچنین می توانید یک نتیجه از میوکارد لوب اکسیپیتال دو جانبه (کوری کورتیکال) و رخ می دهد که در نتیجه انسداد شریان بازیلر (معمولا به عنوان یک نتیجه از آمبولی) و یا افت فشار خون سیستمیک طولانی مدت. پلاک های Atherosclerotic در شریان های مهره معمولا به عنوان منبع آمبولی شناخته می شود. از دست دادن بینایی است که اغلب توسط قسمت از عدم کارآیی vertebrobasilar با پارستزی طرفه یا دو طرفه و یا ضعف عضلانی، عدم تعادل، اختلال تکلم، نیمهکوری، سرگیجه، دوبینی داشته است. در مقایسه با نابینایی دو طرفه ناشی از آسیب به اعصاب بینایی، واکنش های ذهنی در کورکورانه باقی می ماند. برخی از بیماران مبتلا به کوری قشر، آنزونگوزیا را توسعه می دهند: چنین بیمار، حضور کوری را انکار می کند، ادعا می کند که اتاق تاریک است یا او عینک خود را فراموش کرده است.
از دست دادن بینایی حاد به عنوان یک علامت هیستری
از دست رفتن دید حسی ممکن است شخصیت روانی داشته باشد و یکی از تظاهرات هیستری باشد. به طور معمول، این بیماران (عمدتا زنان جوان) ادعا می کنند که همه در اطراف آنها در تاریکی (بیماران مبتلا به کوری کورتیکال آلی، اغلب از آن دشوار است برای توصیف احساس بصری خود را پیدا کنید). تاریخ نشان می دهد اغلب دیگر علائم هیستریک (در ناحیه گلو، psevdoparezy، تشنج هیستریک، mutism، هیستریک اختلال راه رفتن). واکنش های مغزی عادی، بدون علائم ساقه. بر خلاف بقیه، اجباری بودن حضور نگرانی شدید و که می تواند به عنوان یک معیار تشخیصی خدمت می کنند، بیماران اغلب آشفته نیست، بلکه آرام، و گاهی حتی ابهام آمیزی خندان ( "بی علاقگی پرستاره").
سکته مغزی
سکته مغزی، درمان سکته مغزی، پیشگیری از سکته مغزی، سکته مغزی، سکته مغزی ایسکمیک، مرکز بین المللی جراحی مغز و اعصاب.
تعریف
سکته مغزی رخ می دهد زمانی که خون به بخشی از مغز متوقف شده و یا به طور قابل توجهی تضعیف می شود. در نتیجه، مغز اکسیژن کافی و مواد مغذی مورد نیازش را دریافت نمی کند. بعد از چند دقیقه، سلول های مغزی شروع به مردن می کنند.
سکته مغزی - یک بیماری است که نیاز به مراقبت های پزشکی اورژانس به عنوان مراقبت های پزشکی به موقع می تواند آسیب های مغزی و عوارض احتمالی به حداقل برساند.
خبر خوب این است که سکته مغزی می تواند درمان شود و مانع شود. اصلی برای جلوگیری از سکته مغزی، کنترل شدید عوامل اصلی خطر سکته مغزی است. اینها عبارتند از: بالا فشار خون، سیگار کشیدن و کلسترول بالا.
علائم سکته مغزی
اگر مشکوک هستید که شما یا کسی که در نزدیکی شما باشد، ممکن است سکته مغزی باشد، علائم ذکر شده در زیر ذکر کنید. همچنین زمانیکه این علائم شروع می شود، به یاد داشته باشید، زیرا ممکن است مدت زمان آنها برای انتخاب درمان مهم باشد.
علائم اصلی:
- ضعف راه رفتن
- اختلال گفتار و درک کلمات.
- فلج یا بیحسی در یک طرف چهره یا بدن. ممکن است احساس بی حالی، ضعف یا فلج ناگهانی را در یک طرف بدن احساس کنید. سعی کنید هر دو دست خود را بالای سرتان بکشید. اگر یک دست شروع به سقوط کند، ممکن است سکته مغزی داشته باشید. به طور مشابه، در یک طرف، هنگام تلاش برای لبخند، دهان شما ممکن است سقوط کند.
- اختلال بینایی در یک یا هر دو طرف.
- سردرد سردرد ناگهانی شدید از "آبی" که ممکن است با استفراغ، سرگیجه یا آگاهی ناشی از آن همراه باشد.
وقتی فورا باید دکتر را ببینم؟
اگر متوجه شدید هر یک از علائم بالا، حتی اگر آنها تغییر یا ناپدید شوند، بلافاصله با آمبولانس تماس بگیرید. در صورت سکته مغزی، هر دقیقه شمارش می شود. صبر کن، حتی اگر علائم سکته مغزی شروع به ناپدید شدن کنند. بعد از درمان سکته مغزی شروع می شود، احتمال آسیب مغزی و معلولیت بیشتر است. برای به حداکثر رساندن اثربخشی درمان سکته مغزی، بیمار باید به مدت 60 دقیقه از زمان شروع علائم به بیمارستان منتقل شود.
چه اتفاقی می تواند منتظر آمبولانس باشد؟
علل سکته مغزی
سکته مغزی باعث تخریب جریان خون در مغز و آسیب رساندن به بافت مغزی می شود. دو نوع سکته مغزی وجود دارد. شایع ترین نوع سکته مغزی ایسکمیک، نتیجه انسداد جریان خون از طریق شریان است. نوع دیگری - سکته مغزی - خونریزی ناشی از خونریزی از رگ مغز است. یک حمله ایسکمیک گذرا (TIA) - گاهی اوقات به عنوان یک میکرو سکته مغزی - ناشی از اختلال موقت جریان خون در مغز است.
سکته مغزی ایسکمیک
تقریبا 90 درصد سکته مغزی، سکته ایسکمیک است. آنها زمانی اتفاق می افتند که شریان مغز شما تنگ شده یا مسدود شده و موجب کاهش شدید جریان خون در مغز (ایسکمی) می شود. کمبود جریان خون سلولهای مغز را از اکسیژن و مواد مغذی محروم می کند؛ سلول ها می توانند در عرض چند دقیقه از بین بروند. شايعترين نوع سکته مغزی ايسکميک عبارتند از:
- سکته مغزی ترومبوتیک این نوع سکته مغزی رخ می دهد زمانی که یک لخته خون (ترومبوز) در یکی از شریان هایی که خون را به مغز می رسانند تشکیل می شود. لخته شدن معمولا در مناطقی که تحت تأثیر آترواسکلروز قرار دارند تشکیل می شود - یک بیماری که در آن شریان ها با رسوبات چربی (پلاک ها) مسدود شده اند. این پروسه می تواند در یکی از دو شریان کاروتید از عبور از گردن رخ می دهد و حمل خون به مغز، و همچنین در دیگر شریان های مغز و یا گردن.
- سکته مغزی یک سکته مغزی حاد زمانی اتفاق می افتد که لخته شدن خون در رگ های خونی خارج از مغز - معمولا در قلب شما - و با جریان خون وارد رگ های باریک مغز می شود. این نوع لخته خون، آمبولی است. علت آن ضربان قلب نامنظم است (فیبریلاسیون دهلیزی). این اختلال ریتم قلب می تواند منجر به تشکیل لخته های خون در اتاق قلب، از جایی که آنها به قسمت های دیگر بدن منتقل می شود.
سکته هموراژیک
خونریزی اصطلاح پزشکی برای خونریزی است. یک سکته مغزی خونریزی رخ می دهد زمانی که یک رگ خون در مغز جریان می یابد یا شکسته می شود. خونریزی در مغز ممکن است به علت تعدادی از عوامل موثر بر عروق خونی، از جمله فشار خون بالا کنترل نشده (فشار خون بالا) و نقاط ضعف در دیواره عروق (آنوریسم) رخ دهد. یک شکاف علت خونریزی کمتر شایع مالفورماسیون شریانی و وریدی (AVM)، که یک سیم پیچ از رگ های خونی نازک (لستک) است، یک بیماری مادرزادی است. دو نوع سکته مغزی هموراژیک وجود دارد:
- خونریزی داخل مغزی، با این نوع سکته مغزی باعث خروج خون از رگ خون مغز به بافت اطراف آن با آسیب سلول می شود. سلول های مغزی به علت اختلالات گردش خون آسیب دیده اند. فشار خون بالا علت شایع این نوع سکته مغزی است. با پرفشاری خون طولانی مدت، فشار خون بالا می تواند باعث ایجاد ترک و تخریب عروق کوچک داخل مغز شود و منجر به خونریزی شود.
- خونریزی زیرراخنوودی، با این نوع سکته مغزی باعث خونریزی در شریان ها در نزدیکی سطح مغز می شود و خونریزی در فضای بین سطح مغز و جمجمه رخ می دهد. خونریزی اغلب با سردرد ناگهانی و شدید همراه است. این نوع سکته مغزی معمولا با پارگی آنوریسم همراه است که می تواند مادرزادی باشد یا با سن رشد پیدا کند. پس از خونریزی، رگ های خونی مغزی به طور تصادفی می توانند گسترش یا قراردادن (اسپاسم) ایجاد کنند، باعث آسیب رساندن به سلول های مغزی می شود و جریان خون را به قسمت های مغز محدود می کند.
حمله ایسکمیک گذرا (TIA)
یک حمله ایسکمیک گذرا (TIA) - گاهی اوقات به عنوان یک میکروستروک نامیده می شود - یک دوره کوتاه مدت از شروع علائم شبیه به آنهایی است که در طی سکته مغزی رخ می دهد. علت حمله ایسکمیک گذرا به طور موقت کاهش جریان خون به بخشی از مغز است. در بیشتر موارد، TIA کمتر از پنج دقیقه طول می کشد.
همانطور که با سکته مغزی ایسکمیک همراه با TIA، یک لخته خون باعث تخریب جریان خون به بخشی از مغز می شود. اما بر خلاف یک سکته مغزی، که با فقدان طولانی مدت خون و اغلب آسیب ناپذیر به بافتها مشخص می شود، TIA آسیب قابل توجهی را ایجاد نمی کند، زیرا انسداد عروق موقت است.
برای کمک به اورژانس تماس بگیرید حتی اگر نشانه های بیماری شروع به ناپدید شدن کنند. اگر شما یک قسمت TIA داشته باشید، این بدان معنی است که عروق منجر به مغز به طور جزئی مسدود شده یا محدود می شوند و شما احتمال ابتلا به سکته مغزی را با صدمات قابل توجهی دارید. تشخیص سکته مغزی و TIA دشوار است، تنها با وجود علائم بیماری هدایت می شود. برخی از علائم حتی با وجود یک سکته مغزی با آسیب مغزی، از بین می روند.
عوامل خطر
بسیاری از عوامل می توانند خطر سکته را افزایش دهند. بعضی از این عوامل همچنین خطر ابتلا به بیماری های قلبی را افزایش می دهند. عوامل خطر سکته مغزی عبارتند از:
- داشتن یک سابقه شخصی یا خانوادگی سکته مغزی، حمله قلبی یا TIA.
- سن 55 سال و بالاتر
- فشار خون بالا. خطر ابتلا به سکته مغزی افزایش می یابد فشار خون بالاتر از 115/75 mmHg
- کلسترول بالا - سطح کلسترول بالا بیش از 5.2 mmol / l است.
- سيگار كشيدن سيگار يا سيگار كشيدن.
- دیابت
- اضافه وزن (شاخص توده بدنی 25 تا 29) یا چاقی (شاخص توده بدن از 30 و بالاتر).
- کمبود فعالیت بدنی
- بیماری های قلبی عروقی، از جمله نارسایی قلبی، بیماری قلبی، عفونت قلب یا ریتم های غیر طبیعی قلب.
- استفاده از قرصهای ضد بارداری یا هورمون درمانی، از جمله استروژن.
- مصرف الکل
- استفاده از مواد مخدر
با توجه به این واقعیت است که خطر سکته مغزی به سن از بین می رود و زنان به طور معمول بیشتر از مردان زندگی می کنند، زنان بیشتر از بیمار شدن و از بین رفتن می میرند.
عوارض جانبی
یک سکته می تواند معلولیت موقت یا دائمی ایجاد کند، بسته به زمانیکه مغز از فقدان جریان خون رنج می برد و میزان مغز رنج می برد. عوارض ممکن است عبارتند از:
- فلج یا از دست دادن حرکت عضلانی. گاهی اوقات فقدان جریان خون به مغز می تواند موجب فلج یک طرف بدن یا از دست دادن کنترل بر عضلات خاص، به عنوان مثال، در یک طرف چهره فرد باشد. فیزیوتراپی می تواند منجر به بهبود حرکات عضلانی یا کاهش فلج شود.
- اختلال گفتار یا بلع سکته می تواند منجر به اختلال در کنترل عضلات در گلو و دهان شود، که باعث می شود گفتار، بلع و فرایند کل مواد غذایی دشوارتر شود. برای یک فرد، وجود آفتی می تواند یک وضعیت جدی باشد که در آن دشواری بیان افکار از طریق زبان است. کلاس ها با گفتار درمانگر و روان درمانگر می تواند این وضعیت را بهبود بخشد.
- از دست دادن حافظه و یا مشکلات با درک. به عنوان مثال، افراد مبتلا به سکته مغزی اختلالات حافظه خاصی دارند. دیگران ممکن است دچار مشکالت تصمیم گیری، استدلال و درک مفاهیم باشند. بهبود با درمان توانبخشی همراه است.
- درد برخی از افراد مبتلا به سکته مغزی ممکن است از درد، بی حسی یا سایر احساسات عجیب و غریب در قسمت هایی از بدن که تحت تاثیر سکته مغزی هستند شکایت کنند. به عنوان مثال، اگر سکته مغزی باعث از دست دادن احساس در دست چپ شما شود، ممکن است احساس سوزن شدن در آن دست احساس کنید. شما همچنین ممکن است به تغییرات دما حساس شوید. این یک درد سکته مرکزی یا مرکزی است سندرم درد. معمولا عوارض در عرض چند هفته پس از سکته مغزی ایجاد می شود و در نهایت می تواند منتقل شود. گاهی اوقات نیاز به درمان دارد
- تغییر رفتار و کمک به خود. افرادی که دچار سکته مغزی شده اند ممکن است بیشتر از بین بروند و کمتر فعالانه فعالیت کنند. آنها ممکن است توانایی مراقبت از خود را از دست بدهند و اغلب به مراقبت و مراقبت روزانه نیاز دارند.
همانند هر آسیب مغزی آسیب دیده، موفقیت درمان این عوارض از فرد به فرد متفاوت است.
بررسی و تشخیص
برای تعیین مناسب ترین روش درمان، تیم آمبولانس باید مشخص کند که چه نوع سکته مغزی بیمار و چه بخش هایی از مغز رنج می برد. سایر علل احتمالی علائم، مانند تومور مغزی یا واکنشهای دارویی، باید حذف شوند. دکتر ممکن است از امتحانات زیر استفاده کند:
- معاینه فیزیکی دکتر از شما و یا یک عضو خانواده در مورد علائم بیماری، زمان وقوع آن، داروهایی که مصرف می کنید، آسیب های سر، سابقه شخصی و خانوادگی بیماری خود، از شما و یا یک عضو خانواده می پرسند. او فشار خون را کنترل می کند، به قلب و صداهای (سر و صدا) بیش از شریان های کاروتید گوش می دهد، که ممکن است نشان دهنده آترواسکلروز باشد. پزشک همچنین ممکن است از چشم پزشکی برای بررسی نشانه های کریستال های کلسترول کوچک یا لخته های خون در رگ های خونی پشت چشم استفاده کند.
- آزمایش خون آزمایش خون اطلاعات مهم در مورد چگونگی لخته شدن خون شما را فراهم می کند، میزان قند خون، چه عارضه ای دارد، چه مقدار از شاخص های شیمیایی اولیه خون، که برای انتخاب روش درمان سکته مغزی مهم است.
- توموگرافی کامپیوتری (CT). تصویر مغز، که در تعیین وجود یک سکته و نوع آن نقش کلیدی ایفا می کند. توموگرافی کامپیوتری با استفاده از آنژیوگرافی یک مطالعه تخصصی است که در آن یک رنگ به داخل ورید تزریق می شود و اشعه ایکس یک تصویر 3 بعدی از رگ های خونی در گردن و مغز ایجاد می کند. پزشکان از این مطالعه برای آنوریسم و ناهنجاریهای عروق کرونری استفاده می کنند تا درجه بندگی شریان ها را ارزیابی کنند. سی تی اسکن بدون آنژیوگرافی میتواند تصویری از مغز را نشان دهد و خونریزی را نشان دهد، اما اطلاعات کمتر درباره عروق خونی را فراهم می کند.
- تصویربرداری رزونانس مغناطیسی (MRI). با این نوع آزمایش، یک میدان مغناطیسی قوی و امواج رادیویی یک تصویر 3 بعدی مغز را ایجاد می کند. MRI می تواند موجب آسیب به بافت مغزی در سکته مغزی ایسکمیک شود. آنژیوگرافی رزونانس مغناطیسی (MRA) از میدان های مغناطیسی، امواج رادیویی و یک رنگ استفاده می کند که برای ارزیابی شریان های گردن و مغز به داخل ورید تزریق می شود.
- بررسی سونوگرافی شريانهای کاروتيد. این روش ممکن است باریک شدن شریان ها یا وجود لخته های خون در شريان کاروتيد نشان دهد.
- آرتروگرافی
- اکوکاردیوگرافی تکنولوژی سونوگرافی یک تصویر از قلب را ایجاد می کند و اجازه می دهد تا دکتر به تشخیص لخته های خون در حفره های قلب.
درمان سکته مغزی
درمان اضطراری سکته مغزی بستگی به نوع آن دارد - سکته ایسکمیک یا هموراژیک.
سکته مغزی ایسکمیک
برای درمان سکته مغزی ایسکمیک، پزشکان باید سریعا خون را به مغز بازگردانند.
درمان با دارو درمان با استفاده از ترشحات خون باید در عرض 4.5 ساعت شروع شود - و هرچه زودتر بهتر شود. این باعث بهبود شانس بقا و کاهش عوارض سکته مغزی می شود. برای این استفاده:
- آسپرین آسپرین بیشترین اثربخشی دارو برای درمان فوری سکته مغزی ایسکمیک است که احتمال سکته مغزی را کاهش می دهد. دوز دارو ممکن است متفاوت باشد.
همچنین می توان از سایر رقیق کننده های خون مانند وارفارین، هپارین و کلوپیدوگرل استفاده کرد، اما نه برای درمان اضطراری.
- معرفی پلاسمینوژن بافتی (TAP). در برخی از بیماران با سکته مغزی ایسکمیک، تزریق اولیه (در عرض 4.5 ساعت از شروع بیماری) بافت پلاسمینوژن فعال (TAP) که منجر به انحلال لخته خون و بازگرداندن جریان خون در شرای مسدود شده می شود، موثر خواهد بود. معرفی این دارو در سکته مغزی هموراژیک ممنوع است.
در درمان سکته های ایسکمیک اغلب نیاز به رویه هایی دارند که باید انجام شود در اسرع وقت. این موارد زیر هستند:
- استفاده از پلاسمینوژن بافت بافت (TAP) با تحویل مستقیم به مغز. پزشکان می توانند از کاتتر برای تزریق این دارو به مغز استفاده کنند.
- حذف لکه های مکانیکی. پزشکان با استفاده از یک کاتتر برای مانور در مغز با حذف مکانیکی لخته خون استفاده می کنند.
روشهای دیگر برای کاهش خطر سکته مغزی مجدد یا TIA، پزشک ممکن است روش هایی را برای باز کردن شریان های پلاک محدود ایجاد کند. این ممکن است شامل موارد زیر باشد:
- انتروتوکتومی از شریان های کاروتید. در این روش، جراح پلاک ها را حذف می کند که رگ های کاروتید را در گردن متوقف می کنند. شریان مسدود شده باز است، پلاک ها حذف می شوند. این روش می تواند خطر سکته مغزی ایسکمیک را کاهش دهد. با این وجود، انتروتورکتومی خود کاروتید همچنین می تواند یک سکته یا یک حمله قلبی ایجاد کند که موجب تشکیل لخته خون می شود. برای کاهش خطر سکته مغزی، فیلترهای ویژه در نقاط استراتژیک جریان خون استفاده می شود.
- آنژیوپلاستی و استنت گذاری. آنژیوپلاستی یکی دیگر از روش های انقباض شریان ها است که منجر به مغز، معمولا شریان های کاروتید می شوند. در این روش، یک کاتتر بالون مورد استفاده قرار می گیرد، که در صورت انجماد، پلاک را برای قرارداد و گسترش سرخرگ ها به وجود می آورد. استنت گذاری با قرار دادن لوله های مخصوص فلز (استنت) در مناطق تنگ شریان ها، که در شریان باقی می مانند، جلوگیری از تنگ شدن آن، بیشتر استفاده می شود. نصب یک استنت در مغز مغز (استنت گذاری داخل جمجمه) شبیه به شریانهای کاروتید است.
سکته هموراژیک
در صورت درمان اضطراب سکته مغزی، تمرکز بر کنترل خونریزی و کاهش فشار در مغز است.
اقدامات اضطراری اگر داروهای وارفارین یا ضد ترومبوسی را برای جلوگیری از تشکیل لخته ها مانند کلوپیدوگرل (Plavix) مصرف می کنید، می توانید از طریق تزریق خون یا تجویز دارو برای مقابله با اثرات وارفارین یا کلوپیدوگرل استفاده کنید. فشار خون پایین ممکن است برای داروها وجود داشته باشد. استفاده از آسپیرین و فعال کننده پلاسمینوژن بافت ممنوع است، زیرا ممکن است خونریزی را بدتر کند.
درمان خونریزی معمولا شامل رختخواب رختخواب است. اگر ناحیه خونریزی زیاد باشد، لازم است جراحی برای برداشتن خون و کاهش فشار بر مغز باشد.
بازسازی جراحی عروق خونی جراحی می تواند برای رفع برخی اختلالات رگهای خون مرتبط با سکته مغزی باشد. پزشک ممکن است یکی از این روش ها را پس از سکته مغزی یا در معرض خطر پارگی خود به خود از آنوریسم یا ناهنجاری وریدی (AVM) توصیه کند:
- قطع عصب بینایی. گیره های کوچک در پایه ی آنوریسم قرار می گیرند و آن را از جریان خون در شریان جدا می کنند. این می تواند آنوریسم را از پارگی و یا جلوگیری از خونریزی دوباره از آنوریسم محافظت کند. کلیپ همیشه در جای خود قرار دارد.
- آمبولیزاسیون آنوریسم این روش یک جایگزین برای قطع آنوریسم است. جراحان از یک کاتتر برای مانور داخل آنوریسم استفاده می کنند.
- جراحی حذف AVM حذف جراحی AVM های کوچک در قسمت های قابل دسترس مغز می تواند خطر شکستگی را کاهش دهد و خطر کلی سکته مغزی را کاهش دهد. این به AVM بیش از حد بزرگ و در داخل مغز اعمال نمی شود.
بازیابی و توانبخشی
پس از اولین گام، درمان سکته مغزی بر روی کمک به بیمار برای بازگرداندن قدرت، عملکردها و بازگشت به زندگی مستقل متمرکز شده است. اثر بستگی به سطح مغز آسیب دیده و اندازه آسیب دارد. آسیب به سمت راست مغز می تواند حرکت و احساس در سمت چپ بدن را تحت تاثیر قرار دهد. آسیب به نیمه چپ مغز می تواند حرکت در سمت راست را تحت تاثیر قرار دهد، می تواند باعث اختلالات گفتاری شود. علاوه بر این، بیماران سکته مغزی ممکن است دچار تنفس، بلع، تعادل و شنیدن باشند. از دست دادن بینایی، ضعف عملکرد روده و مثانه.
افراد مبتلا به سکته نیاز به درمان با استفاده از برنامه های توانبخشی دارند. با توجه به سن، سلامت عمومی و درجه ناتوانی، دکتر به شما در انتخاب یک برنامه کمک خواهد کرد. شیوه زندگی، منافع و اولویت ها، حضور دیگر اعضای خانواده نیز مورد توجه قرار گرفته است.
برنامه توانبخشی می تواند قبل از ترخیص از بیمارستان شروع شود. این می تواند در بخش های توانبخشی تخصصی، مراکز بهداشتی و درمانی در خانه ادامه یابد. درجه بهبودی پس از سکته مغزی افراد مختلف متفاوت است
هشدار سکته مغزی
اهمیت اصلی برای جلوگیری از سکته مغزی، شناسایی عوامل خطر، اجرای توصیه های پزشک و پیوستن به شیوه زندگی سالم است. اگر دچار سکته مغزی یا TIA هستید، این اقدامات همچنین برای جلوگیری از تکرار به شما کمک خواهد کرد. شیوه زندگی سالم شامل:
- کنترل فشار خون بالا (فشار خون بالا). اگر سکته مغزی دارید، فشار خون پایین باعث جلوگیری از حملات ایسکمی مکرر و یا سکته مغزی می شود. مدیریت فشار، حفظ وزن طبیعی، محدود کردن نمک و مصرف الکل فشار خون را تحت کنترل نگه می دارد. اضافه کردن پتاسیم بیشتر به رژیم غذایی شما همچنین می تواند کمک کند. علاوه بر توصیه های تغییر شیوه زندگی، پزشک ممکن است داروهایی برای درمان فشار خون بالا مانند دیورتیک ها، آنتاگونیست های کلسیم، مهارکننده های آنژیوتانسین تبدیل آنزیم (ACE) و مسدود کننده های گیرنده آنژیوتانسین تجویز نماید.
- کاهش کلسترول و چربی اشباع در رژیم غذایی خود. تنظیم میزان رژیم غذایی و استفاده از استاتین برای کاهش کلسترول ضروری است.
- سقط جنین سیگار کشیدن باعث افزایش خطر ابتلا به سکته مغزی برای افراد سیگاری و غیر سیگاری می شود که مستعد ابتلا به سیگار کشیدن هستند. ترک سیگار، چند سال پس از ترک، خطر را کاهش می دهد.
- کنترل دیابت شما می توانید دیابت را با رژیم غذایی، ورزش، کنترل وزن و درمان کنترل کنید.
- حمایت از وزن سالم اضافه وزن از دیگر عوامل خطر سکته مغزی مانند فشار خون بالا، بیماری های قلبی عروقی و دیابت کمک می کند. کاهش وزن می تواند فشار خون پایین و کلسترول پایین را کاهش دهد.
- رژیم غذایی غنی از میوه ها و سبزیجات. رژیم حاوی پنج یا بیشتر از سبزیجات میوه یا سبزیجات می تواند خطر سکته را کاهش دهد.
- فعالیت فیزیکی ورزش هوازی خطر سکته مغزی را از راه های مختلف کاهش می دهد. ورزش می تواند فشار خون را پایین آورد، سطح لیپوپروتئین با چگالی بالا (کلسترول خوب) را افزایش دهد و همچنین سلامت کلی عروق خونی و قلب را بهبود بخشد. همچنین به کاهش وزن، کنترل دیابت و کاهش استرس کمک می کند. 30 دقیقه فعالیت - پیاده روی، دویدن، شنا کردن یا دوچرخه سواری - نتیجه خوبی می دهد.
درمان پیشگیرانه
پزشک همچنین ممکن است ادعا کند آگناکسی، دارویی است که دوز کم آسپیرین و دیپیریدامول را برای کاهش لخته شدن خون در نظر می گیرد. شاید انتصاب کلوپیدوگرل (پلویکس) یا تیکلوپیدین (تیکلید) باشد.
هر کسی که دچار فقدان موقت است، باید با یک متخصص اپتومتری تماس بگیرد. در مقاله ما، بیشتر مشکلات احتمالی را با فقدان موقت از بین می بریم، زمانی که یک شخص متمایز قطعات را متوقف کند، و چشم انداز در یک یا هر دو چشم ناپدید می شود. در چنین شرایطی ممکن است ناگهان از بین بردن زمینه های زمینه بصری رخ دهد یا ممکن است ظاهر شود که اختلال در جلوی چشم وجود دارد که مانع دیدگی می شود.
از بین رفتن بینایی موقت
همانطور که تمرین نشان می دهد، از دست دادن موقت اغلب در یک چشم رخ می دهد و باعث درد نمی شود. بیماران این وضعیت را توصیف می کنند به عنوان سایه ای که به طور ناگهانی در برابر چشم آنها ظاهر می شود. این وضعیت می تواند چندین دقیقه طول بکشد اما پس از آن بینایی باز می گردد. گاهی اوقات بینایی ممکن است به طور مداوم ناپدید شود، و پس از آن که چشم اول شروع به دیدن می کند، مشکلات با دوم همراه است.
از دست دادن موقت چگونه شکل می گیرد؟
از دست دادن بینایی موقت معمولی است برای بیماران سالمند که از بیماری های مختلف عروقی و آترواسکلروز رنج می برند. در این مورد، لخته های کوچک کوچک شروع به شکستن از دیواره های شریان ها و ورود به عروق چشم، در نتیجه مسدود کردن خون به شبکیه. چشم انداز شروع می شود تنها پس از لخته شدن خون از بین می رود. Embolism یا ترومبوز اغلب در شریان های عروق کرونر یا کاروتید رخ می دهد. خود ترومبوز ممکن است از کلسیم یا کلسترول تشکیل شده باشد. مشکلات موقت چشم مربوط به حملات ایسکمیک ترانزیستور است که می تواند منجر به سکته مغزی و حملات قلبی شود. پزشکان در این مورد توصیه می کنند مطالعه ای درباره عروق خونی انجام دهند و در شناسایی مشکلات ضد انعقادی برای از بین بردن مشکلات بینایی تجویز کنند. اما در اثر ظهور بیماری های دیگر، از دست دادن موقت ممکن است رخ دهد:
- افزایش فشار داخل جمجمه در این حالت، زمانی که فرد از حالت نشسته به موقعیت ایستاده حرکت می کند، از دست دادن موقت توانایی دیدن می تواند رخ دهد.
- انسداد شریان های مهره ای که در تامین خون به لوب های مغزی مغز شرکت می کنند.
- اسپاسم شريان مدار که خون را به شبکيه منتقل مي کند. به ندرت، وقتی اسپاسم ظاهر می شود، ممکن است بینایی در یک طرف از بین رفته باشد.
این مشکلات تنها نیستند، اما اغلب آنها منجر به از دست رفتن موقتی بینایی می شوند.
به این ترتیب، اگر شما به طور موقت از بینش رنج می برید، این تنها به اندازه کافی برای فهمیدن این است که مشکلات جدی در بدن وجود دارد. برای از بین بردن آنها، مطمئن شوید که با یک دکتر با تجربه مشورت کنید و از طریق یک معاینه تخصصی تخصصی بروید.
