دیستروفی شبکیه دیستروفی از شبکیه چشم - چگونه برای بهبود بینایی با دستگاه عینک Sidorenko.

توانایی دیدن جهان اطراف - این هدیه ای عالی از طبیعت است که تمام نیروها باید تلاش کنند تا آن را ذخیره کنند.
اما، متاسفانه، تعدادی از بیماری هایی وجود دارد که می تواند بر روی بینایی تاثیر بگذارد، حتی کورکورانه.
رتینوپاتی یک ضایعه جدی عروق چشم است که پس از آن سبب از دست دادن خون در شبکیه می شود.
پس از آن، دیستروفی رخ می دهد، و عصب بینایی تحریک آتروفی، چنین ضایعه می تواند به یک آسیب جدی تر، مانند کوری، منجر شود.
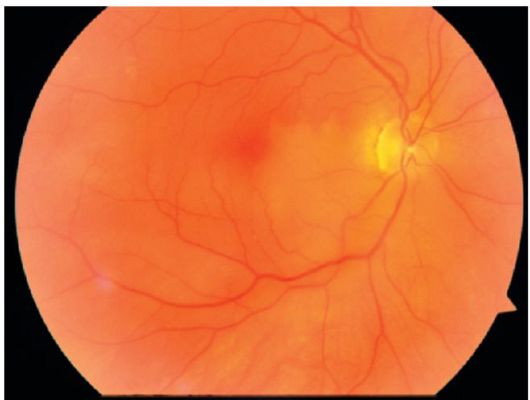
یکی از شایع ترین علل از دست دادن یا آسیب دیدگی در افراد مسن، دیستروفی ماکولا شبکیه است.
نام دیگر این بیماری است دژنراسیون ماکولا, AMD (دژنراسیون مولکولی مرتبط با سن)، سالخورده (یا سالخورده) دیستروفی ماکولا.
در نتیجه بیماری، دید مرکزی ضعیف است و خسارت شبکیه ای رخ می دهد. در این مورد، میزان از دست دادن بینایی ممکن است متفاوت باشد.
در موارد شدید، مردم می توانند چشم انداز مرکزی خود را کاملا از بین ببرند و به این ترتیب، قادر نخواهند بود که مستقیم ببینند. در موارد دیگر، دید ممکن است کمی کاهش یابد. در هر صورت، دید به طور کامل از بین نمی رود، زیرا دید محیطی از بین نمی رود.
یووییت یک گروه کامل از بیماری های چشم است که همراه با التهاب در کوروئید نامیده می شود (نام دیگری دستگاه اوائل) است.
غشاء عروقی و یا عروق توسط سه جزء نشان داده شده است: عنبیه (در آریزمینی لاتین)، بدن سلیاری یا بدن سلیاری (در corpus ciliare لاتین) و choroid choroid مناسب (در chorioidea لاتین).
بسته به محل التهاب، اشکال زیر از یوائیت مشخص می شود: سیکلیت، ویتیت، ایریدوسیکلیت، کوریوریتینیت، کوروئید و غیره خطر اصلی این گروه از بیماری ها است عواقب احتمالی در قالب کوری یا کم بینایی.
آنژیوپاتی شبکیه تغییر در رگ های خونی و مویرگ ها است که ناشی از اختلال تنظیم عصبی تن عروق، مشکل خروج و جریان خون در لومن عروق است.
این وضعیت پاتولوژیک نتیجه بیماری هایی است که عروق خونی در همه قسمت های بدن و همچنین رگ های خونی شبکیه ای که چشم پزشکان با بررسی مستقیم فوندوس (چشم فیزیولوژی) می بینند، دیده می شود.
به همین دلیل است که اصطلاح "آنژیوپاتی" در توصیف تغییرات پاتولوژیک در عروق فوندوس استفاده می شود.
این بیماری می تواند با ایجاد نقایص در عملکرد چشم ها و همچنین تغذیه آنها همراه باشد - این امر منجر به ظهور یا پیشرفت بیشتر دیستروفی شبکیه، نزدیک بینی می شود، باعث ایجاد علائم مانند تاری دید یا رعد و برق در چشم می شود.
چشم انسان دارای یک ساختار بسیار پیچیده است، محل اصلی که دقیقا توسط شبکیه اشغال شده است، که به چشم امکان پذیر است. تابع آن تعامل است سیستم نوری و بخش های بصری، مکان مغز است. این امر با دریافت، پردازش و انتقال اطلاعات بصری حاصل می شود. با توسعه دیستروفی شبکیه (این بیماری در اکثر موارد در سالمندان تشخیص داده شده است) نقض سیستم عروقی چشم است. همانطور که بیماری در بیماران پیشرفت می کند، شبکیه در سطح میکرو سلولی آسیب دیده است، که باعث می شود فورترسپتورها، عملکرد آنها را برای سازماندهی فرایندهای درک عمیق. محدوده رنگو همچنین در ارائه دید دور برد.
دیستروفی شبکیه چیست؟
دیستروفی شبکیه بیماری همراه با مرگ بافت چشم است. بیماران مبتلا به مرحله پیشرفته این بیماری شروع به سرعت چشم خود را از دست می دهند، در حالی که آنها دژنرسانس پیشرفته بافت های شبکیه را تجربه می کنند.
پزشکی مدرن تقسیم دیستروفی شبکیه به به دست آورد و مادرزادی (ارثی).
طبقه بندی این بیماری توسط محلی سازی پاتوژنز نیز وجود دارد:
دیستروفی محیطی. این در زمینه آسیب اندام های بینایی توسعه می یابد. خدمت به عنوان یک فشار برای ظاهر دیستروفی محیطی می تواند تقریبا موروثی یا به دست آمده نزدیک بینی، و همچنین نزدیک بینی.
دیستروفی مرکزی. این در ناحیه ماقول چشم مشاهده می شود، ممکن است در برابر پس زمینه تغییرات مرتبط با سن در بدن انسان رخ دهد. دیستروفی شبکیه مرکزی به مرطوب و خشک تقسیم می شود.
افراد مسن با ضعف وراثتی، زندگی در مناطق نامطلوب محیط زیست و منجر به شیوه زندگی ناسالم در میان کسانی هستند که در معرض خطر دیستروفی شبکیه هستند.
جراحی چشم دچار شده است
نقض فرایندهای متابولیک بدن انسان که منجر به آن می شود.
پیامدهای دیستروفی شبکیه
اگر بیمار مبتلا به دیستروفی شبکیه مراقبت های پزشکی و پزشکی خود را دریافت نکند، ممکن است با عواقب جدی مواجه شود. بدترین گزینه برای او، از بین رفتن کامل بینایی است که حتی جراحی هم نمی تواند دوباره انجام شود.
خطایی در متن پیدا کردید؟ آن را انتخاب کنید و چند کلمه دیگر، Ctrl + Enter را فشار دهید
درمان دیستروفی شبکیه
قبل از تجویز درمان به بیمارانی که برای دیستروفی شبکیه مشکوک هستند، چشم پزشک یک تشخیص جامع را انجام می دهد که شامل موارد زیر است:
Perimetry؛
آزمایشات آزمایشگاهی؛
معاینه سونوگرافی چشم
سنجش
معاینه ابزار فوندوس؛
آنژیوگرافی فلورسنت عروق چشم؛
مطالعه الکتروفیزیولوژیک (هدف اصلی این روش تعیین وضعیت کاری سلول های عصبی شبکیه و همچنین عصب بینایی است).
در درمان دیستروفی شبکیه، متخصصان باریک مشخصات شامل تکنیک های مختلف هستند. در حال حاضر، موثرترین روش برخورد با دیستروفی شبکیه جراحی لیزری است. این به خاطر این واقعیت است که این نوع عمل جراحی حداقل دردناک و بدون خونریزی محسوب می شود، زیرا جراح نیاز به باز کردن چشم را از بین می برد. در روند انجام عمل جراحی با پرتو لیزر به علت اثر غیر تماس در منطقه ضایعه شبکیه، احتمال عفونت بیمار کاملا حذف می شود.
درمان دارویی دیستروفی شبکیه شامل استفاده از داروهای خاص توسط بیماران می شود.
در بیشتر موارد، بیماران داروهای زیر تجویز می شوند:

آنژیوپروتئیست ها و وازودیلاتورها. این گروه از داروها اقدام به تقویت و تحریک رگ های خونی می کند. این شامل موارد زیر است: Complamin، No-spa، Ascorutin، Papaverin، و غیره. پزشک حاضر به طور جداگانه دوز و فرم دارو را برای هر بیمار انتخاب می کند، با توجه به درجه بیماری و رفاه عمومی.
عوامل ضد پلاکت عمل این داروها جلوگیری از تشکیل لخته های خون در عروق است. اغلب بیماران کلوپیدوگرل، تیکلوودپیین یا استیل اسلسیلیک اسید را تجویز می کنند.
مجتمع های ویتامین، و همچنین به طور جداگانه ویتامین B گروه؛
Lucentis - دارویی است که مانع از گسترش پاتولوژیک رگ های خونی می شود.
مواد مخدر که می تواند به طور موثر کاهش می یابد.
داروهایی که به ساختار چشم معرفی می شوند، به عنوان آنها قادر به بهبود میکرو سیگار (به عنوان مثال، Pentoxifylline)؛
مواد مخدر که از مواد بیولوژیکی گرفته شده از گاو گرفته شده است. این گروه از داروها "پلیپپتید" (به عنوان مثال، رتینولامین) نامیده می شود؛
قطره چشم، مانند Oftan-Katahrom، Taufon، Emoksipin، و غیره. این گروه از داروها به بهبود فرآیندهای متابولیک و همچنین بازسازی سریع بافت چشم کمک می کند.
هنگام تجویز دارو، پزشک در حال حاضر به طور مستقل رژیم برای مصرف داروها را ایجاد می کند. معمولا بیماران با چنین تشخیص پیچیده باید چندین بار در سال درمان را تکرار کنند. به طور موازی با درمان پزشکی دیستروفی شبکیه، متخصصان از روش های مختلف فیزیوتراپی استفاده می کنند.
یک اثر درمان دارویی با روش های زیر به دست می آید:
عکسسازی یا تحریک الکتریکی شبکیه؛
الکتروفورز (در این روش، but-shpa، هپارین یا اسید نیکوتینیک استفاده می شود)
با استفاده از اشعه لیزر کم انرژی برای تحریک شبکیه؛
اشعه لیزر خون (داخل وریدی)؛
درمان مغناطیسی و غیره
در موارد پیشرفته، متخصصان جراحی دیستروفی شبکیه را انجام می دهند.
بیماران به صورت جداگانه نوع جراحی را انتخاب کردند:
انعقاد لیزر شبکیه. پس از چنین عمل جراحی، بیماران نیاز به مصرف داروهای خاصی دارند که متعلق به گروه مهارکننده های آنژیوژنز هستند. با تشکر از حمایت پزشکی، بیماران عروق غیرطبیعی را رشد نخواهند داد و پیشرفت دیستروفی ماکولا شبکیه (مرطوب) نیز متوقف خواهد شد؛
جراحی عروق و مجاری ادراری
Vitrectomy
پس از اتمام دوره درمان، بيماراني كه ديستروفي شبكيه تشخيص داده شده اند، لازم است اقدامات پيشگيرانه را در فواصل منظم انجام دهند. این دسته از بیماران به شدت ممنوع است برای جلوگیری از ارگان های بینایی (در فرآیند خواندن ضروری است که برای تفریح برای استراحت). بودن در خیابان تحت تاثیر اشعه ماوراء بنفش باید تنها در عینک آفتابی. توصیه می شود که چنین افرادی رژیم غذایی خود را بررسی و آن را با محصولاتی که برای چشم خود مناسب هستند غنی سازی کنند. هر روز شما باید از ویتامین ها و مواد معدنی استفاده کنید که برای عملکرد کامل اندام های بینایی لازم است. باید عادت های بد را از قبیل سیگار کشیدن و سوء استفاده از الکل کنار بگذارید.

طب سنتی در ترکیب با روش های سنتی درمان کاملا با موفقیت با بیماری های مختلف اندام های بینایی، از جمله مرحله اولیه دیستروفی شبکیه مبارزه می کند. بیماران توصیه می شود که دوره ای را طی کنند که در آن زالو بزاق خود را، که حاوی آنزیم مفید است، به خون بیمار تزریق می کند.
نیش زدن اثر منحصر به فردی بر بدن انسان دارد:
التهاب را کاهش می دهد
سیستم ایمنی را عادی می کند؛
اعمال به عنوان یک دردسر؛
کمک می کند تا بدن از سموم پاک شود
کاهش سطح کلسترول مضر و غیره
در طب سنتی تعداد زیادی از دستور العمل های موجود در درمان دیستروفی شبکیه وجود دارد:
شیر بز بز بز و با آب جوش (1: 1) مخلوط کنید. پس از آن، مخلوط حاصل به چشم یک چشم تزریق می شود و نیم ساعت آن را با یک پارچه تیره پوشش می دهد. دوره درمان یک هفته است، اعتقاد بر این است که در طی این مدت فرآیند جدا شدن شبکیه متوقف خواهد شد؛
مقادیر خاصی را انتخاب کنید و اجزاء زیر را مخلوط کنید: سوزن (5 قسمت)، توت (2 قسمت)، پوست پیاز (2 قسمت). تمام آب جوش را بگذارید و برای 10 دقیقه حرارت کمتری بخورید. جوش خنک و فیلتر شده باید 0.5 لیتر در روز بنوشید، به دوزهای مختلف تقسیم کنید. دوره درمان 1 ماه است.
1 قاشق سوپخوری زیره سبز را در یک ظرف مینا ریخته و 200 میلی لیتر آب جوش بریزید. ظرف را روی آتش قرار داده و مایع را برای مدت 5 دقیقه جوش می دهیم. در برداشت حاصل، شما باید گل (1 قاشق غذاخوری قاشق)، مخلوط کردن و پوشش با یک درب را اضافه کنید. پس از خنک کردن و فیلتر کردن، عصاره به عنوان قطره چشم استفاده می شود (لازم است دفن 2 بار در روز، 2 قطره در هر چشم)؛
پور 1 قاشق غذاخوری. قاشق مرغ در هر ظرف و آب جوش. ظروف را روی یک آهسته قرار دهید و چند دقیقه صبر کنید. پس از جوشاندن سرد و اصرار دارد، آماده استفاده است. توصیه می شود که چشم ها 3 بار در روز برای 3 قطره دفن شوند. دوره درمان طول می کشد 1 ماه؛
تنطیمات از برگ ها و سایر گیاهان مفید برای دید، می تواند چندین بار در روز به صورت خوراکی مصرف شود.
نویسنده مقاله: Marina Degtyarova، چشم پزشک، به ویژه برای سایت
شرایط بیماری های شبکیه و عصب بینایی اغلب توسط بیماری های قلبی عروقی، عصبی و دیگر بیماری ها و نیز اختلالات غدد درون ریز تعیین می شود که از طریق چشم پزشک و متخصص مربوطه هماهنگ شده است. علاوه بر این، تغییرات در فوندوس بیشتر اهمیت تشخیصی و پیش آگهی را تأمین می کند.
لازم به ذکر است که بیماری های شبکیه ای، به ویژه ضایعات عروقی و ديستروفیک امروزه یکی از علل اصلی ناتوانی در نابینایی و بینایی هستند که نشان دهنده نیاز به تشخیص زودهنگام و درمان منظم چشم پزشک و پزشک عمومی است.
آناتومی شبکیه
شبکیه چشم(شبکیه چشم) بخش محیطی تجزیه و تحلیل بصری. این از طرف جلو مثانه مغز توسعه می یابد، زیرا می توان آن را بخشی از مغز دانست که به محیط اطراف منتقل می شود. این 10 لایه را تشخیص می دهد: 1) یک لایه اپیتلیوم رنگدانه؛ 2) یک لایه از میله ها و مخروط؛ 3) غشای مرزی خارجی؛ 4) لایه بیرونی هسته ای؛ 5) لایه بیرونی مجلسی؛ 6) لایه هسته داخلی؛ 7) لایه داخلی بافتی؛ 8) یک لایه چند سلولی (گانگلیونی)؛ 9) یک لایه از الیاف عصبی؛ 10) غشای مرز داخلی. در شبکیه 3 نورون های ویژه بصری وجود دارد:
1. چوب و مخروط ( سلولا optіca bacіllіformіs et conіformіs).
2. سلولهای دوقطبی ( عصبهای آبی قطبی).
3. سلولهای گانگلیون ( ganglionarises عصبی).
میله ها حساسیت بسیار بالایی دارند، دید گرگی و محیطی را فراهم می کنند، تعداد زیادی از آنها (حدود 130 میلیون) وجود دارد، آنها در امتداد تمام قسمت اطلس شبکیه تا مرز قسمت نوری آن قرار دارند ( ora serrata).
مخروط ها عمدتا در ناحیه کانونی مرکزی واقع شده اند. نقطه ی زرد، حدود 7 میلیون نفر وجود دارد. آنها یک چشم انداز و ادراک رنگی را ارائه می دهند.
نورون اول بر روی لایه اپیتلیوم رنگدانه قرار دارد که به طور قاطعانه با کروئید مرتبط است، که تضمین بازسازی پیوسته مولکول های رنگدانه های تصویری (رودوپسین و ایوپسین) را برای پروتئین فتوشیمیایی عمل دید فراهم می کند. بنابراين، عمل شبكيه به طور كامل با شرايط كوروئيد ارتباط دارد.
نورون دوم وابسته است.
نورون سوم دارای فرآیندهای طولانی است که عصب بینایی را تشکیل می دهند.
لایه های شبکیه بین هسته ای از ساختارهای فیبردار تشکیل شده و هسته شبکیه را تشکیل می دهند. پروسه های سلول های گانگلیونی عصب بینایی را ایجاد می کنند که از طریق سوراخ نوری خارج می شوند. در بافت قدامي مياني، در منطقه زانوي تركيه، تقريبا در تقاطع فيبرهاي عصب بينايي هر دو چشم اتفاق مي افتد (تنها ارايه مياني به هم متصل مي شوند). پس از تقاطع به اصطلاح ساختار نوری، که حاوی الیاف از شبکیه هر دو چشم است. مرکز زیرکوریتی آنالیز بصری اجسام مفصل بیرونی و شیار sporic groove گوش در گوشه ای از گوشه ( فیسورا کلارکینا).
تامین خون شبکیه از شریان مرکزی شبکیه انجام می شود، بخش کوچکی از بخش های بیرونی آن توسط لایه کوروواکاپیلاری کوروید ارائه شده است. شبکیه دارای نیروی حساس نیست، بنابراین شکست آن باعث درد نمی شود.
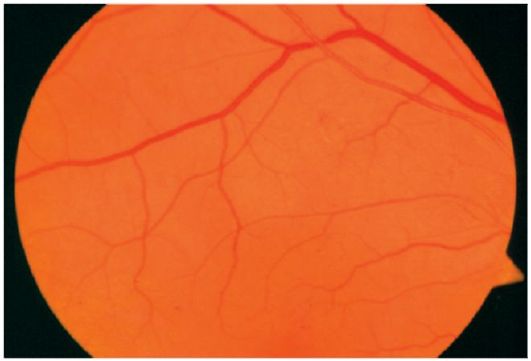
فونداسیون طبیعی چشم به شکل زیر است: سر عصبی چشم صورتی است، مرزهای آن روشن است، شریان ها و رگ ها از شبکیه یک کالایر یکنواخت، نسبت کالیبراسیون به کالری ورید 2: 3 است، هیچ تغییر کانونی وجود دارد.
تشخیص بیماری های شبکیه بر اساس چشم پزشکی، آنژیوگرافی فلورسنت، مطالعات عملکردی و الکتروفیزیولوژیک (بینایی، زمینه بصری، ادراک رنگ، تطبیق تاریکی و نور، الکتروترینوگرافی، حساسیت الکتریکی عصب بینایی برای فوفسن، توموگرافی مختلط اپتیک).
شکایت از بیماران غیر اختصاصی است و شامل اختلال در دید مرکزی (فتوسیا، دگرگون شدن، کاهش بینایی، اسکاتومای مرکزی، حساسیت رنگی) یا بینایی محیطی (محدودیت و از دست دادن در دید، کاهش تطبیق تاریک) است.
تغییرات چشم پزشک ممکن است به شرح زیر باشد:
1. تغییر اندازه، دیوار و سکته مغزی عروق.
2. خونریزی از اشکال مختلف، اندازه و فراوانی.
3. توزیع های رنگی یا محلی شبکیه (کانون).
4. رسوبات رنگدانه (فوم، لکه دار).
آسیب شناسی شبکیه بسیار متنوع است. در میان بیماری های شبکیه، اشکال اصلی زیر وجود دارد:
1. بیماری های مرتبط با بیماری های رایج بدن.
2. بیماری های التهابی
3. تغییرات دیستروفیک.
4. جدا شدن شبکیه.
5. رشد جدید.
6. ناهنجاری های توسعه.
بیایید در مورد بیماری های شبکیه ای که اغلب ملاقات می کنند متوقف شویم، پزشکان همه تخصص ها باید با آنها آشنا باشند.
بیماری های قلبی عروقی منجر به تغییرات مختلف در فوندوس می شود. بنابراین، در فشار خون بالا، این تغییرات پاتوژنز اختلالات عروقی را که در بدن رخ می دهد را منعکس می کند و از نظر تشخیصی و پیش آگهی بسیار خوبی است. طبق طبقه بندی A.Ya. Vilenkina، MM کراسوف، تشخیص: آنژیوپاتیک فشار خون بالا، آنژیوکلروئید فشار خون بالا، رتینوپاتی هیپرتونیک، نورونکتومی پرفشاری خون.
با آنژیوپاتیک فشار خون بالادر حال گسترش، رگه های پیچیده، تنگ شدن رگ ها، کالیبر ناهموار آنها وجود دارد. مشاهده شده در مرحله I-II و بیماری پرفشاری خون.
با angiosclerosis فشار خون بالا علاوه بر پدیده های شناخته شده آنژیوپاتی، یک رفلکس نور نامنظم، نشانه های مس و سیم نقره، نشانه ای از شکاف شریانی آدرنال (Salius-Gunn I، II و III درجه) در کنار دیواره های ضخیم شریان ها دیده می شود.
علائم Salus-Gunn I: باریک مخروطی از رگ در هر دو طرف شريان در نقطه تقاطع آنها، رگ قهوه ای شکل می گیرد. علائم Salus-Gunn II: در محل اتصال شریانی، ورید انحنای خم و به ضخامت شبکیه است. علائم Salus-Gunn III: یک رگه در محل تقاطع نمیتواند تشخیص داده شود، زیرا که توسط شبکیه ادرار پوشیده شده است. چنین پدیده ای از مراحل مرحله II و III فشار خون بالا است.
با رتینوپاتی فشار خون بالا فوکوس و خونریزی در شبکیه ظاهر می شود، بینایی کاهش می یابد. مشاهده شده با مرحله III فشار خون بالا.
Neuroretinopathy فشار خون بالا علائم پیش آگهی معیوب این روند شامل عصب بینایی است. ادم ناگهانی سر عصبی وجود دارد، خونریزی ها و ادم شبکیه ای در اطراف آن ظاهر می شود. حدت بینایی کاهش می یابد، زمینه دید کاهش می یابد. مشاهده شده با مرحله III فشار خون بالا.
با این حال، ممکن است موازی کامل بین دوره بالینی فشار خون و تصویر فوندوس وجود نداشته باشد.
درمان آنها با بیماری زمینه ای درمان می شوند. در رتینوپاتی، علاوه بر این، با استفاده از رزوربوتاپی (فیبرینولیزین، پارابولبنمایهمازا)، آنژیوپروتکتیکها، آنتی اکسیدان (ایمکسپین، دیسینون، دوکسیوم)، با نوروپروتئینوپاتی و همچنین عوامل دیورتیک و اسمزی مورد استفاده قرار می گیرند.
با فشار خون کلیویتنگ شدن رگ ها، انقباض رگ ها از شبکیه بدون تغییرات اسکلروتیک مشخص، با تعداد زیادی از فوکس های اگزودا و پلاسمرواحیا. شکل معمولی شکل ستاره در منطقه ماکولا است. این یک نشانه پیش آگهی بد است، به گفته نویسندگان قدیمی похорон "death knell" برای بیمار. تصور می شد که امید به زندگی با ظهور چنین تغییراتی در فوندوس 1 تا 3 سال باشد، اما در حال حاضر، با توجه به درمان موثردر بسیاری از موارد ممکن است به بهبود قابل توجهی در وضعیت کلی بیمار با تغییر کامل یا جزئی تغییرات پرفشاری خون در فوندوس ممکن شود.
دیابت قندی یک علت شایع ضایعات شدید شبکیه ای است که به نام آنها دیده می شود رتینوپاتی دیابتی. آنها شامل ظهور میکروآنوریسم ها، خونریزی ها، فوکس های اگزودا هستند. در فاز ترمینال - توسعه پروسه های تکثیر، ظهور عروق تازه تشکیل شده، تکثیر بافت همبند، توسعه بخش دوم ثانویه شبکیه.
درمان استفاده از آنژیوپروتکتیک ها، عوامل قابل جذب، هورمون های آنابولیک است. در سال های اخير، فتوتراپي و فرسايش ليزري و ليزر استفاده شده است. پیش آگهی نامطلوب است.
پوسیدگی عروق کلی بدن باعث ایجاد چنین بیماری هایی از شبکیه به عنوان انسداد حاد می شود. شریان مرکزی شبکیه، ترومبوز ورید مرکزی آن.
انسداد شریان مرکزی شبکیه ناشی از اسپاسم (50٪)، ترومبوز (45٪) یا آمبولی (5٪) از شریان. این علاوه بر بیماران مبتلا به فشار خون بالا، در افراد جوان مبتلا به اندوکاردیت، به ویژه بیماری های روماتیسمی و مزمن عفونی رخ می دهد.
بیماران از ناپدید شدن ناگهانی بینایی شکایت می کنند، تا تصور نور. در فوندوس، تنگ شدن تنگی شریان ها، تورم شبکیه، نشانه "دانه گیلاس" را تعیین می کند. در نتیجه بیماری، آتروفی عصب بینایی ایجاد می شود.
درمان: وازودیلاتورها (محلول آتروپین رتروبولار 0.1٪، اسید نیکوتینیک، آمینوفیلین، ترنتال، نیتروگلیسرین زیر جلدی)، عوامل ترومبولیتیک، ضد انعقادی.
پیش بینی نامطلوب درمان در 4-4 ساعت اول پس از بیماری درمان می شود.
ترومبوز ورید مرکزی شبکیه عمدتا در افراد مسن، مبتلا به فشار خون بالا، آترواسکلروز رخ می دهد. بیماران از کاهش شدید ناگهانی بینایی شکایت دارند، اما کورکور کامل نیست. خونریزی های چندگانه، پلاسموری، انقباض و تورمگی رگها، عدم قطع دوره، ادم شبکیه و نازک شدن مرزهای سر عصبی بینایی (به اصطلاح "گوجه فرنگی خرد شده") در فوندوس چشم قابل مشاهده است.
پیش آگهی برای بینایی بد، اما مطلوب تر از در صورت انسداد شریان مرکزی شبکیه. پس از فروپاشی خونریزی ها، فوک های آتروفیک در شبکیه تشکیل می شوند، در برخی از بیماران، گلوکوم ثانویه ایجاد می شود.
درمان: ضد انعقادي عمل مستقيم و غير مستقيم، داروهاي ترومبوليتيک و قابل جذب.
بیماری های التهابی شبکیه
اینها شامل رتینیت متاستاتیک، کوریوئرتینیت. آنها به عنوان یک نتیجه از تماس با جریان خون میکروارگانیسم ها از هر تمرکز غلیظ بوجود می آیند.
شکایت بیمار بستگی به روند محلی سازی دارد. ضایعات قسمت های مرکزی شبکیه همراه با دگرگوني، کاهش بینایی، ظهور گاو ها، با مکانيسم محيطی شکايت ها ممکن است وجود داشته باشد.
تشخیص تنظیم با چشم پزشکی. در فوندوس دیده می شود ضایعات زرد و سفید با مرزهای فازی که بالاتر از شبکیه ظاهر می شوند، در طی زمان ضایعات کورورئیدال آتروفیک در جای خود رشد می کنند.
درمان: درمان ضد التهابی و تحریک پذیر، یک بررسی جامع از بیمار برای ایجاد علت بیماری است.
تغییرات شبکیه دیستروفی
انواع مختلفی از تغییرات دژنراتیو در شبکیه وجود دارد:
1. دیستروفی های ژنرالیزه ارثی (دیستروفی رنگدانه شبکیه، مادرزادی لوور آاموروزیس).
2. دیستروفی ارثی محیطی شبکیه.
3. دیستروفی ارثی شبکیه مرکزی.
4. دیستروفی شبکیه مرتبط با سن.
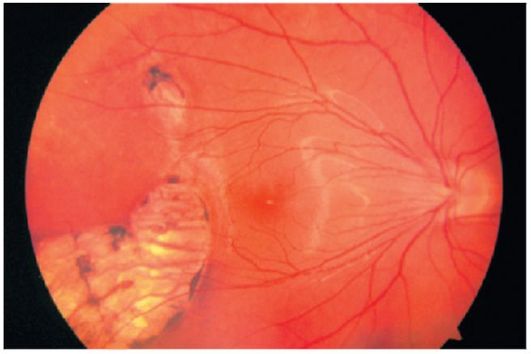
دیستروفی رنگدانهی شبکیه (PDS). این بیماری خانوادگی است نوع مداوم وراثت
شکایت از بیماران: کاهش و از بین رفتن دید در هنگام غروب (همولپیک)، پس از آن تضعیف زمینه بصری، در مرحله پایانی، میزان دقت چشم کاهش می یابد، تا کوری کامل شود.
هنگامی که PDS در فوندوس ظاهر می شود، از قسمت پیرامونی ظاهر می شود، ضایعات رنگدانه به شکل بدن استخوانی است که پس از آن قسمت های مرکزی را جذب می کند. عروق شبکیه ای باریک باریک. سر عصبی بینایی، رنگ پریده، و آتروفی کامل آن در مرحله پایانی ایجاد می شود. پیش آگهی نامطلوب است.
درمان: داروهای متابولیکی، ویتامین ها، بافت درمانی، هورمون ها، استروئیدهای آنابولیک، عملیات رvasکولاریزاسیون، رتروکلوئید، درمان فیزیوتراپی (اولتراسوند، فونوفورز، الکتروفورز، تحرک الکترونی توسط فوفسن، درمان مغناطیسی).
دیستروفی ماکولار ارثی.تعداد زیادی از فرم های بالینی وجود دارد که در الگوی فوندوس و ماهیت دوره بالینی متفاوت است.
بیماری ها به صورت خانوادگی وراثتی هستند، توسط نوع مداخله یا غالب منتقل می شوند و با دوره ای به طور پیوسته پیشرفت می کنند. دیستروفی از نقطه زرد در پیش دبستانی یا مدرسه ظاهر می شود، گاهی اوقات در نوجوانی. لازم به ذکر است که دژنراسیون ماکولا در کودکان نیز در اولین سال زندگی در بیماری Tay-Sachs و Niemann-Pick دیده می شود.
بیماری Tay-Sachs (فکری فکری amaurotic) با کوری با تغییرات معمول در ناحیه زرد مشخص می شود (یک تمرکز سفید خاکستری با استخوان گیلاس در مرکز)، استرابیسم و نایساتگم، عقب ماندگی ذهنی تا کمبود زودرس، ضعف عضلانی پیشرفته. نتیجه مرگ و میر تا دو سال است.
در بیماری نیومن-پیک (اسپینگزومیلنوزیس رتاتیوکونوئدوتلیال)، یک تمرکز سفید خاکستری با "استخوان گیلاس" در ماکولا، سر عصب آتروفیک زرد، اگزوفتالموس، نیاسکتوم، بزرگ شدن کبد، طحال و رشد ذهنی و جسمی مشخص است. نتیجه مرگ و میر تا دو سال است.
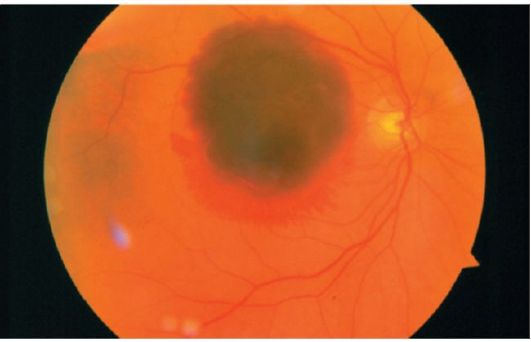
دیستروفی شبکیه مرتبط با سنمحیطی و مرکزی هستند. دیستروفی های محیطی می تواند منجر به پاره شدن و جدا شدن شبکیه شود. پیشگیری از عمل کریوپکسی، انعقاد لیزر.
دیستروفی های ماکولا، به گفته نویسندگان مختلف، بسیار رایج هستند و شیوع آنها در افراد بالای 50 سال 15 تا 29 درصد است. بیماران از کاهش تدریجی بینایی شکایت دارند، به طوری که در نتیجه دید کاهش می یابد تا یک صد و یک اسکاتوم مطلق مرکزی ظاهر شود.
دو نوع دیستروفی ماکولار اسکلروتیک از لحاظ بالینی متفاوت است: "خشک" و اگزوداتو-هموراژیک. هنگامی که شکل "خشک" در فونداسیون چشم تغییرات آترواسکلروتیک در عروق شبکیه، سپرده در شبکیه لیپید، کلسترول، هیالین (drusen)، دپیهگنتاسیون، ضایعات آتروفیک است.
هنگامی که دوره خونريزي اگزوداتيو اين بيماري در فوندوس به نظر مي رسد ضايعات ديسوئيد زرد و سفيد در اطراف خونريزي ها ديده مي شود. در نتیجه، ضایعه به داخل شیشه افزوده می شود، بنابراین باید از نئوپلاسم کروئید (melanoblastoma) متمایز شود - این به اصطلاح فوکوس شبه توموروز است.
درمان: در مورد دیستروفی "خشک" ماکولا - روش های فیزیوتراپی درمان، ویتامین درمان، متابولیت ها، وازودیلاتورها، آنتی اکسیدان ها، عملیات رvasکولیزاسيون، انقباض عروق ماهيانه، ركتروسلوزيس. هنگامی که فرم ادراری angioprotectors، آنتی اکسیدان ها، رزورپرت درمانی، انعقاد لیزر، کریوپکسی.
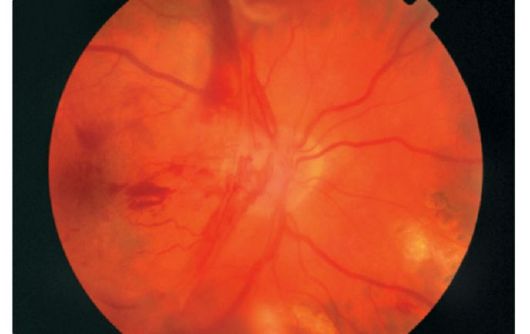
ديستروفي شبکيه عاملي است که مي تواند منجر به توسعه شود جدایی شبکیه، به ویژه هنگامی که کشش چشم (با نزدیک بینی کم). جداسازی شبکیه ممکن است تحت تاثیر تغییرات رحمی در بدن شیشه ای نیز رخ دهد. اغلب علت مستقیم آن آسیب یا استرس فیزیکی است. توسعه جدا شدن شبکیه به علت این واقعیت است که شبکیه به طور آناتومیک نزدیک با بافت زیرین تنها در دو محل قرار دارد: در نزدیکی خط دندانه ای در قسمت صاف بدن ciliary و در نزدیکی سر عصبی بینایی.
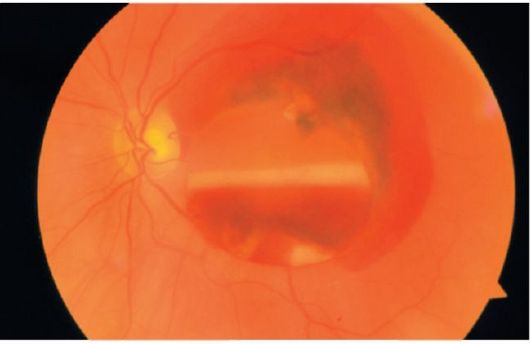
بیماران از ظهور چشمک های نور یا "رعد و برق" (عکس) در محدوده میدان دید شکایت می کنند - در ناحیه مقابل برش شبکیه. سپس احساس یک "حجاب" به نظر می رسد، که از همان طرف می آید، - از حاشیه میدان دید به مرکز آن، محدود شدن زمینه بصری رخ می دهد، اغلب از بالا.
وقتی ناحیه چشم پزشکی از ظاهر یک حباب یا رنگ قهوهای مایل به قرمز استفاده می کند، عروق شبکیه به نظر تاریک می افتد و شکاف ها به رنگ قرمز روشن می شود.
قبل از بستری شدن، چنین بیمار باید با استراحت در رختخواب، ترجیحا با یک باند دو چشمی، ارائه شود. بستری اضطراری نشان داده شده است.
درمان جراحی. عمل بر روی افسردگی اسکلرا با diathermocoagulation یا cryopexy برای توسعه بافت زخم که دارای شبکیه جدا شده است انجام می شود. در سال های اخیر، انعقاد لیزر، و همچنین مداخلات جراحی داخل ادراری به طور گسترده ای در درمان جدا سازی شبکیه استفاده می شود. در این عملیات، ویتروکتومی انجام می شود (حذف بدن شیشه ای تغییر یافته، مچ پا ویتروئورتینین و غشاهای پرولیترال پرولیترال). به منظور مسدود کردن شبکیه به کوروئید، گاز هایی که (ترکیبات آلیفورفین شده) یا روغن سیلیکون گسترش می یابند. در صورت لزوم، جداسازی شبکیه جدا شده کوتاه شده انجام می شود و با تثبیت لبه ها با استفاده از انعقاد یخ زده یا انلولر اصلاح می شود. در بعضی موارد، ناخن های شبکیه و مغناطیسی میکروسکوپی استفاده می شود.
رتینوبلاستوما (گلیوم)نئوپلاسم بدخیم شبکیه، که در اولین ماهها یا سالهای زندگی یک کودک رخ می دهد. در دوره خود 4 مرحله وجود دارد.
مرحله اول - اولیه. سایت محدود تومور در شبکیه تعیین می شود.
مرحله II - جوانه زني در حفره چشم، در زاويه اتاق قدامي. علائم مشخصی از جمله "چشم گربه مماسی" است، دانش آموز دچار انقباض شده، زرد، فشار داخل چشم افزایش یافته است.
مرحله III - جوانه زدن تومور به مدار. ممکن است Exophthalmos ظاهر شود. تومور به سرعت در حال رشد در حال ظهور است، ظاهر گل کلم.
مرحله IV - متاستاز به اندام های دور، جوانه زنی در حفره جمجمه.
تشخیص افتراقی با فیبروپالازی ریورنتال انجام می شود که فشار داخل چشم به طور طبیعی و همچنین نتیجه ی آندوفتالمیت مبهم دروغین است که معمولا همراه با هیپوتونیا چشم است. اطلاعاتی ترین روش های تشخیصی زیر است: اولتراسوند، توموگرافی کامپیوتری، تحقیقات رادیو ایزوتوپ. Diaphanoscopy کمتر آموزنده است.
درمان: در مراحل اول و دوم - انقراض؛ در ² ІІ و ² - انتظار از مدار با اشعه X بعدی و شیمی درمانی.
پیش بینینامطلوب
رتینوپاتی زودرس
با توجه به مفاهیم مدرن، رتینوپاتی (PH) یک ضایعه پرولیفراتی عروقی شبکیه است که بیشتر در نوزادان نارس اتفاق می افتد و در برخی موارد منجر به کوری غیرقابل برگشت می شود.
PH به طور متوسط در 20٪ نوزادان نارس رخ می دهد، 5-7٪ از آنها تغییرات پاتولوژیک منجر به از دست دادن کامل بینایی می شود.
ثابت شده است که PH در کودکان، به طور سمی، کودکان عصبی و پری ناتال، پیچیده می شود. با این حال، وزن کم هنگام تولد (1500 گرم و کمتر)، سن حاملگی در هنگام تولد 32 هفته یا کمتر، و همچنین درمان با اکسیژن، که بیش از 30 روز طول می کشد، مهمترین و مؤثرترین عوامل خطر است.
با PH، فاز فعال و مرحله رگرسیون مشخص می شود. فاز فعال به پنج مرحله تقسیم می شود:
І صحنه - در مرزهای قسمت های عروقی و عصبی شبکیه، یک خط سفید رنگ سفید تشکیل شده است، که انباشت بافت مزانشیمی عضلانی است.
مرحله دوم - در ناحیه خط مجزا ایجاد می شود که ممکن است در نتیجه نئوواسکوالیزاسيون intraretinal به رنگ صورتی تبدیل شود. پیشانی شروع به بالا آمدن از سطح شبکیه چشم می کند.
مرحله III- در محل پیشانی، تکثیر فیبری عروقی extraretinal تشکیل شده است.
مرحله چهارم جدایی ناقص شبکیه.
مرحله V - کل دفع شبکیه.
در حال حاضر، به طور کلی پذیرفته شده است که روش های به اندازه کافی موثر درمان محافظه کارانه PH (انجمن جهانی چشم پزشکان اطفال، لندن، 2000) وجود ندارد.
درمان های جراحی برای PH عبارتند از: سرماخوردگی، فتوکوآگولاسیون لیزر و لنزیتی ترکتومی همراه با پرکردن اسکلرال.
مورد نیاز برای کار یک متخصص مغز و اعصاب و متخصص چشم، نیاز به اطلاع والدین نوزادان نارس، به خصوص افرادی که وزن کم و بسیار کم وزن دارند، به موقع در مورد پتانسیل وقوع و شدت PH، احتمال بالقوه این بیماری و اهمیت مطالعات چشم پزشکی به موقع اطلاع داده می شود.
این بستگی به این خواهد داشت که چگونه به طور کامل و دقیق تصویر ایجاد می شود، که عصب بینایی به مغز منتقل می شود.
سلول های گیرنده واقع در شبکیه به دو نوع تقسیم می شوند: مخروط ها و میله ها. میله های حساس به حساسیت بالا و به شما اجازه می دهد در تاریکی ببینید، و آنها همچنین مسئول چشم انداز محیطی هستند. مخروط ها نیاز به نور بیشتری برای کار خود دارند، اما آنها به آنها اجازه می دهند جزئیات کوچک (آنها مسئول دید مرکزی) باشند و رنگ های مختلف را تشخیص دهند. بزرگترین انباشت مخروط ها در فساد مرکزی (ماکولا) قرار دارد.
دلایل
آسیب به شبکیه می تواند باعث:
- بعضی از بیماری های غیر چشم، به عنوان مثال، دیابت، آترواسکلروز، بیماری کلیوی، روماتیسم، بیماری های خون، مننژیت، فشار خون بالا و دیگر موارد؛
- بیماری های چشم خود: نزدیک بینی، دور کمر، پروتئین های التهابی و دیستروفیک، و غیره.
- آسیب های چشم و مغز؛
- تغییرات مادرزادی شبکیه ای که ارثی هستند یا ناشی از آسیب زایمانی می باشند؛
- تنش ها، جراحی ها، مسمومیت ها.
انواع و تظاهرات
در اغلب موارد، مشکلات با شبکیه با اختلال در تامین خون همراه است. عروق شبکیه پیچ خورده و گشاد می شوند و یا برعکس، تنگ می شوند، فشرده می شوند و قادر به تکثیر شبکیه نیستند. علاوه بر این ممکن است کامل یا جزئی باشد انسداد عروق شبکیه - شريان مرکزی يا وريد شبکيه. در نتیجه خونریزی و ادم شبکیه رخ می دهد.
در سن جوانی می تواند توسعه یابد ارثی دیستروفی شبکیه (retinitis pigmentosa، دیستروفی ماکولا استادگارت، دیستروفی مخروطی، بیماری کت و غیره): مرگ "میله ها" و "مخروط ها"، همراه با کاهش قابل توجه یا از دست رفتن کامل بینایی. قدیمی تر اغلب اتفاق می افتد دیستروفی ماکولار قدیمی (همچنین به عنوان دژنراسیون ماکولا مربوط به سن و یا ماکولوپاتی مرتبط با سن شناخته می شود)، علت اصلی کاهش شدید بینایی در یک یا هر دو چشم در افراد بالای 50 سال محسوب می شود.
همچنین ممکن است در شبکیه رخ دهد التهاب که در آن ضایعه عروق کوچک با خونریزی های متعدد وجود دارد. جدایی شبکیه ممکن است در نتیجه بیماری دیگری از شبکیه یا نتیجه آسیب دیده باشد تومورها و غیره
نشانه های اصلی بیماری شبکیه : بینایی به طور مداوم در حال سقوط است، چشمک می زند به شکل جرقه، رعد و برق، نقاط شناور به شکل لکه های تند، پرده های مه. علاوه بر این، برخی از زمینه های دید (معمولا از طرف) باریک و سقوط می کنند؛ ممکن است ديد دوگانه ظاهر شود. یک فرد ممکن است از طریق میگرن، سرگیجه و حتی بی حوصفا شدن انگشتان ناراحت شود.
تشخیص و درمان
طبیعت بیماری شبکیه توسط چشم پزشک بر اساس بررسی بینایی و بررسی فوندوس با یک آینه و لامپ خاص تعیین می شود. پزشک همچنین ممکن است اولتراسوند چشم و آنژیوگرافی عروق شبکیه را تجویز کند. در بعضی موارد ممکن است لازم باشد با سایر پزشکان (نوروپاتولوژیست، جراح مغز و اعصاب، متخصص غدد درون ریز، درمانگر و غیره) مشورت کنید.
درمان بیماری های شبکیه بستگی به علت آن دارد. در اغلب موارد، درمان بیماری زمینه ای به بهبود وضعیت شبکیه کمک می کند. همچنین عوامل منصوب می شوند که باعث بهبود تغذیه عروق شبکیه، ویتامین ها، عوامل، خونریزی قابل جذب، ضد التهابی و وازودیلاتور می شود. داروها به صورت قطره، تزریق یا قرص استفاده می شوند.
اختلالات و نقص شبکیه نیازمند درمان جراحی است که باید در اوایل روز انجام شود.
پیشگیری
پیشگیری از بیماری های شبکیه شامل درمان و پیشگیری از بیماری هایی است که باعث تغییر در عروق شبکیه و عصب بینایی می شود، جلوگیری از اعمال جسمی بیش از حد.
■ انواع تغییرات پاتولوژیک شبکیه
■ بیماری های عروقی
•
•
• رتینوپاتی دیابتی
•
■ بیماری های دیستروفی و دژنراتیو
• دژنراسیون ماکولار مرتبط با سن
•
■ جدا شدن شبکیه
انواع تغییرات پاتولوژیکی خرده فروشی
اغلب در خونریزی فوندوس، فوکال های پاتولوژیک (شامل)، و همچنین تورم، پارگی، آتروفی شبکیه و تغییرات موقعیت لایه های آن شناسایی می شوند.
خونریزی شبکیه بسته به موقعیت و شکل، انواع مختلف خونریزی شبکیه وجود دارد.
• خرد شده(یا به شکل "شعله های آتش"). اغلب این خونریزی ها کوچک هستند و در لایه های عصبی قرار دارند (شکل 14.1).
• گردخونریزی ها در لایه های عمیق قرار دارند.
• Preretinal(retrovitreal) خونریزی ها در قالب "کاسه" یا "قایق" هستند. خونریزی در فضای بین غشای مرزی خلفی بدن شیشه ای و شبکیه معمولا زمانی اتفاق می افتد که تخریب عروق سطحی یا تازه تشکیل شده است
شکل 14.1خونریزی شبکیه ای با انسداد شاخه ای از ورید مرکزی شبکیه
شکل 14.2خونریزی زیر رتینال، شبکیه و پیش رکتال (با تشخیص لخته)
شبکیه Dov عروق شبکیه زیر چنین خونریزی ها می گذرد (شکل 14.2).
• زیررتیینالخونریزی ها نشان می دهد که عروق کرونر غده تیروئید، به دلیل وجود عروق عادی بین شبکیه و کروئید وجود ندارد. عروق شبکیه بیش از این خونریزی ها می گذرد (شکل 14.3).
کانون های آسیب شناسی در شبکیه ممکن است نور، سفید یا زرد باشد و همچنین دارای خطوط واضح یا فازی باشد.
• "سخت" exudates- ذخایر لیپیدهای زرد رنگ. با توجه به انتشار لیپوپروتئین ها از جریان خون با افزایش نفوذ پذیری عروقی.
• سفید "vatoobraznye" جیب- حملات قلبی در یک لایه از الیاف عصبی با خطوط فازی.
• دوستان- ذخایر مواد ائوزینوفیلی زرد بر روی غشای Bruch (زیر اپیتلیوم رنگدانه). آنها می توانند با همدیگر ادغام شوند و کالسیفیکشن شوند.
ادم شبکیه ای انواع مختلفی از ادم شبکیه متفاوت هستند:
ادم منتشر شبکیه (مایع در شبکیه موضعی نیست و باعث ضخیم شدن پراکنده آن می شود)؛
ادم کیستیک شبکیه (مایع در فضاهای جداگانه جمع می شود، به همین علت بافت شبکیه شبیه به لانه زنبوری است).
شکل 14.3خونریزی های زیر رتینال توسط یک لبه ی سبک تر خونریزی شبکیه احاطه شده است
شکل 14.4Foci از آتروفی کوریورکتال
شکستن شبکیه ممکن است دارای یک ظاهر چشمه یا شکل گرد باشد، با یک "درب" یا بدون آن باشد.
مناطق آتروفي شبکيه مشخصه های رنگدانه های مختلف (شکل 14.4). رنگدانه، که رنگ فوندوس چشم را تعیین می کند، در اپیتلیوم رنگدانه شبکیه و در فضاهای بین عروق کورویید قرار دارد. رنگدانه فوندوس چشم ممکن است متفاوت باشد - از عدم وجود کامل رنگدانه به فتوسنتز "پارکت" با رنگدانه آشکار شده. با آتروفی کامل اپیتلیوم و کروئید رنگدانه، اسکلرا سفید از طریق شبکیه شفاف قابل مشاهده است.
(شکل 14.5). شبکیه ممکن است پوست (retinoschisis) یا پوست (جدایی شبکیه) را از بین ببرد.
شکل 14.5تغییر موقعیت شبکیه ای
• Retinoschisis- جداسازی شبکیه عصبی-عصبی با تشکیل یک "حباب صاف" پر از یک مایع شفاف.
• جدایی شبکیهبا جدا شدن لایه نوروژنزی از شبکیه از اپیتلیوم رنگدانه رشد می کند.
بیماری های VASCULAR
ترومبوز ورید مرکزی شبکیه
ترومبوز ورید مرکزی شبکیه - یکی از شایع ترین بیماری های عروقی شبکیه. شایع ترین در بیماران بالای 50 سال است.
غربالگری ورید مرکزی شبکیه معمولا در سطح صفحه کریبراس اسکلرال اتفاق می افتد: شریان مرکزی از ورید مرکزی شبکیه عبور می کند و ترومبوز به طور ثانویه رخ می دهد. عوامل عمومی و محلی که مستلزم انسداد ورید مرکزی شبکیه هستند، متمایز هستند.
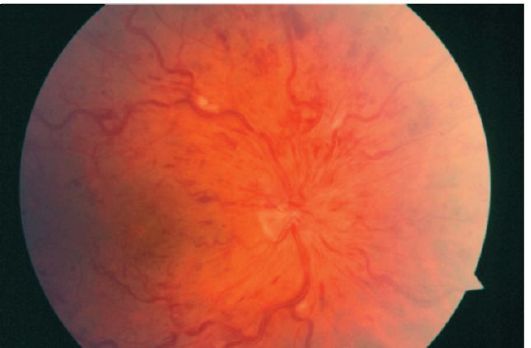
شکل 14.6ترومبوز ورید مرکزی شبکیه
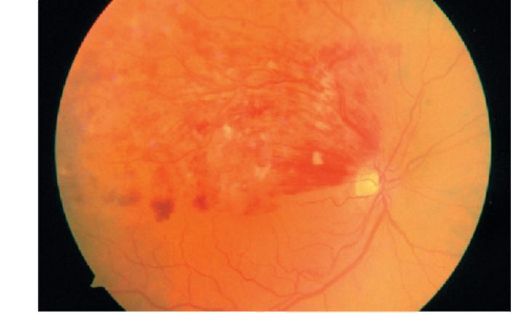
شکل 14.7محکم شدن شاخه ای از شعاع مغناطیسی مرکزی در ورید مرکزی شبکیه
• عوامل اصلی عمومی:فشار خون شریانی، آترواسکلروز، دیابت، واسکولیت سیستمی و شرایط همراه با افزایش ویسکوزیته خون (مثلا میلوم، پلی سیتمی).
• عوامل خطر محلی:تورم یا حفره سر عصبی بینایی، افزایش فشار داخل چشم، فشرده سازی ورید توسط تومور.
ترومبوز ورید مرکزی شبکیه باعث کاهش سریع بدون درد در دقت بینایی به دهه یا صدها می شود. چشم بیمار از چشم های خونریزی شبکیه چندگانه، فتوهای "vatoobraznye"، رگ های پیچیده و همچنین تورم سر عصبی چشم را نشان می دهد.
فوندوس چشم به عنوان تصویری از یک گوجه فرنگی خرد شده (شکل 14.6) توصیف شده است.
ترومبوز شاخه ای از رگ مرکزی شبکیه ممکن است؛ در این حالت، تغییرات بالا تنها در ناحیه شاخه ای که تحت تاثیر اکلوژن قرار گرفته اند، تقریبا هرگز فراتر از خط افقی افقی نیستند (شکل 14.7).
درمان ترومبوز ورید مرکزی شبکیه مبتنی بر حذف زودهنگام انسداد ورید (درمان اتیترروپیک همراه با درمانگر) و تجویز داروهای ضد تلقیح (به عنوان مثال استیل اسلسیلیک اسید در دوز 150 تا 75 میلی گرم در روز) است. معاینه بالینی حداقل یک بار در 2 هفته به مدت 6 ماه انجام می شود تا به موقع تشخیص وقوع neovascularization و گلوکوم ثانویه و انجام انعقاد لیزر شبکیه شبکیه باشد. پیش آگهی انسداد بستگی به نوع انسداد و میزان آسیب شبکیه و همچنین افزایش احتمال فشار داخل چشم (گلوکوم ثانویه) دارد که معمولا 3-4 ماه پس از ترومبوز ورید مرکزی شبکیه اتفاق می افتد.
انسداد شریان مرکزی شبکیه
انسداد شریان مرکزی شبکیه در مردان بالای 60 سال رایج است.
اتولوژی و پاتوژنز
بیشتر انسداد شریان مرکزی شبکیه ناشی از آمبولی است.
• ترومبوآمبولی می تواند در طی انفارکتوس میوکارد (به علت ترومبوز پاریتال)، فرآیندهای روماتیسمی در دریچه ها، و همچنین در ضایعات آترواسکلروز از شریان های کاروتید (معمول یا داخلی) رخ دهد.
• آمبولی میکروبی با اندوکاردیت باکتریایی امکان پذیر است.
• آمبولی کلسترول ناشی از فروپاشی پلاک آترواسکلروتیک شریان شایع یا داخلی است.
علل نادرتر از انسداد شریان مرکزی شبکیه، آرتریت یا نوریت چشم است که منجر به خونریزی عروقی می شود.
توقف گردش خون در شریان های شبکیه منجر به ادم ایسکمیک لایه های داخلی شبکیه می شود و در طول زمان آتروفی و گلیوز آن رخ می دهد.
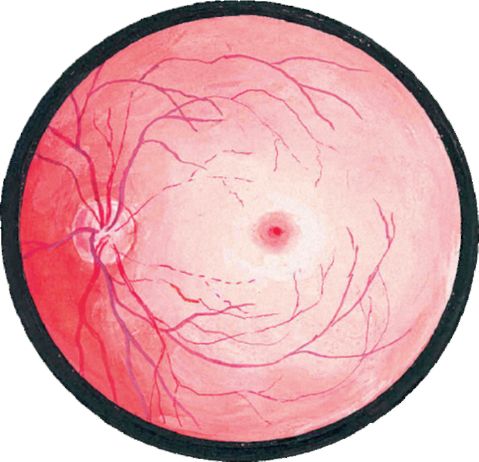
شکل 14.8Embolism از شریان مرکزی شبکیه
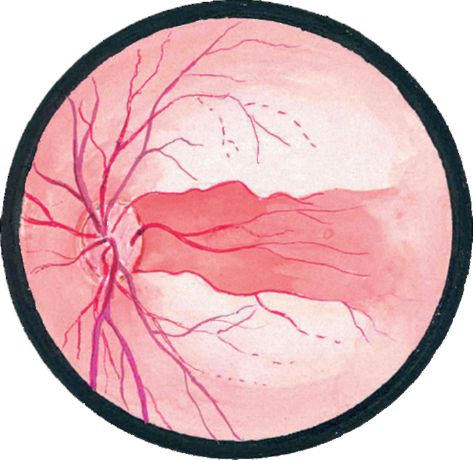
شکل 14.9Embolism در شريان مرکزی شبکيه در حضور شريان کولورکتينال
شکل 14.10محکم شدن شاخه زمانی پایینتر از شریان مرکزی شبکیه. Embolus در لومن عروق در سر عصبی چشم قابل مشاهده است.
تصویر بالینی
انسداد شریان مرکزی شبکیه ناگهان، بسیار سریع (در عرض چند ثانیه یا چند دقیقه) بدون درد بدون درد قبل از شمارش انگشتان صورت یا حس نور است. هنگامی که چشم در چشم شبکیه چشم تاثیر می گذارد سفید به خاکستری به دلیل ادم. شریان ها و رگهای شبکیه به طور قابل توجهی تنگ شده اند، گاهی اوقات در شریان مرکزی شبکیه قابل مشاهده است. در ناحیه فوئولا، شبکیه نازک است و کوروئید از طریق آن ظاهر می شود - نشانه ای از "استخوان گیلاس" (fooles قرمز روشن در برابر یک پس زمینه خاکستری از یک شبکیه ادمثمار، به شکل 14.8).
در بعضی از بیماران، در حضور یک شریان رگهای حیوانی، قسمت کوچکی از شبکیه تقریبا بدون تغییر در منطقه مربوطه حفظ می شود (شکل 14.9). گاهی اوقات در چنین مواردی، حدت بینایی بالا حفظ می شود (اما زمینه دید به شدت محدود است).
با انسداد شاخه های شريان مرکزی شبکيه، انسداد بيشتر به قسمت اطراف، اغلب در مکان های بي اختياری شريان شبکيه، واقع شده است. علائم بیماری بستگی به اندازه و موقعیت منطقه آسیب دیده شبکیه دارد. اگر انسداد رخ دهد
عروق مگس، حدت بینایی نیز بسیار کاهش می یابد
(شکل 14.10).
درمان
آسیب برگشت ناپذیر به شبکیه، 1 تا 1.5 ساعت پس از پایان کامل جریان خون شریانی در شبکیه ایجاد می شود. از آنجایی که اکلوژن به ندرت کامل است، باید تلاش کرد تا جریان خون را به آرتریت شبکیه مرکزی بازگرداند، اگر مدت زمان کاهش بینایی کمتر از 24 ساعت باشد. وظیفه درمان این است dilation از عروق و جابجایی آمبولی به شاخه های شریانی محیطی است.
• بیمار باید در موقعیت خواب قرار گیرد تا جریان خون در شبکیه افزایش یابد.
• فشار داخل چشم به وسیله ماساژ چشم، پارازنتز داخل اتاق قدام و مصرف 2 قرص استازولامید 250 میلی گرم هر بار کاهش می یابد.
• اسپاسم عروق با تزریق داخل وریدی 2 میلی لیتر از محلول پاپاورین 2٪ حذف می شود.
• سکته مغزی مجاری شريان شبکيه با اجازه دادن به بيمار، در هر 2 ساعت 10 دقيقه در معرض هوا قرار دادن مخلوطی از 95٪ اکسیژن و 5٪ دی اکسید کربن (کربوژن) است.
• درمان فیبرینولیتیک ناکارآمد است و در کشور ما گسترده نیست.
امتحانات بعدی حداقل یک بار در 2 هفته انجام می شود. هنگامی که rubeosis (neovascularization) تشخیص داده می شود، عنبیه انعقاد لیزر panretinal شبکیه را انجام می دهد.
رتینوپاتی دیابتی
رتینوپاتی دیابتی - یکی از بیشترین علل مشترک کوری عوامل اصلی خطر بر میزان شیوع و پیشرفت رتینوپاتی دیابتی شامل طول مدت و نوع دیابت، میزان جبران آن، سطح فشار خونو وضعیت کلیه ها. پس از 10 سال تشخیص دیابت، بروز رتینوپاتی 60 درصد است و بعد از 30 سال ضایعات شبکیه در تقریبا همه بیماران تشخیص داده می شود.
پاتوژنز
در طول هیپرگلیسمی، به علت اضافه بار مسیر آلدو ردوکتاز، سوربیتول در اندوتلیوم عروقی شبکیه تجمع می یابد.
کی، که منجر به اختلال در عملکرد سلول می شود. علاوه بر این، گلوتاتيون غيرآنزيمي پروتئين نقش مشخصي دارد.
سلولهای اندوتلیوم به تدریج ناپدید می شوند و تخلیه کیسه ای مویرگ ها، میکروآنوریسم ها شکل می گیرد. در microaneurysms، تداوم مانع هماتالکتال مختل می شود، که منجر به آزاد شدن قسمت مایع خون به بافت شبکیه می شود. لیپوپروتئین های خروجی در ضخامت شبکیه سپرده می شوند و اکسودات "سخت" را تشکیل می دهند که شدت آن با سطح لیپید پلاسما خون مرتبط است. علاوه بر این، تخریب جریان خون در میکروآنوریسم به ایجاد ترومبوز منجر می شود،
از بین بردن مویرگ ها و ایسکمی شبکیه؛ چنین مناطقی با چشم پزشکی به عنوان کانون های خاکستری روشن با خطوط فازی قابل مشاهده هستند - "کانون vatoobrae". در آینده، با پیشرفت ایسکمی، رگه ها یک شکل مشخص و حلقه ای شکل می گیرند، تعداد زیادی از آناستوموزهای کوچک عصبی مصنوعی ظاهر می شوند.
ایسکمی شبکیه منجر به انتشار مواد angiogenic است که تحریک رشد fibrovascular. عروق تازه تشکیل شده در ناحیه سر عصبی بینایی، در شبکیه ظاهر می شوند، در کنار سطح خلفی بدن شیشه ای رشد می کنند و نفوذ می کنند. از آنجایی که دیوار آنها از لحاظ عملکردی معیوب است، آنها به آسانی آسیب می بینند، که منجر به خونریزی های شیشه ای و تشکیل غشاهای بافت همبند می شود (شکل 11.11). رشد و انقباض این غشاها منجر به جدا شدن شبکیه و از بین رفتن بینایی می شود.
بنابراین، فرآیندهای اساسی زیر در توسعه رتینوپاتی دیابتی می تواند متفاوت باشد:
• تشکیل میکروآنوریسم؛
• نفوذپذیری عروقی غیرطبیعی، انسداد عروقی؛
• neovascularization و تکثیر فیبری؛
• انقباض بافت فیبرو مغلوب و کشش شبکیه.
شکل 14.11رتینوپاتی دیابتی پرولیفراتیو: غشایی که در حفره شیشه ای با تعداد زیادی عروق و خونریزی تازه تشکیل می شود
طبقه بندی و تصویر بالینی
فرم های اصلی زیر - مراحل رتینوپاتی دیابتی:
رتینوپاتی غیر پرولیفراتیو؛
رتینوپاتی preproliferative؛
رتینوپاتی پرولیفراتوری
ماکولوپاتی دیابتی را می توان با هر مرحله از رتینوپاتی ترکیب کرد.
رتینوپاتی غیر پرولیفراتیک در این مرحله، میکروآنوریسم، خونریزی، "سخت" ترانسودات و فوکوس "واتوبرازن" شناسایی می شوند (شکل 14.12). مهمترین عنصر رتینوپاتی غیر پرولیفراتیو ادم شبکیه است. هنگامی که در ناحیه ماکولا قرار می گیرد، می تواند منجر به کاهش چشمگیر بینایی شود.
رتینوپاتی preproliferative. در این مرحله از ایسکمی افزایش روند و تغییرات پاتولوژیک پس از آن از دیوار سرب عروقی به ظاهر از اختلالات وریدی (انبساط، پیچ خوردگی، منجوق دوزی، حلقه عروقی)، اختلالات عروق کوچک intraretinal (شنت) تعداد زیادی از تپش قلب "پنبه مانند" و تکثر خونریزی در شبکیه چشم (شکل 14.13 )
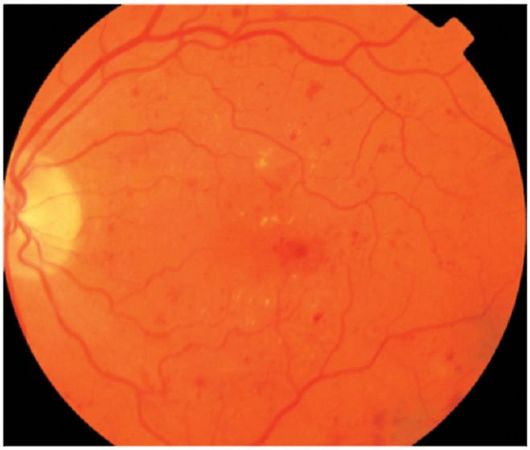
شکل 14.12رتینوپاتی دیابتی غیر پرولیفراتیک
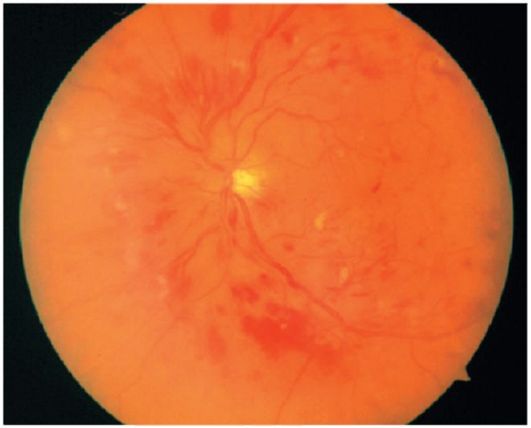
شکل 14.13رتینوپاتی دیابتی پیشگیرنده کننده
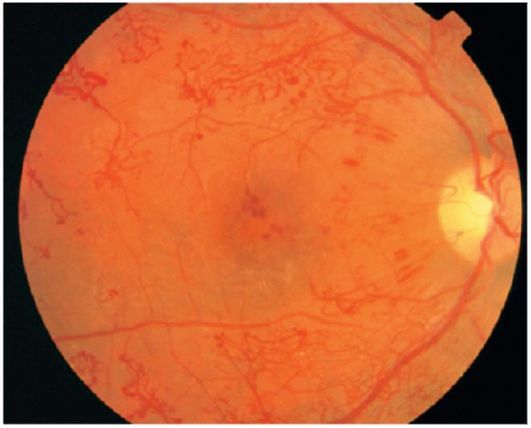
شکل 14.14رتینوپاتی دیابتی پرولیفراتیو
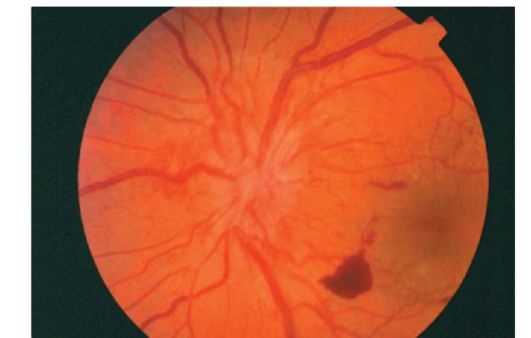
شکل 14.15خونریزی قبل از بیهوشی در رتینوپاتی دیابتی پرولیفراتیو
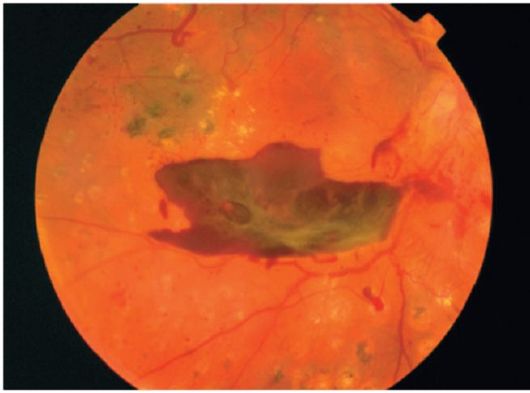
شکل 14.16خونریزی قبل از تولد (retrovitreal)، گلیوز، عروق فعال تازه تشکیل شده؛ زخم های قابل مشاهده پس از انعقاد لیزر، علائمی برای درمان مداوم وجود دارد
رتینوپاتی پرولیفراتوری (شکل 14.14). این مرحله با دو نوع تکثیر - عروق (neovascularization) و فیبری (گلیوز) مشخص می شود.
رگهای تازه تشکیل شده در ابتدا بین غشای هیالوئید خلفی بدن شیشه و شبکیه رشد می کنند و سپس به بدن شیشه تبدیل می شوند. دیوار ناسازگاری عروق جدید اغلب منجر به خونریزی retrovitrealnym (شکل 14.15).
خونریزی های مجدد باعث تکثیر سلول های گلیال می شوند. نخ های اتصال بافت بین شبکیه و غشای شیشه ای شکل می گیرند
می تواند باعث جدا شدن شبکیه شود
(شکل 14.16).
درمان
اصول اساسی:
جبران پایدار دیابت، عادی شدن فشار خون و اصلاح دیس لیپیدمی؛
درمان ضایعات شبکیه (داروی، لیزر و جراحی).
درمان دارویی به منظور بهبود دیواره عروق و پیشگیری از ترومبوز تجویز تبدیل کننده آنژیوتانسین angioprotectors آنزیم، داروهای مؤثر بر رئولوژی خون و برخی داروهای دیگر. با این حال، در حال حاضر استانداردهای توصیه شده برای درمان پزشکی رتینوپاتی دیابتی وجود ندارد.
انعقاد لیزر شبکیه - فقط راه موثر درمان رتینوپاتی دیابتی پیشگیرنده و پرولیفراتیو. این هدف در تخریب بخشی از شبکیه ایسکمیک است و بنابراین حذف محرک برای تولید عوامل آنژیوژنیک است. با لیزر پان رتینال، لیزر 2000 تا 3000 لیزر با قطر 200 تا 500 میکرومتر به شبکیه خارج از منطقه ماکولا اعمال می شود (شکل 14.17).
انعقاد لیزر کانونی و انعقاد لیزر از نوع "شبکه" با ادم ماکولا انجام می شود. هدف از این مداخله کاهش ادم شبکیه و تثبیت حدت بینایی است.
در طول انعقاد لیزر، جذب انرژی در اپیتلیوم رنگی و کروئید اتفاق می افتد، بنابراین لایه ای از الیاف عصبی کمی آسیب دیده است. در نتیجه، انعقاد پان رتینال اثرات نسبتا کوچک دارد توابع بصری - سازگاری تاریک و بینایی محیطی با چشم انداز مرکزی ادامه می یابد.
قبل از اینکه لیزر در دسترس قرار گیرد، 50٪ از بیماران مبتلا به رتینوپاتی دیابتی تازه تشخیص داده شد که بعد از پنج سال، کمتر از 0.1 بود. اگر انعقاد پان شبکیه به موقع انجام شود، تعدادی از این بیماران به 5٪ کاهش می یابد. قبل از انجام انعقاد لیزر، بیمار باید مطلع شود که درمان با هدف جلوگیری از کاهش بیشتر بینایی، و نه بازگویی حدت بینایی طبیعی است.
کریورتینوپکسی هنگامی که انعقاد لیزر غیرممکن است (مثلا زمانی که opacity های چشم چشم پوشیده شده است) نشان داده شود، و همچنین زمانی که اثر آن ناکافی است. تخریب سرد شبکیه از طریق اسکلرا منجر به آتروفی ناحیه ایسکمیک و در نتیجه بهبود فرایندهای متابولیک و گردش خون در شبکیه باقی مانده است. Cryoretinopexy در فیبروز شدید منع شده است، چرا که مداخله می تواند منجر به کشش جدا شدن شبکیه به علت فعال شدن پروبیوتیپ فیبروآسولیک شود.
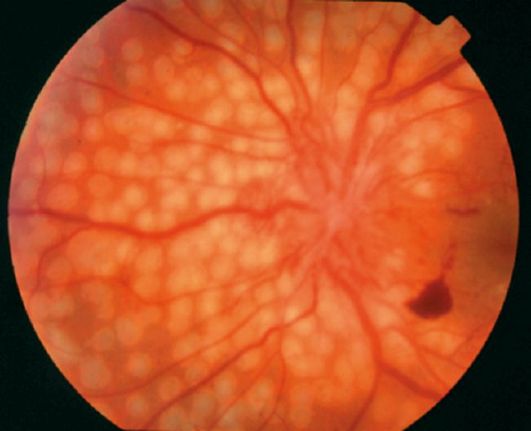
شکل 14.17Coagulae لیزر تازه در فوندوس رتینوپاتی دیابتی پرولیفراتیو
Vitrectomyخونریزی های کوچک به داخل شیشه در طی چند ماه خود جذب می شوند. با این حال، اگر خونریزی شیشه ای در عرض 6 ماه حل نشده باشد، احتمال برداشتن بدن شیشه ای با خون باید در نظر گرفته شود. یکی دیگر از نشانه های برای ویترکتومی کشش شبکیه است. در طی ویتروکتومی، یک نوک خاص به طور همزمان قطعات و aspirates بدن شیشه، که جایگزین نمک است.
مشاهده چشم پزشکان
پس از شناسایی دیابت، بیمار باید به وسیله چشم پزشک در اسرع وقت مورد بررسی قرار گیرد. اگر هیچ تغییری در دیابت وجود نداشته باشد، آزمایشات بیشتر یک بار در سال انجام می شود. لازم است تمام بیماران را مورد بررسی قرار دهیم. دیابت قندی قبل از شروع درمان شدید انسولین (یا انتقال به درمان انسولین).
پس از تشخیص "رتینوپاتی دیابتی" ایجاد می شود، یک آزمایش انجام می شود:
با رتینوپاتی غیر پرولیفراتیو - یک بار در هر 6 ماه؛
با رتینوپاتی preproliferative - یک بار در هر 3 ماه (پس از انجام انعقاد لیزر لیزر شبکیه)؛
هنگامی که رتینوپاتی پرولیفراتیو - یک بار در هر 2 ماه (پس از انجام انعقاد لیزر لیزر شبکیه)؛
در حضور ادم ماکولا - یک بار در هر 3 ماه (پس از انجام انعقاد لیزر کانونی شبکیه).
تغییرات شبکیه در فشار خون بالا
تغییرات در فوندوس به عنوان فشار خون بالا و با پرفشاری خون شریانی ثانویه ایجاد می شود. مراحل زیر تغییرات شبکیه ای تشخیص داده می شوند: آنژیوپاتی، آنژیوکلروز، رتینوپاتی و نوروپروتئینوپاتی.
هیپرتانسیون آنژیوپاتیبا تنگ شدن آرتروز و وریدهای واریسی مشخص می شود. نسبت کالیبراسیون شریان ها
شکل 14.18علائم Chiasm arteriovenous در آنژیوسکلروز هیپرتانسیون
![]()
شکل 14.19سه درجه از علائم چینی عروق کرونر
و رگه ها به 1: 4 می رسد (معمولی 2: 3). دوچرخه ای از شریان ها در یک زاویه نابالغ و درون ناحیه ماکولا پیچیده شده است (نشانه گویست).
هیپرتانسیون آنژیوزکلروزبه واسطه تغییرات آترواسکلروز ظاهر می شود که ضخیم شدن دیواره عروق خونی است. چنین تغییراتی در فوندوس می تواند نه تنها در برابر پس زمینه فشار خون شریانی، بلکه در بیماران مبتلا به آترواسکلروز شدید ایجاد کند. عروق به نظر می رسد سیم "مس" و "نقره ای". شریان های سفت و سخت سفت و سخت بر روی رگ ها فشار می آورند، به همین علت یک علامت شکم شریانی-آدرنال ظاهر می شود (علامت Salus-Gunn، شکل 14.18). سه شدت این عارضه وجود دارد (شکل 14-19):
من - باریک و خم کوچک رگ در جایی که شریان آن عبور می کند؛
II - باریک تر شدن رگه و گسترش آمپول آن به حوزه از نقطه تقاطع؛
III - رگ به نظر می رسد که در محل تقاطع، شرط عبور از آن است که آترواسکلروتیک تغییر کرده است.
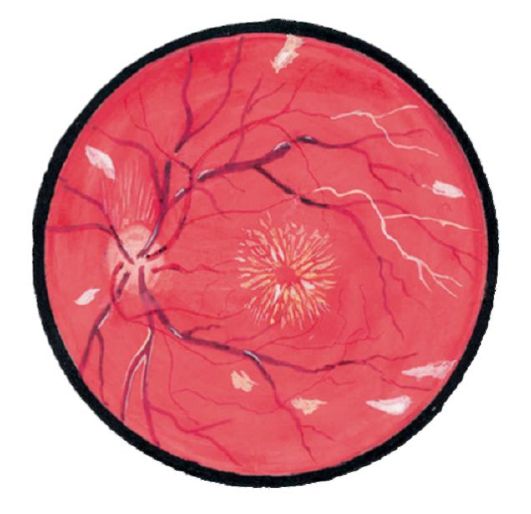
رتینوپاتی فشار خون بالا با ظهور ترانسودا "سخت" در منطقه ماکولا (نشانه "ستاره")، "پنبه مانند" و کانون از خونریزی در قالب شعله های آتش (شکل 14.20) مشخص می شود.
هیپرتانسیون نوروپروتئینوپاتیبیان شده در التهاب ادم عصب بینایی. هنگامی که چشم پزشکی چشم خود را از روی شبکیه چشم می بیند و خطوط دیسک را تار می کند.
شکل 14.20تظاهرات چشم پزشکی از رتینوپاتی پرفشاری خون
هیچ همبستگی دقیقی بین مرحله فشار خون بالا، فشار خون و تغییرات فوندوس وجود ندارد. تغییرات فوندوس در فشار خون شریانی نیاز ندارد، به عنوان یک قاعده، درمان چشم پزشکی. بررسی فوندوس در بیمار بدون رتینوپاتی 1 بار در 6-12 ماه انجام می شود.
دیستروفی و دیابتی
بیماری ها
در میان این بیماری های شبکیه مهم ترین دژنراسیون ماکولا و رتینیت پیگمنتوزا وابسته به سن. بیماری های شایع مانند رتینوششی، دیستروفی مخروطی، بیماری Stargardt، دیستروفی Vitelliform (بهترین بیماری)، Leber amaurosis، سوراخ ماکولا و برخی دیگر، کمتر رایج است.
دژنراسیون ماکولار مرتبط با سن
ديستروفي ماکولي مرتبط با سن (اسکلروتيک، فاکتوريل)، علت اصلي از دست دادن ديد مرکزی است. فراوانی بیماری به سن بستگی دارد و بعد از 55 سال به طور قابل توجهی افزایش می یابد.
دژنراسیون ماکولار مرتبط با سن - این یک فرآیند دیستروفی مزمن در اپیتلیوم رنگی شبکیه، غشاء بروش و کوریوپاپیلاریها است. در توسعه این بیماری، پراکسیداسیون لیپید، تغییر در نفوذ پذیری غشاء بروش و تغییرات اسکلروتیک در عروق کوروئیدی نقش مهمی دارد. در نتیجه این فرایندها، محصولات مختلف مبادله به صورت druses در با غشای بروش با سن سپرده می شوند.
اختلال در فرایندهای متابولیسم می تواند منجر به آتروفی اپیتلیوم رنگدانه شود و سپس لایه های دیگری از شبکیه و کروئید ("خشک" شکل ديستروفي ماکولا).
عملكرد فاكتورهاي آنژيوژنيك در پاسخ به هيپوكسي ناشي از نئوكوسولاريزاسيون، جوانه زني عروق تازه اي از كوروئيد زير شبكيه است. دیوار این عروق ناقص است و به راحتی تخریب می شود. خونریزی های زیر رتینال به فیبروز پیشرونده و ایجاد بافت زخم در ناحیه ماقول منجر می شود. این شکل دژنراسیون ماکولا به نام اگزوداتیو یا "مرطوب" نامیده می شود.
دژنراسیون ماکولا مربوط به سن منجر به ظهور گاوهای مرکزی می شود. در شکل اتروفیک، اسکاتومای مرکزی معمولا کوچک است و ممکن است بینایی 0.1-0.3 باشد. با شکل اگزوداتیو اسکاتوم، آن را به اندازه قابل توجهی می رساند، که باعث کاهش چشمگیر بینایی 0.02 یا کمتر می شود. بینایی محیطی معمولا مختل نمی شود، که به بیماران امکان می دهد در یک محیط آشنا حرکت کنند. Ophthalmoscopy می تواند تغییرات زیر را تشخیص:
در فرم "خشک" - drusen، تقویت یا تضعیف رنگدانه چشم روز و ضایعات آتروفیک در ماکولا؛
در یک فرم اگزوادی، neovascularization subretinal (غشاء عروقی)، خونریزی و ادم شبکیه و در مرحله نهایی، گلیوز تعریف می شود.
درمان مؤثر برای "خشک" دیستروفی ماکولا وجود ندارد. تمام روش های کاربردی درمان به منظور تثبیت فرایند آسیب شناسی هدف قرار می گیرند. برای این منظور، آنتی اکسیدان ها (کاروتنوئیدها، ویتامین های A، C، E و غیره)، آنتوسیانوسید ها (زغال اخته) و داروهای حاوی روی و سلنیوم استفاده می شود.
هنگامی که شکل اگزوداوی درمان عمدتا به تخریب عروق تازه شکل گرفته و، به این ترتیب، پایان دادن به فرآیندهای اکسوداسیون و زخم است. روشهای اصلی درمان عبارتند از انعقاد ليزر شبکيه و درمان فوتوديناميک. در سال های اخیر، توسعه داروهای آنژیوژنیک ضد ان.
• انعقاد لیزر شبکیه می تواند از بین رفتن پیشرونده بینایی جلوگیری کند، تنها اگر عروق تازه شکل گرفته در زیر فوئولوس هنوز منتشر نشده باشد. بنابراین، با استفاده از آنژیوگرافی فلورسنت یا آنژیوگرافی با سبز اندوسیانین سبب می شود که neovascularization choroidal به طور اولیه مورد ارزیابی قرار گیرد.
• درمان فوتودینامیک هدف اسکلروز عروق تازه شکل گرفته در زیر فوئولا است. برای انجام این کار، دارو ورتاپورفین وریدی، که در عروق خونی پاتولوژیک تجمع پیدا می کند. فعال سازی ترکیبات حساس به نور با یک لیزر خاص، باعث خاموش شدن عروق تازه تشکیل شده و شبکیه عصبی عصبی که در بالای این منطقه واقع شده است آسیب دیده است.
اثر داروهای ضد انگیوژن برای مهار فاکتور رشد اندوتلیال عروقی است.
دژنراسیون رنگدانه شبکیه
دژنراسیون رنگدانه - این یک گروه از بیماری هایی است که با اختلال دیدگی گرگ و میش، تنگ شدن زمینه بصری و تغییرات رنگی شبکیه مشخص می شود. فرکانس دژنراسیون رنگدانه شبکیه در جمعیت های مختلف متفاوت است و معمولا 1: 4000-5000 است.
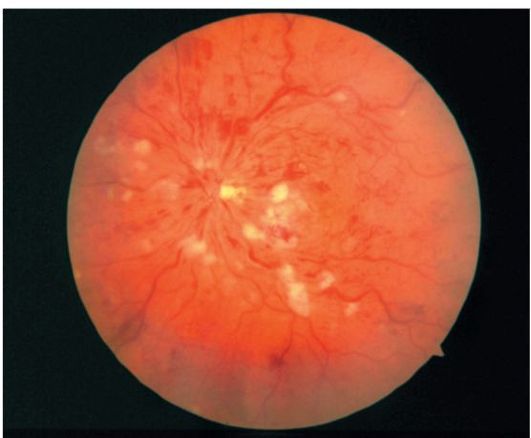
علت این بیماری به طور کامل ثابت نشده است. در 60٪ موارد، سندرم ارثی مشخص شده است. در ابتدا، فورترپسپتورها (عمدتا چوب) در طول دژنراسیون رنگدانه تحت تأثیر قرار می گیرند. به تدریج، لایه رنگدانه، عروق شبکیه و عصب بینایی در فرآیند دخیل هستند.
اولین علائم دژنراسیون رنگدانه شبکیه در سن 30 تا 30 سالگی دیده می شود. بیماران از بدتر شکایت می کنند. نمایش گرگ و میش. به تدریج، با پیچیدگی زمینه های بصری با توسعه میدان "لوله" از نظر وجود دارد. تغییرات همزمان در ناحیه ماکولا (ادم کیستی، تشکیل غشاء پیش از رحم، آتروفی اپیتلیوم رنگدانه و افسون ها) اغلب منجر به اختلال در بینایی می شود.
افتالموسکوپی اجازه می دهد تا مراحل اولیه برای شناسایی ضایعات پیگمانته در قالب "سلول های استخوان" در حاشیه شبکیه ری. با گذشت زمان، عروق شبکیه تنگ تر، و دیسک نوری رنگ مومی (شکل 14.21) می شود.
با گذشت زمان از این بیماری، تغییرات فوق در ناحیه ماکولا و همچنین آب مروارید خلفی شکل شکل تشخیص داده می شوند.
Electroetinography به شما امکان تشخیص بیماری را در مراحل اولیه خود، حتی در بیماران بدون تغییر قابل ملاحظه در فوندوس. همچنین کاهش تطبیق تاریک و محدود کردن زمینه های بصری از شدت های مختلف را پیدا کنید.
هیچ درمان موثر برای دژنراسیون رنگدانه شبکیه وجود ندارد. بعضی از آنها دوره کم، باعث کاهش استفاده از آنتی اکسیدان ها و عوامل افزایش جریان خون به شبکیه می شود. هنگام طراحی یک خانواده، این بیماران به مشاوره ژنتیکی نیاز دارند.
شکل 14.21.دژنراسیون رنگدانه شبکیه
رتیینا
شبکیه شامل لایه های نوروزی و رنگدانه است. چسبندگی تنگی بین این لایه ها تنها در منطقه خط دندانه و سر عصبی بینایی وجود دارد. در مناطق باقی مانده، آنها با استفاده از پیچیده پلی ساکارید شل، و همچنین از طریق یک شیب اسمزی که مایع و یون را به کروئید حذف می کند، به یکدیگر متصل می شوند.
وقتی بخشی از عصب نقرسی جدا شده از شبکیه از اپیتلیوم رنگدانه خارج می شود. اغلب، جدایی شبکیه در گروه سنی 55 تا 75 ساله رشد می کند. در نزدیکی، جدا شدن شبکیه ممکن است در سن 20 تا 30 سال رخ دهد.
طبقه بندی
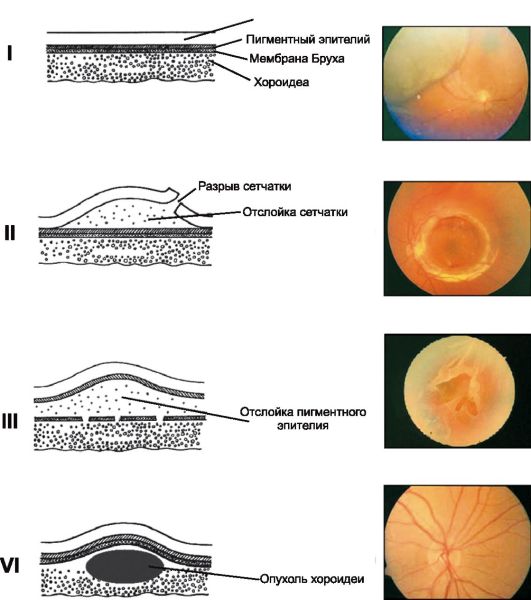
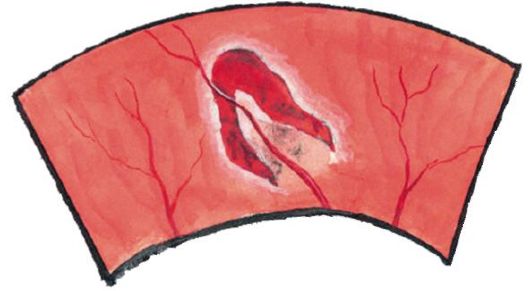
رگماتوژن، اگزوداتيو و کشش شبکيه جدا وجود دارد.
• جدایی رماتوژنیکوقتی شبکیه شکسته می شود (شکل 14.22) رخ می دهد. بخشی مایع شیشه از طریق پارگی لایه نوروژنز شبکیه نفوذ کرده و آن را از اپیتلیوم رنگدانه خارج می کند. اغلب این پارگی ها به علت دیستروفی محیطی شبکیه (به عنوان مثال، با درجه بالایی از نزدیک بینی) یا جداسازی خلفی شیشه ای (در اغلب افراد 60-70 سال رخ می دهد) ایجاد می شود.
• جدایی کششیناشی از کشیدن (کشش) از عصبی بافت پاتولوژیک شبکیه چشم یافت شده در مایع زجاجیه (با رتینوپاتی پرولیفراتیو دیابتی، رتینوپاتی نوزادان نارس، پس از نفوذ زخم های کره چشم). با شکست های کششی بیان شده است
شکل 14.22پارگی شبکیه اسکله
شکل 14.23.پارگی شبکیه ای به علت کشش شیشه ای
شبکیه، در این مورد آنها از کشش-rmatomatogenous جدایی صحبت می کنند (شکل 14.23).
• جدایی اگزوادامزمانی رخ می دهد که سیال تجمع می یابد بین لایه های شبکیه به علت فرآیند آسیب شناختی در کروئید (تومور، انزال مادرزادی یا التهاب).
با جدا شدن شبکیه، فرآیندهای دژنراتیو در آن رشد می کنند.
تصویر بالینی
انفجار شبکیه ممکن است پیش از "فلاش نور" و "رعد و برق"، ناشی از تحریک مکانیکی شبکیه در نتیجه کشش آن باشد. علامت شناختی جدایی شبکیه بستگی به محل و مقیاس ضایعه دارد.
• جداسازی شبکیه مرکزی با کاهش شدید حدت بینایی همراه است قبل از شمارش انگشتان یا درک نور. بیماران از یک "پرده" سیاه و یا سایه در نظر می گیرند که مربوط به قسمت جدا شده شبکیه است.
• جداسازی شبکیه محیطی، به ویژه در قسمت های پایین آن، حتی ممکن است چندین سال بدون علائم ظاهر شود.
تشخیص
مطالعه زمینه بصری اجازه می دهد تا اسکوموتوسی نسبی را در منطقه جدایی شناسایی کند. رفلکس فوندوس صورتی با جدایی مرکزی شبکیه یا خونریزی های عظیم در بدن تضعیف می شود
بدن شیشه ای
شبکیه چشم جدا از چشم، به عنوان یک ساختار موجی خاکستری قابل مشاهده است، نسبت به سر عصبی بینایی و یا شبکیه غیر جدا شده (شکل 14.24). در صورت انزوای روماتوژنیک، اشک های چرخه نعل اسبی و "شکستن درب" اغلب یافت می شوند. انسداد پلک چشم به دلیل جدا شدن آن از خط دندانه (رتینودیالیز) منجر به جدا شدن شبکیه می شود.
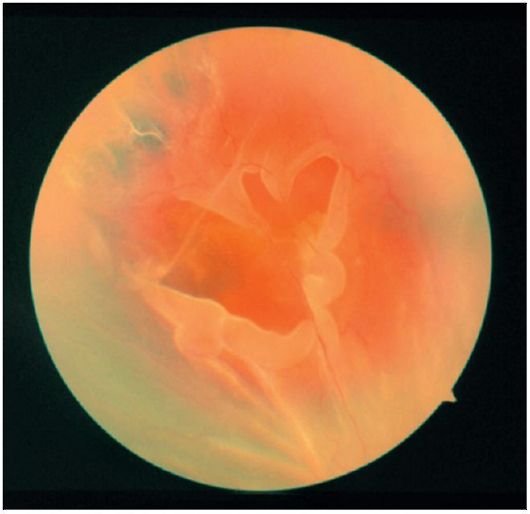
شکل 14.24.جداسازی شبکهای با پارگی
اگر خونریزی در بدن شیشه ای وجود داشته باشد، ممکن است افسردگی ناخوشایند باشد. در چنین مواردی، سونوگرافی B-scan در تشخیص کمک می کند.
درمان
• جدایی شبکیه رگماتوژنیک.درمان با هدف مسدود کردن پارگی شبکیه، به عنوان مثال، با استفاده از کریوپکسی transscleral. تماس نزدیکی بین لایه های شبکیه بوسیله دوختن در خارج از بدن تضمین می شود ابرو اسفنج سیلیکون (پر کردن)، که اسکلرا و اپیتلیوم رنگدانه را به چشم فشار می دهد (شکل 14.25). التهاب آسپتیک پس از کریوتراپی، ایجاد یک اسکار متراکم در اطراف پارگی شبکیه را تضمین می کند و مایع زیر زمین به تدریج حل می شود. با استفاده از جایگزین - pneumoretinopexy - تزریق داخل شیشه ای از یک گاز ویژه ساخته شده و پس از عمل بیمار قرار می گیرد در موقعیت اجباری به طوری که حباب گاز بلوک شکستن شبکیه.
• کشش شبکیه جدا.درمان با هدف از بین بردن همه کشش در جهت قدام-عقب است. برای انجام این کار، ابتدا از رشته های بدن شیشه عبور کنید و سپس غشاء را به سطح شبکیه وصل کنید. مایع گاز یا سنگین به داخل حفره شیشه ای تزریق می شود.
• جداسازی شبکیه اگزودا.درمان مبتنی بر اصل etiotropic (به عنوان مثال، درمان از روند التهابی یا حذف تومور کروئید).
بدون درمان، جداسازی شبکیه اغلب منجر به کوری غیرقابل برگشت می شود. درمان مدرن اجازه می دهد تا در 80-90٪ موارد برای دستیابی کامل به شبکیه بدون عود در آینده باشد. اگر سطح ناحیه ماقول تحت تاثیر قرار نگیرد، حدت بینایی بالا می رود. پیش آگهی برای بینایی بهتر است اگر پیوستگی شبکیه در 2-3 روز پس از جدا شدن به دست آید.
