Ako stratiť zrak v jednom oku. Faktory, ktoré prispievajú k neočakávanej slepote. Postupná strata zraku
Náhla slepota (amaurózu) môže byť dôsledkom oddelenia, alebo retinálna ischémia a iných ochorení oka (napríklad, alebo uveitída), lézie optických nervov, bilaterálne lézie zrakové kôry. Pacienti s akútnym rozvojom poškodenia zraku by mali byť naliehavo hospitalizovaní. V tomto prípade sa informácie, ktoré je možné zbierať vyžaduje okamžitú lekársku pomoc na rozvoj ochorenia má zásadný význam a prispieva k rýchlemu stanoveniu diagnózy na javisku nemocnice.
Ale niekedy nie je laserová terapia účinná? Diabetický makulárny edém sa môže vyskytnúť v mnohých formách. Každú úpravu prispôsobujeme. Napríklad, laserová terapia nie je dostatočne účinná na veľmi rozsiahle edémy. vyliaty makrofil. Potom injekciu použijeme priamo do očnej banky. Znižuje opuch. Postup trvá niekoľko minút a nie je bolestivý. Tento liek sa podáva v troch dávkach, niekedy ho musíte zopakovať.
Existuje dostupná operácia? To sa zvyčajne používa v pokročilých prípadoch diabetickej retinopatie, s opakujúcimi sa sklená kataraktu, v prípadoch, kedy je absorpčná neabsorbuje. Liečba pozostáva z rezu sklovité telo s krvou. Namiesto toho, strakatých látka sa zvyčajne podáva plyn alebo zmes plynov, ktoré sú absorbované po určitej dobe, ktorá chráni sietnicu pred rozkladom. Nedávne japonské štúdie ukázali, že vitrektómia významne zlepšuje ostrosť zraku asi o 52%. pacienti.
Náhle slepota v jednom oku je zvyčajne výsledkom poškodenia sietnice a iných štruktúr oka alebo zrakového nervu. Jednou z jej bežných príčin je prechodné cirkulačné poruchy v sietnici. Pacienti sa obyčajne sťažujú na závoj, náhle klesli pred oko a niekedy vzbudzovali len časť zorného poľa. Niekedy zároveň dochádza k porušeniu citlivosti a prechodnej slabosti v protiľahlých končatinách.
Diabetes v rozvinutých krajinách je stále jednou z hlavných príčin slepoty. Je to štátny oftalmológ a vedúci Očnej klinickej nemocnice vo Varšave. To je spôsobené nahromadením tekutiny v centrálnej časti sietnice, t.j. žltá škvrnazodpovedný za jasnú a presnú víziu. Malé cievy sietnice a choroidu sú poškodené kvôli ukladaniu abnormálnych depozitov, hlavne kvôli deštrukcii proteínov tvoriacich bunkovú membránu. Poškodené nádoby vylúhujú krvné zložky a akumulujú tekutinu očná buľvačo spôsobuje opuch sietnice.
Trvanie epizódy - niekoľko minút až niekoľko hodín. V 90% prípadov je príčinou embolizácia sietnice z ulcerózneho aterosklerotického plaku vo vnútornej krčnej tepne, aortálnom oblúku alebo zo srdca (často s léziami ventilov alebo). Menej často je príčinou pokles krvného tlaku u pacienta s hrubou stenózou vnútornej krčnej tepny. Náhle slepota v jednom oku je prekurzorom a mala by byť dôvodom na aktívne vyšetrenie pacienta.
Nespavý diabetes s vysokou hladinou cukru v krvi. Poruchy koagulácie krvi. Najzávažnejšou chorobou sietnice je vekom podmienená makulárna degenerácia a diabetický makulárny edém. Tieto ochorenia spolu s glaukómom a kataraktom sú hlavnou príčinou slepoty na svete.
Môžu sa tiež merať hladiny glukózy v krvi. Závraty sú vždy opísané veľmi subjektívne, čo sťažuje určenie ich príčiny a pôvodu. Pocit straty "pevnej zeme" pod nohami, mierne krútenie, alebo úplné zmätok týkajúce sa času a miesta? Niekedy sú sprevádzané strachom z náhleho pádu a túžbou rýchlo zmeniť polohu sedenia alebo ležania. Niekedy môže byť súčasťou úplnej fyziológie závraty na uvoľnenom, preplnenom mieste bez raňajok. Ale kedy by sa závraty mali dostať k lekárovi?
Pravdepodobnosť vzniku cievnej mozgovej príhody sa môže znížiť trvalým užívaním aspirínu (100-300 mg denne) alebo nepriamymi antikoagulanciami (pri kardiogénnej embólii). U mladých jedincov môže byť migréna sietnice príčinou prechodnej slepoty v jednom oku. Strata videnia v tomto prípade je migréna aura, ktorá predchádza nástupu bolesti hlavy alebo nastane skoro po jeho nástupe.
Aké sú najčastejšie príčiny vertigo?
Našťastie väčšina vertiga nie je nebezpečná a nepredstavuje hrozbu pre náš život. Medzi najčastejšie príčiny mierneho závratu patrí moravosť, hypoglykémia, ateroskleróza, mozgové artérie, infekcie uší a závrat.
Závrat - ako to vyšetriť
Ak je závraty časté a život ohrozujúce, je dôležité mať dôkladnú diagnostiku. Prvým pacientom, ktorý prejde, je ochorenie v minulosti. Táto fáza nám môže ušetriť veľa času a úsilia pri práci po viacerých lekároch a pri vykonávaní mnohých nepotrebných testov.Avšak aj pri typickej histórii je vhodné vylúčiť používanie špeciálna štúdia patológia karotických artérií a srdca. Diferenciálna diagnostika sa vykonáva tiež s vizuálnou aury vo forme migrujúceho trblietavé scotoma v záchvate klasické, ale vizuálne aura zvyčajne zahŕňa právo a / alebo vľavo zorného poľa v oboch očiach, nie jedno oko, okrem toho, že zostáva viditeľný v tme a pri zatváraní očí.
Preto popisujete vertigo veľmi presne. Najlepšie je vytvoriť denník, v ktorom zaznamenáte všetky príznaky a okolnosti závratov. Diagnostické testy zahŕňajú závraty, krvný morfológia, biochémia, glukózu, sluch, počítačová tomografia a zobrazovanie magnetickou rezonanciou.
Ďalší neurologický príznak, ktorý môže naznačovať neurologické ochorenie, je rozmazané videnie, Najčastejšie je ochorenie v oku. Najčastejším zrakovým postihnutím je krátkozrakosť a hyperopia. Zhoršenie zraku môže znamenať iba prehĺbenie vizuálnych defektov.
Predná ischemická optická neuropatia je spôsobená nedostatočným prietok krvi zadnej ciliárne tepien zásobujúcich optický disk. Klinicky sa prejavuje náhlou stratou zraku v jednom oku, bez bolesti v oku. Diagnóza môže byť ľahko potvrdené v štúdii fundu, identifikovať edém a krvácanie v oblasti optického disku. Najčastejšie sa vyvíja u pacientov s dlhodobou arteriálnou hypertenziou a často u pacientov s vaskulitídou alebo.
Ochorenia z pohľadu - aký je dôvod?
Nystagmus a kolitída, najmä tie, ktoré sa náhle objavia u ľudí, ktorí sú jasne viditeľné, vyžadujú okamžitú lekársku pomoc. Vizuálne poruchy sa vyskytujú vtedy, keď náš mozog a konkrétnejšie vizuálna kôra nedosiahnu všetky impulzy oka. Poruchy videnia môžu byť dôsledkom poškodenia vizuálnej cesty na rôznych úrovniach. Vizuálne postihnutie vyplývajúce z anatomických problémov môže byť rozdelené do troch typov. Patológia môže zahŕňať očné bulvy, optický nerv, impulzívny mozog alebo optickú kôru.
V 5% prípadov (najmä u pacientov starších ako 65 rokov) je neuropatia spojená s časnou arteritídou a vyžaduje okamžité podanie kortikosteroidnej liečby, aby sa zabránilo druhému poškodeniu očí. Diagnózu časovej arteritídy uľahčuje identifikácia bolestivých indukcií a absencie pulzácie temporálnej artérie a príznakov reumatickej polymyalgie. Menej často sa vyskytuje zadná ischemická neuropatia optického nervu. Obvykle je spôsobená kombináciou ťažkej anémie a arteriálnej hypotenzie a môže byť príčinou nervového infarktu v retrobulbárnej oblasti.
Slabý - falošný poplach alebo hrozba?
Mdloby sú náhle, rýchle a spätné straty vedomia, ktoré spôsobujú prerušenie prívodu krvi do mozgu. To je spojené so znížením svalového tonusu všetkých svalov tela, ktoré najčastejšie spôsobujú pád. Existujú klinické situácie, ktoré pripomínajú synkopu, ale nie je to tak. Ako rozoznať neškodnú synkopu od neurologických ochorení?
Rôzne mdloby, rôzne dôvody
Najčastejšie príčiny synkopy zahŕňajú ortostatické synkopy, reflexné a srdcové príhody. Prvé dva typy synkopy sú fyziologické reakcie a nemali by nás obťažovať. Medzi hlavné príčiny synkopy patria: cievne ochorenia, hlavné vnútorné krvácanie, hormonálne poruchy, nervové a mozgové poruchy, vedľajšie účinky určitých liekov.
Niekedy dochádza k zadnej ischemickej neuropatii na pozadí masívnej strate krvi počas operácie, gastrointestinálneho krvácania a zranenia. Zmeny v fundusu chýbajú. Pri hypertenzívnej kríze môže byť náhly pokles videnia spôsobený spazom retinálnych arteriol alebo ischemickým edémom hlavy zrakového nervu. Zbytočne rýchly pokles krvného tlaku môže viesť k infarktu hlavy z optického nervu.
Ide o dočasnú stratu videnia, podobne ako klesajúca opona. Toto môže predchádzať trvalej strate zraku, sekundárne kvôli dočasnej arteritíde alebo embolizácii, takže diagnóza príčiny môže zachrániť víziu. Optický nerv je poškodený, ak sú zadné ciliárne tepny upchaté zápalový proces alebo arterioskleróza. Skúška s očnými kruhmi ukazuje bledý, nepriehľadný disk, opuchnutý.
Arteriálne dočasné. Diagnóza tohto stavu je dôležitá, pretože existuje riziko poškodenia druhého oka, ak sa liečba nezačne. Prispieva k zmenenému všeobecnému stavu, k zákalu dolnej čeľuste a k bolestiam hlavy a temporálnych tepien. Môže byť spojená s reumatickou polymyalgiou. Aterosklerotická ischemická optická neuropatia. Hypertenzia, poruchy lipidovej myolýzy a môžu predisponovať mladých pacientov k tomuto ochoreniu. Liečba predisponujúcich faktorov môže zachrániť zrak druhého oka.
Optická neuritída - zápalové demyelinizačné ochorenie - často zahŕňa retrobulbárna časť nervu (optické neuritídy), tak v primárnej štúdii fundu patológie možno nájsť. U väčšiny pacientov je okrem prudkého poklesu videnia bolesť v oku, ktorá sa zhoršuje jej pohybom. Choroba sa často rozvíja v mladom veku, môže sa opakovať a je často prvým prejavom roztrúsenej sklerózy.
occlusion centrálna tepna sietnice. To je sprevádzané prudkou stratou videnia, ku ktorej dochádza niekoľko sekúnd po oklúzii. v 90% prípadov sa zraková ostrosť mení medzi vnímaním svetla a počtom prstov. Po niekoľkých sekundách dochádza k zlyhaniu pupilárnej poruchy, ktorá predchádza zmenám v sietnici o jednu hodinu. Sieťka vyzerá veľmi biela a ukazuje červenú náplasť zodpovedajúcu makuli. Oklúzia sa obvykle vyskytuje v dôsledku trombózy alebo embólie. Liečba: vystavenie silného tlaku na očnú guľku môže viesť k obštrukcii, ale neexistuje žiadna bezpečná liečba; ak oklúzia trvá viac ako hodinu, optický nerv sa stáva atrofovaný, čo spôsobuje slepotu.
Intravenózne podávanie veľkých dávok metylprednizolónu (1 g na deň počas 3 dní) urýchľuje regeneráciu. Náhla slepota v oboch očiach môže byť prejavom toxickej neuropatie optických nervov. Toxická neuropatia môže byť spojená s otravou metylalkoholu, etylénglykolu (nemrznúca zmes) alebo oxidom uhoľnatým. Ďalšie postupný rozvoj neuropatia, zrakový nerv atrofia s rastovú fázu, bez disk opuchu môže byť spôsobená množstvom liekov - chloramfenikol (chloramfenikol), amiodarón, streptomycín, izoniazid, penicilamín, digoxínom, ciprofloxacín a otravy olovom, arzén alebo tália.
Ak je niektorá vetva sietnice ťažká, retinálne a vizuálne zmeny sú iba na zavlažovanej strane. Toto je obzvlášť častá príčina straty zraku u diabetických pacientov s neofaktívnymi retinálnymi procesmi. Môže sa takisto vyskytnúť pri krvácanej diateze, oddelení sietnice a pri oklúzii. centrálna sietnica alebo jej pobočiek. Ak je množstvo krvi dostatočne veľké na to, aby zabránilo zraku, červený reflex chýba a sietnicu nemožno vidieť. Krvácanie do sklovca sa spontánne vyrieši.
Slepota môže byť tiež dôsledkom stagnácie a vývoj očného disku (benígna intrakraniálna hypertenzia alebo mozgových nádorov). Ona často predchádza prechodné epizódy rozmazané videnie v jednom alebo oboch očí, ktoré vyplývajú zo zmeny polohy tela, a pokračuje po dobu niekoľkých sekúnd či minút.
To je dôvod, prečo terapeutické správanie pozostáva z čakania v prípade skutočného krvácania a je zamerané proti príčine. Malé množstvo krvi vytvára sklovité vločky, ktoré nezasahujú do príliš veľkého videnia. Oklúzia centrálnej retinálnej žily. Jeho výskyt sa zvyšuje s vekom. Je to bežnejšie ako arteriálna oklúzia. Predispozičnými faktormi sú jednoduchý chronický glaukóm, artérioskleróza a polycytémia. Ak postihuje celý lúmen centrálnej žily sietnice, náhla strata videnia je sprevádzaná poklesom ostrosti zraku.
Pri pretrvávajúcej výskyt potrebné podávanie metylprednizolón (250-500 mg intravenózne) a urgentná konzultácie očného lekára a neurochirurga. Ostro vznikli slepotu oboch očí môže byť tiež dôsledkom infarktu dvojstranných nosičovotylovom laloku (kortikálnej slepota), a vyskytujú sa v dôsledku oklúzia bazilárnej tepny (zvyčajne v dôsledku embólie), alebo dlhodobé systémové hypotenzia. Aterosklerotické plaky vo vertebrálnych artériách obvykle slúžia ako zdroj embólie.
Skúška očnej gule je ako "západ slnka počas búrky". Dlhodobá prognóza je premenlivá, s možnosťou zlepšenia s variabilnou dĺžkou trvania 6 mesiacov až jeden rok. periférne videnie má tendenciu zlepšovať najviac a zanecháva videnie makuly. Hlavnými problémami sú makulárny a neovaskulárny glaukóm, sekundárny v dôsledku neovaskularizácie dúhovky. Približne jedna tretina postihnutých očných bulbov má významné miesto pre fluorescenčnú perfuzórnu angiografiu; polovica z nich sa bude rozvíjať v smere neovaskulárneho glaukómu.
slepoty často predchádza epizódami vertebrobazilárního nedostatočnosti s jednostrannou alebo obojstrannou parestézia alebo paréza, ataxia, dyzartria, hemianopsia, závraty, dvojité videnie. Na rozdiel od bilaterálnej slepoty spôsobenej poškodením optických nervov, pupilárne reakcie zostávajú nedotknuté v kortikálnej slepote.
Laserová fotokoagulácia pankreasu je účinná pri liečení a prevencii neovaskulárneho glaukómu. V súčasnosti neexistuje žiadna účinná liečba makulárneho edému po oklúzii centrálnej retinálnej žily. Zastrešenie niektorých vetiev sietnice. Je to spôsobené jednostrannou stratou zraku a zmenami pozadia v oblasti. Nedostatok kapilárnej infúzie sietnice môže viesť k vzniku nekomplikovanej cievnej sietnice. Liečba vaskulárnych ne-charakteristík znižuje riziko krvácania vnútroočnou cestou o 50%.
Odstránenie sietnice
Makulárny edém, ktorý pretrváva niekoľko mesiacov bez akéhokoľvek zlepšenia, sa môže liečiť makulárnou fotokoaguláciou s argónom. Ďalšie príčiny náhlej straty očí. Strata videnia, slabé videnie a poškodenie zraku sú termíny, ktoré sa používajú na opis širokej škály problémov so zrakom. Niekedy je strata videnia spôsobená niektorými problémami so zrakom a niekedy aj s mozgovými problémami. Vizuálne podnety a spôsob spracovávania informácií po celom svete sú dôležité pre rozvíjajúce sa dieťa.
U niektorých pacientov s kortikálnej slepoty vyvíja anosognosia: pacient popiera existenciu slepoty a tvrdí, že v miestnosti je tma, alebo jednoducho zabudol body. Akútna slepota môže mať psychogénny charakter a byť jedným z prejavov hystérie. Typicky, títo pacienti (väčšinou mladé ženy), tvrdí, že všade okolo nich v tme (pacienti s organickou kortikálnej slepoty, často ťažké popísať svoje vizuálne vnemy).
Strata videnia môže ovplyvniť, ako dieťa chápe a pracuje vo svete, obmedzuje informácie a rozsah udalostí, ktorým je vystavený. To môže ovplyvniť vývoj dieťaťa z hľadiska kognitívnych, emočných a fyzických schopností.
Deti s ťažkým zrakovým postihnutím majú väčšiu šancu na to, aby mali viac príležitostí ako tie s miernejšou formou. Niektoré z výrazov používaných na popis straty videnia môžu byť mätúce. Strata videnia, slabé videnie alebo poškodenie zraku sa používa na opísanie niekoľkých podmienok, ktoré ovplyvňujú schopnosť vidieť. Pojem "nevidiaci" znamená stratu straty zraku určenú na určenie oprávnenosti na dávky.
História často odhalí ďalšie hysterické symptómy (knedlík v krku, psevdoparezy, hysterické záchvaty, Mutis, hysterické poruchy chôdze). Pohlavné reakcie sú normálne, bez príznakov stonky. Na rozdiel od ostatných, povinná prítomnosť extrémneho záujmu a ktoré môžu slúžiť ako ďalší diagnostické kritériá, pacienti často nie sú rušení, ale skôr pokoj, a niekedy dokonca aj tajomne usmieval ( "hviezdne nezáujem").
Dočasná strata zraku zvyčajne prichádza zrazu do jedného oka, je bezbolestný a je opísaný pacientmi ako náhly tieň. Táto podmienka môže trvať niekoľko minút, potom sa vízia vráti. Niekedy sa táto podmienka opakuje znova a znova. Môže sa vyskytnúť v remeň strata videnia a na druhom oku.
Obvykle dochádza k dočasnej strate videnia u starších pacientov trpiacich aterosklerózou a rôznymi vaskulárnymi ochoreniami. Dôvodom môže byť malá trombov (krvných zrazenín), ktoré sú oddelené od stien tepien a ciev vstupujúcich do oka, retinálna cievne zásobenie bloku. Keď sa zrazí krvná zrazenina, zničí sa a zrak sa obnoví. Trombóza alebo embólia sa zvyčajne vyskytuje v karotických alebo koronárnych (srdcových) tepnách. Embolus môže byť cholesterol alebo kryštály vápnika.
Táto téma je zaradená do kategórie " prechodné ischemické ataky ", Čo môže dokonca vyplynúť srdcový záchvat alebo urážka .
Súčasne sú uvedené štúdie krvných ciev a je možné predpísať antikoagulanciá.
tiež akútna strata videnia Môže to byť spôsobené ďalšími problémami, napríklad:
- Očkovanie vertebrálnych artérií, ktoré sa podieľajú na prívode krvi do vizuálneho laloku mozgu.
- Zvýšený intrakraniálny tlak (tlak tekutiny okolo mozgu). Zvýšenie intrakraniálnej indukcie môže spôsobiť okamžitú stratu videnia, najmä keď sa osoba zmení na pozíciu (napríklad zo sediacej pozície do stojacej pozície).
- Spazmus orbitálnej artérie dodávajúcej sietnici krvou. On tiež môže, aj keď veľmi zriedkavo) spôsobiť dočasnú stratu videnia v oku.
Oklúzia (oklúzia) centrálnej retinálnej artérie
Ak sa do retinálnej tepny dostane krvná zrazenina alebo embólia, môže byť zablokovaná, krvný tok môže byť zastavený a videnie môže stratiť. V niektorých prípadoch sa krvná zrazenina môže rýchlo rozpustiť, zatiaľ čo vízia sa môže zotaviť.
Avšak v prípade dostatočne veľkého trombu nie je zrak obnovený. Zvyčajne pacient nemá bolesť. Bolesti zvyčajne chýbajú. Ak sa prívod krvi do sietnice zastaví viac ako 1,5 hodiny (približne), zrak sa nemusí zotaviť ani po resorpcii krvnej zrazeniny a pri obnovení krvného obehu.
(Na obrázku Biela šípka zobrazuje krvnú zrazeninu tepny.) Táto podmienka indikuje riziko srdcového infarktu alebo cievnej mozgovej príhody.
Ak sa pacient ihneď obráti k oftalmológovi, predpísaná liečba pomôže zabrániť nezvratná strata videnia.
Oklúzia centrálnej retinálnej žily
 Venózny odtok z ciev sietnice prepravované jediným plavidlom - centrálna retinálna žila, Ak je táto žila zablokovaná, môžu sa vyskytnúť rôzne problémy, ktoré sú úmerné stupňu obštrukcie. V prípade takejto patológie pacient poznamenáva:
Venózny odtok z ciev sietnice prepravované jediným plavidlom - centrálna retinálna žila, Ak je táto žila zablokovaná, môžu sa vyskytnúť rôzne problémy, ktoré sú úmerné stupňu obštrukcie. V prípade takejto patológie pacient poznamenáva:
rozmazané videnie
* rozmazanie obrazu,
* vzhľad plávajúcej opar
* strata vizuálnych polí.
Tieto zmeny sa vyskytujú neočakávane a postupujú počas určitého časového obdobia (niekoľko hodín až niekoľko dní). Tieto zmeny sa zvyčajne vyskytujú v jednom oku, zriedka v oboch ociach.
Základom tejto patológie sú spravidla cievne zmeny, krvné zrazeniny (ako pri upchatých tepnách).
Najviac účinnej liečby toto ochorenie je liečba sprievodných ochorení (diabetes, hypertenzia, ateroskleróza) v nádeji, že prietok krvi bude obnovený.
V približne tretine všetkých prípadov je vízia takmer úplne obnovená, v tretej - zostáva na rovnakej úrovni av tretine - dochádza k ďalšiemu zhoršeniu a výraznej strate videnia.
V tých najťažších situáciách sa musia uchýliť laserové ošetrenie aby sa zabránilo nebezpečným formám glaukóm, Laserová liečba však neobnoví víziu.
Mŕtvica. Strata zraku s ťahmi
urážka - Toto je porušenie krvného obehu mozgu v dôsledku zablokovania cievy. Ak dôjde k zablokovaniu v cievach dodávajúcich vizuálne laloky mozgu, môže dôjsť k strate videnia. Keď nastane malá oblasť poškodenia, vypadne malá časť zorného poľa (tzv slepá škvrna).
Existujú dva vizuálne mozgové laloky - pravé a ľavé. V ľavej časti je vytvorený vizuálny obraz z pravých polovíc sietnice oboch očí, vpravo - z ľavej polovice. Preto pri porážke jednej polovici mozgu dochádza v obidvoch očích k strate zodpovedajúcich plôch zorného poľa.
Liečba zdvihu, vyskytujúce sa v cievnom systéme dodávajúcom tylový lalok mozgu, vykonáva rovnako ako akékoľvek liečenie mŕtvice, s pomocou terapeuta a neurológom.
Klinika oftalmológie
Príčiny straty zraku
Strata videnia (amaurosis) môže byť dôsledkom oddelenia, alebo retinálna ischémia a iných ochorení oka (napr. Glaukóm alebo uveitída), lézie optických nervov, bilaterálne lézie zrakové kôry. Pacienti s akútnym rozvojom poškodenia zraku by mali byť naliehavo hospitalizovaní. V tomto prípade sa informácie, ktoré je možné zbierať núdzové lekárov o strate rozvoja, je dôležitá a pomáha k rýchlemu stanoveniu diagnózy na javisku nemocnice. V tomto článku budeme diskutovať o tom, čo náhla strata zraku, príčiny tejto choroby.
Príčiny straty zraku a slepoty
Náhla strata zraku v jednom oku je zvyčajne výsledkom poškodenia sietnice a iných štruktúr oka alebo zrakového nervu. Jednou z jej bežných príčin je prechodné cirkulačné poruchy v sietnici. Pacienti sa obyčajne sťažujú na závoj, náhle klesli pred oko a niekedy vzbudzovali len časť zorného poľa. Niekedy zároveň dochádza k porušeniu citlivosti a prechodnej slabosti v protiľahlých končatinách. Trvanie epizódy - niekoľko minút až niekoľko hodín.
V 90% prípadov, je príčinou - retinálnej artérie embólia z ulcerácie aterosklerotických plátov vo vnútornej karotídy alebo oblúka aorty srdca (často v léziách ventilov alebo fibrilácia predsiení). Menej často je príčinou straty zraku pokles krvného tlaku u pacienta s hrubým stenózou vnútornej krčnej tepny. Náhla strata zraku v jednom oku je prekurzorom cievnej mozgovej príhody a mala by byť dôvodom na aktívne vyšetrenie pacienta. Pravdepodobnosť zdvihu môže byť znížená o kontinuálny aspirínu (100 až 300 mg na deň), alebo antikoagulanciá (pre kardiogénneho embólia).
Migréna ako príčina straty zraku
U mladých jedincov môže byť migréna sietnice príčinou prechodnej slepoty v jednom oku. Pokles videnia v tomto prípade je migréna aura, ktorá predchádza nástupu bolesti hlavy alebo nastáva krátko po jej nástupe. Avšak aj s typickou históriou je vhodné vylúčiť pomocou špeciálnej štúdie patológiu krčnej tepny a srdca. Diferenciálna diagnostika sa vykonáva tiež s vizuálnou aury vo forme migrujúceho trblietavé scotoma v záchvate klasickej migrény, ale vizuálne aury obvykle zahŕňa právo a / alebo ľavej zorné pole v oboch očiach, nie jedno oko, okrem toho, že zostáva viditeľný v tme a pri zatváraní očí ,
Strata videnia v dôsledku ischemickej neuropatie
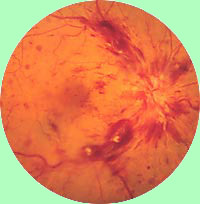
Predná ischemická neuropatia optického nervu je spôsobená nedostatočným prietokom krvi do zadnej ciliárnej artérie dodávajúcej optický nerv. Klinicky sa prejavuje náhlou stratou zraku v jednom oku, bez bolesti v oku. Diagnózu straty zraku možno ľahko potvrdiť vyšetrením fundusu, ktorý odhaľuje opuch a krvácanie v oblasti hlavy zrakového nervu.
Najčastejšie sa vyvíja u pacientov s dlhodobou arteriálnou hypertenziou a diabetes mellitus, často u pacientov s vaskulitídou alebo polycytémiou. V 5% prípadov (najmä bežné u pacientov starších ako 65 rokov), neuropatia spojené s temporálnej arteritídy a vyžaduje okamžitú vymenovanie kortikosteroidov pre prevenciu straty druhého oka. Diagnóza temporálnej arteritídy uľahčila detekcia ochorení a nedostatok zhutnenie pulzácie temporálnej tepny a znaky reumatická polymyalgia.
Menej často sa vyskytuje zadná ischemická neuropatia optického nervu. Obvykle je spôsobená kombináciou ťažkej anémie a arteriálnej hypotenzie a môže byť príčinou nervového infarktu v retrobulbárnej oblasti. Niekedy dochádza k zadnej ischemickej neuropatii na pozadí masívnej straty krvi počas operácie, gastrointestinálneho krvácania, traumy. Zmeny v fundusu chýbajú. Pri hypertenzívnej kríze môže byť náhly pokles videnia spôsobený spazom retinálnych arteriol alebo ischemickým edémom hlavy zrakového nervu. Zbytočne rýchly pokles krvného tlaku môže viesť k infarktu hlavy z optického nervu.
Príčiny straty zraku: Neuritída optiky
Optická neuritída - zápalové demyelinizačné ochorenie - často zahŕňa retrobulbárna časť nervu (optické neuritídy), tak v primárnej štúdii fundu patológie možno nájsť. U väčšiny pacientov je okrem prudkého poklesu videnia bolesť v oku, ktorá sa zhoršuje jej pohybom. Strata videnia sa často vyvíja v mladom veku, môže sa opakovať a je často prvým prejavom roztrúsenej sklerózy. Intravenózne podávanie veľkých dávok metylprednizolónu (1 g na deň počas 3 dní) urýchľuje regeneráciu.
Strata videnia na pozadí toxickej neuropatie
Náhla slepota v oboch očiach môže byť prejavom toxickej neuropatie optických nervov. Toxická neuropatia môže byť spojená s otravou metylalkoholu, etylénglykolu (nemrznúca zmes) alebo oxidom uhoľnatým. Ďalšie postupný rozvoj neuropatia, zrakový nerv atrofia s rastovú fázu, bez disk opuchu môže byť spôsobená množstvom liekov - chloramfenikol (chloramfenikol), amiodarón, streptomycín, izoniazid, penicilamín, digoxínom, ciprofloxacín a otravy olovom, arzén alebo tália.
Strata videnia v dôsledku zvýšeného intrakraniálneho tlaku
Slepota môže byť spôsobená aj intrakraniálnou hypertenziou a vývojom stagnujúcich diskov optických nervov (s benígnou intrakraniálnou hypertenziou alebo nádormi mozgu). Často predchádza krátke epizódy rozmazaného videnia v jednom alebo oboch očích, ktoré sa vyskytujú vtedy, keď sa mení telesná poloha a trvá niekoľko sekúnd alebo minút. Pri pretrvávajúcej výskyt potrebné podávanie metylprednizolón (250-500 mg intravenózne) a urgentná konzultácie očného lekára a neurochirurga.
Mozgový infarkt mozgu ako príčinu straty zraku
Ostro vznikli slepotu oboch očí môže byť tiež dôsledkom infarktu dvojstranných nosičovotylovom laloku (kortikálnej slepota), a vyskytujú sa v dôsledku oklúzia bazilárnej tepny (zvyčajne v dôsledku embólie), alebo dlhodobé systémové hypotenzia. Aterosklerotické plaky vo vertebrálnych artériách obvykle slúžia ako zdroj embólie. strata zraku je často predchádza epizódami vertebrobazilárního nedostatočnosti s jednostrannou alebo obojstrannou parestézia alebo paréza, ataxia, dyzartria, hemianopsia, závraty, dvojité videnie. Na rozdiel od bilaterálnej slepoty spôsobenej poškodením optických nervov, pupilárne reakcie zostávajú nedotknuté v kortikálnej slepote. Niektorí pacienti s kortikálnou slepotou rozvíjajú anosognózu: takýto pacient popiera prítomnosť slepoty a tvrdí, že miestnosť je tmavá, alebo jednoducho zabudol na okuliare.
Akútna strata videnia ako symptóm hysterie
Akútna strata zraku môže mať psychogénny charakter a byť jedným z prejavov hystérie. Zvyčajne takí pacienti (častejšie mladé ženy) tvrdia, že všetko okolo nich je ponorené do tmy (pacienti s organickou kortikálnou slepotou často ťažko opisujú svoje vizuálne vnemy). História často odhalí ďalšie hysterické symptómy (knedlík v krku, psevdoparezy, hysterické záchvaty, Mutis, hysterické poruchy chôdze). Pohlavné reakcie sú normálne, bez príznakov stonky. Na rozdiel od ostatných, povinná prítomnosť extrémneho záujmu a ktoré môžu slúžiť ako ďalší diagnostické kritériá, pacienti často nie sú rušení, ale skôr pokoj, a niekedy dokonca aj tajomne usmieval ( "hviezdne nezáujem").
urážka
Mŕtvica, liečba mozgovej príhody, prevencia mŕtvice, hemoragická mŕtvica, ischemická mozgová príhoda, Medzinárodné centrum neurochirurgie.
definícia
Mŕtvica sa vyskytuje, keď sa zastaví alebo významne oslabuje prívod krvi do časti mozgu. V dôsledku toho mozog nedostáva dostatok kyslíka a živín, ktoré potrebuje. Po niekoľkých minútach mozgové bunky začnú zomierať.
Mŕtvica je stav, ktorý si vyžaduje naliehavú lekársku starostlivosť, pretože včasné poskytovanie lekárskej starostlivosti môže minimalizovať poškodenie mozgu a možné komplikácie.
Dobrou správou je, že mozgovú príhodu možno vyliečiť a zabrániť. Hlavným prvkom prevencie mozgovej príhody je prísna kontrola hlavných rizikových faktorov mozgovej príhody. Patria sem: vysoká krvný tlak, fajčenie a vysoký cholesterol.
Príznaky mŕtvice
Ak máte podozrenie, že máte vy alebo niekoho, kto sa nachádza v blízkosti teba, môžete mať príznaky. Pamätajte tiež na to, kedy tieto príznaky začali, pretože ich trvanie môže byť dôležité pre výber liečby.
Hlavné príznaky:
- Zhoršená chôdza
- Rušenie reči a porozumenie slov.
- Paralýza alebo necitlivosť na jednej strane tváre alebo celého tela. Môžete pocítiť náhlu necitlivosť, slabosť alebo paralýzu na jednej strane tela. Pokúste sa zdvihnúť obe ruky nad hlavu. Ak začne jedna ruka spadnúť, môžete mať mŕtvicu. Podobne, na jednej strane, ústa môžu spadnúť, keď sa pokúsite usmievať.
- Zhoršenie zraku na jednej alebo na oboch stranách.
- Bolesti hlavy. Náhle silné "z modrej" bolesť hlavy, ktoré môže byť sprevádzané vracaním, závratmi alebo poruchami vedomia.
Kedy by som mal okamžite navštíviť lekára?
Ak zistíte niektorý z vyššie uvedených príznakov, aj keď sa zmení alebo zmizne, okamžite zavolajte sanitku. V prípade mŕtvice sa počíta každú minútu. Nečakajte, aj keď príznaky mŕtvice začnú miznúť. Čím neskôr začne liečba mŕtvice, tým väčšia je pravdepodobnosť poškodenia mozgu a postihnutia. Aby sa maximalizovala účinnosť liečby mozgovej príhody, je potrebné odobrať pacienta do nemocnice do 60 minút od začiatku prvých príznakov.
Čo možno urobiť čakaním na sanitku?
Príčiny mŕtvice
Mŕtvica narušuje prietok krvi cez mozog a poškodzuje mozgovú tkanivu. Existujú dva hlavné typy zdvihu. Najbežnejší typ ischemickej cievnej mozgovej príhody je dôsledok zablokovania prietoku krvi cez tepnu. Iný typ - hemoragická mŕtvica - sa vyskytuje v dôsledku krvácania z mozgovej cievy. Prechodný ischemický záchvat (TIA) - niekedy nazývaný mikro-mŕtvica - vzniká z dočasného narušenia prietoku krvi cez mozog.
Ischemická mozgová príhoda
Takmer 90 percent úderov je ischemické cievne mŕtvice. Vyskytujú sa vtedy, keď sú tepny mozgu zúžené alebo blokované, čo má za následok prudký pokles prietoku krvi v mozgu (ischémia). Nedostatok prietoku krvi zbavuje mozgové bunky kyslíka a živín, bunky môžu začať zomrieť počas niekoľkých minút. Najčastejšími typmi ischemickej mozgovej príhody sú:
- Trombotická mŕtvica. Tento typ mŕtvice sa vyskytuje, keď sa tvorí krvná zrazenina (trombus) v jednej z tepien, ktoré dodávajú krv do mozgu. Zrazenina sa zvyčajne tvorí v oblastiach postihnutých aterosklerózou - ochorením, pri ktorom sú tepny upchaté tukovými nánosmi (plaky). Proces sa môže vyskytnúť v jednej z dvoch krčných tepien, ktoré prechádzajú cez krk a prenášajú krv do mozgu, ako aj do iných tepien krku alebo mozgu.
- Embolická mŕtvica. Embolická mozgová príhoda nastáva, keď sa krvná zrazenina tvorí v krvných cievach mimo mozgu - zvyčajne vo vašom srdci - a krvný tok vstupuje do užších tepien mozgu. Tento typ krvnej zrazeniny sa nazýva embólia. Príčinou je nepravidelný srdcový tep (fibrilácia predsiení). Táto porucha srdcového rytmu môže viesť k vzniku krvných zrazenín v komorách srdca, odkiaľ cestujú do iných častí tela.
Hemoragická mŕtvica
Krvácanie je lekársky termín krvácania. Krvácavá mŕtvica sa vyskytuje vtedy, keď krv v mozgu preteká alebo sa rozbije. Krvácanie do mozgu, môžu vyplývať z viacerých dôvodov, ktoré majú vplyv na krvné cievy, vrátane nekontrolované vysokého krvného tlaku (hypertenzia) a nedostatkov v stenách krvných ciev (aneurysmatických). Menej častá príčina krvácania medzera je arteriovenózne malformácie (AVM), ktorý je cievka tenkostenných krvných ciev, je vrodená choroba. Existujú dva typy hemoragickej mozgovej príhody:
- Intracerebrálne krvácanie, s Tento typ mŕtvice spôsobuje vyliatie krvi z cievy mozgu do okolitého tkaniva s poškodením buniek. Mozgové bunky sú tiež poškodené kvôli poruchám obehu. Vysoký krvný tlak je bežná príčina tento typ hemoragickej mŕtvice. Pri dlhodobej hypertenzii môže vysoký krvný tlak spôsobiť trhliny a zničenie malých tepien v mozgu, čo vedie k krvácaniu.
- Subarachnoidné krvácanie, s tento typ mŕtvice vyvíja krvácanie v tepnách blízko povrchu mozgu a krvácanie sa vyskytuje v priestore medzi povrchom mozgu a lebky. Krvácanie je často signalizované náhlym, silným bolesti hlavy. Tento typ mŕtvice je zvyčajne spojený s ruptúrou aneuryzmy, ktorá môže byť vrodená alebo sa s vekom vyvíja. Po krvácaní môžu krvné cievy mozgu náhodne expandovať alebo zmršťovať (vazospazmus), čo spôsobuje poškodenie mozgových buniek, čím ďalej obmedzuje prietok krvi do častí mozgu.
Prechodný ischemický záchvat (TIA)
Prechodný ischemický záchvat (TIA) - niekedy nazývaný mikroskop - je krátkodobá epizóda nástupu symptómov podobných tým, ktoré sa vyskytujú počas mŕtvice. Príčinou prechodného ischemického záchvatu je dočasné zníženie prietoku krvi do časti mozgu. Vo väčšine prípadov TIA trvá menej ako päť minút.
Tak ako pri ischemickej mozgovej príhode, s TIA, krvná zrazenina narúša prietok krvi do časti mozgu. Ale na rozdiel od mŕtvice, ktorá je charakterizovaná dlhotrvajúcim nedostatkom krvného zásobenia a často nezvratným poškodením tkanív, TIA nespôsobuje významné poškodenie, pretože zablokovanie plavidla je dočasné.
Vyzývajte sa na naliehavú lekársku pomoc, aj keď príznaky ochorenia začnú miznúť. Ak ste mali epizódu TIA, znamená to, že cievy vedúce do mozgu sú čiastočne zablokované alebo zúžené a máte veľké riziko vzniku mŕtvice s výrazným poškodením. Je ťažké diferencovať mŕtvicu a TIA, vedené iba prítomnosťou symptómov choroby. Niektoré z príznakov zmiznú aj za prítomnosti mŕtvice s poškodením mozgu.
Rizikové faktory
Mnoho faktorov môže zvýšiť riziko mŕtvice. Niektoré z týchto faktorov tiež zvyšujú riziko vzniku ochorení srdca. Rizikové faktory pre mŕtvicu zahŕňajú:
- Majú osobnú alebo rodinnú anamnézu mŕtvice, srdcového infarktu alebo TIA.
- Vek 55 rokov a starší.
- Vysoký krvný tlak. Riziko mŕtvice sa začína zvyšovať krvný tlak nad 115/75 mm Hg
- Vysoké hladiny cholesterolu - celkové hladiny cholesterolu nad 5,2 mmol / l.
- Fajčenie cigariet alebo pasívne fajčenie.
- Diabetes.
- Nadváha (index telesnej hmotnosti od 25 do 29 rokov) alebo obezita (index telesnej hmotnosti od 30 rokov a viac).
- Nedostatok telesnej aktivity.
- Kardiovaskulárne ochorenia vrátane srdcového zlyhania, srdcových ochorení, srdcových infekcií alebo abnormálnych srdcových rytmov.
- Použitie antikoncepčných piluliek alebo hormonálnej liečby vrátane estrogénu.
- Používanie alkoholu.
- Použitie liekov.
Vzhľadom na skutočnosť, že riziko mozgovej príhody sa topí s vekom a ženy spravidla žijú dlhšie ako muži, ženy sú častejšie ochorené a zomierajú.
komplikácie
Mŕtvica môže spôsobiť dočasnú alebo trvalú invaliditu v závislosti od času, počas ktorého mozog trpí nedostatkom prietoku krvi a koľko mozgu trpí. Komplikácie môžu zahŕňať:
- Paralýza alebo strata pohybu svalov. Niekedy môže nedostatok prietoku krvi do mozgu spôsobiť paralýzu jednej strany tela alebo stratu kontroly nad určitými svalmi, napríklad na jednej strane tváre osoby. Fyzikálna terapia môže viesť k zlepšeniu pohybov svalov alebo zníženej paralýze.
- Porucha reči alebo prehĺtanie. Mŕtvica môže viesť k porušeniu kontroly svalov v krku a v ústach, čo sťažuje reč, prehĺtanie a celý potravinový proces. Pre človeka môže byť prítomnosť afázie vážnym stavom, v ktorom má problémy s vyjadrovaním myšlienok prostredníctvom jazyka. Triedy s rečovým terapeutom a psychoterapeutom môžu zlepšiť túto podmienku.
- Strata pamäti alebo problémy s porozumením. Spravidla majú ľudia, ktorí utrpeli mŕtvicu, určité poruchy pamäti. Iné môžu mať ťažkosti pri rozhodovaní, odôvodňovaní a chápaní koncepcií. Zlepšenie môže súvisieť s rehabilitačnou liečbou.
- Pain. Niektorí ľudia, ktorí utrpeli mozgovú príhodu, sa môžu sťažovať na bolesť, necitlivosť alebo iné zvláštne pocity v častiach tela postihnutých mozgovou príhodou. Napríklad, ak v ľavej ruke došlo k strate cviku, môžete v tejto ruke pocítiť pocit brnenia. Môžete sa tiež stať citlivými na zmeny teploty. Toto sa nazýva bolesť centrálnej cievnej mozgovej príhody alebo centrálna syndrómu bolesti, Zvyčajne sa komplikácia vyvíja v priebehu niekoľkých týždňov po mŕtvici a môže plynúť časom. Niekedy vyžaduje liečbu.
- Zmeny v správaní a svojpomoc. Ľudia, ktorí utrpeli mŕtvicu, sa môžu viac stať a menej sociálne aktívni. Môžu stratiť schopnosť postarať sa o seba a často potrebujú starostlivosť a každodennú starostlivosť.
Rovnako ako u akéhokoľvek traumatického poranenia mozgu, úspešnosť liečby týchto komplikácií sa bude líšiť od človeka k človeku.
Skúška a diagnostika
Na určenie najvhodnejšej liečebnej metódy musí tím ambulancie zistiť, aký typ mŕtvice má pacient a aké časti mozgu utrpeli. Ďalšie možné príčiny príznakov, ako je nádor na mozgu alebo reakcia na liek, by mali byť vylúčené. Lekár môže použiť nasledujúce vyšetrenia:
- Fyzikálne vyšetrenie. lekár spýtajte sa vás alebo člena rodiny o príznakoch ochorenia, o čase ich výskytu, o liekoch, ktoré užívate, o zraneniach hlavy, o osobnej a rodinnej anamnéze choroby. On bude kontrolovať krvný tlak, počúvať srdce a zvuky (zvuky) nad krčnej tepny, čo môže naznačovať aterosklerózu. Lekár môže tiež použiť oftalmoskop, aby skontroloval príznaky malých kryštálov cholesterolu alebo krvných zrazenín v krvných cievach zadnej časti oka.
- Krvné testy. Krvné testy poskytujú dôležité informácie o tom, ako sa vaše krvné zrazeniny rýchlo, aká je hladina cukru v krvi, ak máte nejakú infekciu, akú úroveň základných chemických parametrov krvi, je dôležité zvoliť metódu liečby mŕtvice.
- Počítačová tomografia (CT). Obraz mozgu, ktorý hrá kľúčovú úlohu pri určovaní prítomnosti cievnej mozgovej príhody a jej typu. Počítačová tomografia pomocou angiografie je špecializovaná štúdia, pri ktorej sa farbivo vstrekuje do žily a röntgenové lúče vytvárajú trojrozmerný obraz krvných ciev v krku a mozgu. Lekári túto štúdiu používajú na vyšetrenie aneuryzmy a arteriovenóznych malformácií s cieľom posúdiť stupeň zúžení tepien. CT vyšetrenie bez angiografie môže poskytnúť obraz mozgu a prejaviť krvácanie, ale poskytuje menej informácií o krvných cievach.
- Zobrazovanie magnetickou rezonanciou (MRI). Pri tomto type vyšetrenia vytvára silné magnetické pole a rádiové vlny trojrozmerný obraz mozgu. MRI môže odhaliť poškodenie mozgového tkaniva pri ischemickej mozgovej príhode. Magnetická rezonančná angiografia (MRA) používa magnetické polia, rádiové vlny a farbivo, ktoré sa vstrekuje do žily na vyhodnotenie artérií krku a mozgu.
- Ultrazvukové vyšetrenie krčných tepien. Tento postup môže vykazovať zúženie tepien alebo prítomnosť krvných zrazenín v krčnej tepne.
- Angiografia.
- Echokardiografia. Ultrazvuková technológia vytvára obraz srdca a umožňuje doktorovi identifikovať krvné zrazeniny v dutinách srdca.
Liečba zdvihu
Núdzové liečenie cievnej mozgovej príhody závisí od jej typu - ischemickej alebo hemoragickej mŕtvice.
Ischemická mozgová príhoda
Na liečbu ischemickej cievnej mozgovej príhody musia lekári rýchlo obnoviť prietok krvi do mozgu.
Liečba liekmi. Terapia s použitím riedidiel by mala začať do 4,5 hodiny - a čím skôr, tým lepšie. To zlepšuje šance na prežitie a znižuje komplikácie mŕtvice. Pre toto použitie:
- Aspirin. Aspirín je najdôkaznejším účinným liekom na okamžité liečenie ischemickej cievnej mozgovej príhody, čím sa znižuje pravdepodobnosť opakovanej mŕtvice. Dávka lieku sa môže meniť.
Môžu sa použiť aj iné prostriedky na riedenie krvi, ako je warfarín, heparín a klopidogrel, ale nie na núdzovú liečbu.
- Zavedenie aktivátora tkanivového plazminogénu (TAP). U niektorých pacientov s ischemickou cievnou mozgovou príhodou je účinná včasné podanie (do 4,5 hodín od začiatku) z aktivátora tkanivového plazminogénu (tPA), čo vedie k rozpusteniu trombu a obnovenie prietoku krvi v zablokované tepny. Zavedenie tohto lieku pri hemoragickej mŕtvici je kontraindikované.
Pri liečbe Ischemické cievne mŕtvice často vyžadujú postupy, ktoré je potrebné vykonať čo najskôr. Toto sú nasledujúce postupy:
- Použitie aktivátora tkanivového plazminogénu (TAP) s dodaním priamo do mozgu. Lekári môžu použiť katétre na injekciu tejto drogy do mozgu.
- Mechanické odstránenie zrazeniny. Lekári tiež používajú katéter na manévre v mozgu s mechanickým odstránením krvnej zrazeniny.
Iné postupy. Na zníženie rizika recidivujúceho mŕtvice alebo TIA môže lekár odporučiť postupy na otvorenie zúžených artérií plaku. Tie môžu zahŕňať:
- Endarterektómia karotických artérií, v tomto postupe chirurg odstráni plaky, ktoré blokujú krčné cievy v krku. Zablokovaná tepna sa otvorí, plaky sa odstránia. Postup môže znížiť riziko ischemickej cievnej mozgovej príhody. Samotná karotidová endarterektómia však môže tiež spôsobiť mŕtvicu alebo srdcový záchvat, čo prispieva k tvorbe krvnej zrazeniny. Na zníženie rizika mŕtvice sa používajú špeciálne filtre na strategických miestach krvného obehu.
- Angioplastika a stentovanie. Angioplastika je ďalšia metóda dilatácie tepien vedúcich do mozgu, zvyčajne karotidových artérií. Pri tomto postupe sa používa balónikový katéter, ktorý pri nafúknutí spôsobuje kontrakciu plaku a rozšírenie artérií. Stentovanie s umiestnením špeciálnych kovových rúrok (stentov) v zúženom priestore tepien, ktoré zostávajú v tepne, zabraňujúce jej zužovaniu, sa bežnejšie používa. Inštalácia stentu v mozgových tepnách (intrakraniálne stentovanie) je podobná ako v karotických tepnách.
Hemoragická mŕtvica
V prípade núdzovej liečby hemoragickej cievnej mozgovej príhody sa zameriava na kontrolu krvácania a zníženie tlaku v mozgu.
Núdzové opatrenia. Ak užívate warfarín alebo protidoštičkové lieky, aby sa predišlo tvorbe krvných zrazenín, ako je clopidogrel (Plavix), môžete priradiť transfúziu krvi alebo lieky proti účinkom warfarínu alebo klopidogrel. Môžu byť potrebné lieky na zníženie krvného tlaku. Používanie aspirínu a aktivátora tkanivového plazminogénu je zakázané, pretože môže zhoršiť krvácanie.
Liečba krvácania zvyčajne zahŕňa odpočinok v posteli. Ak je oblasť krvácania veľká, môže byť potrebná operácia na odstránenie krvi a uvoľnenie tlaku na mozog.
Chirurgická rekonštrukcia krvných ciev. Chirurgia sa môže použiť na opravu niektorých porúch krvných ciev spojených s hemoragickou mozgovou príhodou. Lekár môže odporučiť jeden z týchto postupov po mŕtvici alebo s vysokým rizikom spontánneho pretrhnutia aneuryzmy alebo arteriovenóznej malformácie (AVM):
- Odstránenie aneuryzmy. Drobné svorky sa umiestnia na základňu aneuryzmy a oddelia ju od prietoku krvi v tepne. To môže chrániť aneuryzmus pred prasknutím alebo zabrániť opätovnému krvácaniu z aneuryzmy. Klip zostane na mieste po celú dobu.
- Embolizácia aneuryzmy. Tento postup je alternatívou k orezávaniu aneuryzmy. Lekári používajú katéter na manévrovanie vo vnútri aneuryzmy.
- Chirurgické odstránenie AVM. Chirurgické odstránenie malých AVM v prístupných častiach mozgu môže eliminovať riziko prasknutia a znížiť celkové riziko hemoragickej mozgovej príhody. Toto sa netýka príliš veľkých AVM a hlboko v mozgu.
Zotavenie a rehabilitácia
Po prvých krokoch sa liečba cievnej mozgovej príhody zameriava na pomoc pacientovi obnoviť jeho silu, funkcie a návrat do nezávislého života. Účinok závisí od oblasti poškodeného mozgu a veľkosti poškodenia. Poškodenie na pravej strane mozgu môže ovplyvniť pohyb a pocit na ľavej strane tela. Poškodenie ľavej polovici mozgu môže ovplyvniť pohyb na pravej strane, môže spôsobiť poruchy reči. Okrem toho pacienti s mŕtvicou môžu mať problémy s dýchaním, prehĺtaním, vyrovnávaním a počutím. Možná strata zraku, zhoršená funkcia čriev a močový mechúr.
Ľudia, ktorí utrpeli mŕtvicu, potrebujú liečbu s využitím rehabilitačných programov. Lekár vám pomôže vybrať si program, vzhľadom na vek, celkové zdravie a stupeň zdravotného postihnutia. Ďalej sa berie do úvahy spôsob života, záujmy a priority, prítomnosť ostatných členov rodiny.
Rehabilitačný program môže začať pred prepustením z nemocnice. Môže pokračovať v špecializovaných rehabilitačných oddeleniach, sanatóriách, doma. Stupeň recuperácie po mŕtvici rôznych ľudí odlišné.
Upozornenie na zdvih
Primárny význam pre prevenciu mŕtvice je identifikácia rizikových faktorov, implementácia odporúčaní lekára a dodržiavanie zdravého životného štýlu. Ak ste mali cievnu mozgovú príhodu alebo TIA, tieto opatrenia tiež pomôžu vyhnúť sa opakovanému výskytu. Zdravý životný štýl zahŕňa:
- Kontrola vysokého krvného tlaku (hypertenzia). Ak ste mali cievnu mozgovú príhodu, zníženie krvného tlaku pomôže zabrániť opakovaným prechodným ischemickým záchvatom alebo mŕtvici. Správa stresu, udržiavanie normálnej hmotnosti, obmedzenie príjmu soli a alkoholu udržia krvný tlak pod kontrolou. Pridaním väčšieho množstva draslíka do stravy môžete pomôcť. Okrem odporúčaní týkajúcich sa zmeny životného štýlu môže lekár predpísať lieky na liečbu vysokého krvného tlaku, ako sú diuretiká, kalciové antagonisty, inhibítory angiotenzín konvertujúceho enzýmu (ACE) a blokátory angiotenzínového receptora.
- Nižšie cholesterol a nasýtené tuky vo vašej strave. Potravinové úpravy a použitie statínov sú potrebné na zníženie hladiny cholesterolu.
- Odvykanie od fajčenia. Fajčenie zvyšuje riziko mozgovej príhody u fajčiarov a nefajčiarov, ktorí sú náchylní na pasívne fajčenie. Odvykanie od fajčenia znižuje riziko niekoľko rokov po ukončení liečby.
- Kontrola diabetu. Diabetes môžete ovládať stravou, cvičením, kontrolou hmotnosti a liečbou.
- Podporujte zdravú váhu. Nadváha prispieva k ďalším rizikovým faktorom pri mozgovej príhode, ako je vysoký krvný tlak, kardiovaskulárne ochorenia a cukrovka. Strata hmotnosti môže znížiť krvný tlak a znížiť hladinu cholesterolu.
- Diéta bohatá na ovocie a zeleninu. Diéta obsahujúca päť alebo viac porcií ovocia alebo zeleniny môže znížiť riziko mŕtvice.
- Fyzická aktivita Aeróbne cvičenie znižuje riziko mŕtvice rôznymi spôsobmi. Cvičenie môže znížiť krvný tlak, zvýšiť hladiny lipoproteínov s vysokou hustotou ("dobrý" cholesterol) a tiež zlepšiť celkové zdravie krvných ciev a srdca. Pomáha tiež znižovať telesnú hmotnosť, kontrolovať cukrovku a znižovať stres. 30 minút aktivity - chôdza, beh, plávanie alebo cyklistika - dávajú dobrý výsledok.
Preventívna liečba
Lekár môže tiež zvážiť podávanie lieku, ktorý kombinuje nízke dávky aspirínu a dipyridamolu, na zníženie zrážanlivosti krvi. Snáď vymenovanie klopidogrelu (Plavix) alebo tiklopidínu (Ticlid).
