Як втратити зір на одне око. Фактори, що сприяють наглої сліпоти. Поступова втрата зору
Раптова сліпота (амавроз) може бути наслідком відшарування або ішемії сітківки та інших захворювань ока (наприклад, чи увеїту), ураження зорових нервів, двостороннього ураження зорової кори. Хворих з гостро розвинувся порушенням зору слід негайно госпіталізувати. При цьому інформація, яку вдається зібрати лікаря швидкої допомоги про розвиток захворювання, має важливе значення і допомагає швидко встановити діагноз на госпітальному етапі.
Але іноді лазерна терапія не ефективна? Діабетичний набряк макули може виникати у багатьох формах. Ми відповідним чином адаптуємо кожне лікування. Наприклад, лазерна терапія недостатньо ефективна для дуже великого набряку. пролита макрофілла. Потім ми використовуємо ін'єкцію безпосередньо в очне яблуко. Це зменшує набряк. Процедура займає кілька хвилин і не є болючою. Ліки дається в 3 дозах, іноді вам доводиться повторювати його.
Чи є доступна операція? Він зазвичай використовується в розширених випадках діабетичної ретинопатії, з повторюваними скловидними катарактами, у випадках, коли поглинання не поглинається. Лікування полягає в розрізуванні скловидного тіла разом з кров'ю. Замість склоподібного речовини зазвичай вводять газ або суміш газів, які через деякий час поглинаються, захищаючи сітківку від розпаду. Недавні японські дослідження показали, що вітректомія значно покращує гостроту зору близько 52%. пацієнтів.
Раптова сліпота на одне око зазвичай буває результатом ураження сітківки та інших структур очі або зорового нерва. Одна з частих її причин - минуще порушення кровообігу в сітківці. Зазвичай хворі скаржаться на пелену, раптово опустилася перед оком і іноді захоплюючу лише частина поля зору. Іноді одночасно відзначаються порушення чутливості і минуща слабкість в протилежних кінцівках.
Діабет в розвинених країнах як і раніше залишається однією з основних причин сліпоти. Він є державним офтальмологом і керівником клінічної лікарні очей у Варшаві. Це викликано накопиченням рідини в центральній частині сітківки, тобто жовтою плямою, Відповідальним за чітке, точне зір. Малі судини сітківки і судинної оболонки пошкоджені через осадження аномальних відкладень, головним чином через руйнування білків, які утворюють клітинні мембрани. Пошкоджені судини витравлюють компоненти крові і накопичують рідина в очному яблуці, Викликаючи набряк сітківки.
Тривалість епізоду - від декількох хвилин до декількох годин. У 90% випадків причина - емболія артерії сітківки з виразок атеросклеротичної бляшки у внутрішній сонній артерії, дузі аорти або з серця (часто при ураженні клапанів або). Рідше причиною є падіння артеріального тиску у хворого з грубим стенозом внутрішньої сонної артерії. Раптова сліпота на одне око - провісник і повинна бути приводом для активного обстеження хворого.
Неадмутірованний діабет з високим рівнем цукру в крові. Розлади згортання крові. Найбільш серйозним захворюванням сітківки є вікова макулярна дегенерація і діабетичний макулярної набряк. Ці хвороби, поряд з глаукомою і катарактою, є основною причиною сліпоти в світі.
Рівні глюкози в крові також можуть бути виміряні. Запаморочення завжди описується дуже суб'єктивно, що ускладнює визначення їх причини та походження. Почуття втрати «твердого грунту» під ногами, невелике закручування або, може бути, повна плутанина щодо місця і часу? Іноді вони супроводжуються страхом раптового падіння і бажанням швидко змінити положення сидячи або лежачи. Іноді запаморочення в задушливому, переповненому місці, без сніданку, може бути частиною повної фізіології. Але коли запаморочення повинно спонукати нас відвідати лікаря?
Імовірність розвитку інсульту можна зменшити за допомогою постійного прийому аспірину (100 - 300 мг на добу) або непрямих антикоагулянтів (при кардіогенний емболії). У молодих осіб причиною скороминущої сліпоти на одне око може бути ретинальна мігрень. Падіння зору в цьому випадку представляє собою мігренозну ауру, яка передує нападу головного болю або виникає незабаром після її початку.
Які найбільш часті причини запаморочення?
На щастя, велика частина запаморочення не є небезпечною і не становить загрози для нашого життя. Найбільш частими причинами слабкої запаморочення є морська хвороба, гіпоглікемія, атеросклероз, мозкові артерії, вушні інфекції і запаморочення.
Запаморочення - як його розслідувати
Якщо запаморочення є частим і небезпечним для життя, важливо мати ретельний діагноз. Першим пацієнтом, якому потрібно пройти, є історія хвороби. Цей етап може заощадити нам багато часу і зусиль при роботі після більшої кількості лікарів і виконання багатьох непотрібних тестів.Однак навіть при типовому анамнезі доцільно виключити з допомогою спеціального дослідження патологію сонних артерій і серця. Диференціальний діагноз проводиться також із зоровою аурою у вигляді мігруючої мерехтливої скотоми при нападі класичної, але зорова аура зазвичай залучає праві і / або ліві поля зору в обох очах, а не одне око, крім того, вона залишається видимої в темряві і при закриванні очей.
Ось чому ви дуже точно описуєте своє запаморочення. Найкраще створити щоденник, в якому ви будете записувати все симптоми і обставини виникнення запаморочення. Діагностичні тести на запаморочення включають морфологію крові, біохімію, глюкозу, слух, комп'ютерну томографію та магнітно-резонансну томографію.
Іншим неврологічним симптомом, який може вказувати на неврологічне захворювання, є погіршення зору. Найчастіше хвороба знаходиться в оці. Найбільш поширеними порушеннями зору є короткозорість і далекозорість. Погіршення зору може означати тільки поглиблення вад зору.
Передня ішемічна невропатія зорового нерва викликається недостатністю кровотоку по задній цилиарной артерії, які живлять диск зорового нерва. Клінічно вона проявляється раптової втратою зору на одне око, що не супроводжується болем в очному яблуці. Діагноз можна легко підтвердити при дослідженні очного дна, що виявляє набряк і геморагії в області диска зорового нерва. Найчастіше вона розвивається у хворих з тривалою артеріальною гіпертензією і, нерідко - у хворих васкулитами або.
Хвороби зору - в чому причина?
Ністагм і коліт, особливо ті, які з'являються раптово у людей, які добре видно, вимагають негайної медичної допомоги. Візуальні порушення виникають, коли наш мозок і, більш конкретно, зорова кора, не досягають всіх імпульсів очі. Візуальні порушення можуть бути результатом пошкодження візуального шляху на різних рівнях. Порушення зору, що виникають в результаті анатомічних проблем, можна розділити на три типи. Патологія може включати очне яблуко, зоровий нерв, імпульсивний мозок або зорову кору.
У 5% випадків (особливо часто у хворих старше 65 років) невропатія пов'язана з скроневим артеріїтом і вимагає негайного призначення кортикостероїдної терапії для попередження ураження другого ока. Діагноз височного артериита полегшується при виявленні хворобливого ущільнення і відсутності пульсації скроневої артерії і ознак ревматичної полимиалгии. Рідше зустрічається задня ішемічна невропатія зорового нерва. Зазвичай вона викликається комбінацією важкої анемії і гіпотензії і може бути причиною інфаркту нерва в ретробульбарном відділі.
Непритомність - помилкова тривога або загроза?
Непритомність - це раптова, швидка і зворотна втрата свідомості, яка викликає перерву в кровопостачанні мозку. Це супроводжується зменшенням м'язового тонусу всіх м'язів тіла, що найчастіше є причиною падіння. Існують клінічні ситуації, які нагадують непритомність, але це не так. Як відрізнити нешкідливий непритомність від неврологічних захворювань?
Різні непритомність, різні причини
Найбільш поширені причини синкопа включають ортостатический синкоп, рефлекс і серцеві події. Перші два типи непритомності відносяться до фізіологічних реакцій і не повинні турбувати нас. Основні причини синкопа включають в себе: судинні захворювання, основні внутрішні кровотечі, гормональні розлади, нервові і мозкові розлади, побічні ефекти деяких ліків.
Іноді задня ішемічна невропатія виникає на тлі масивної крововтрати при оперативних втручаннях, шлунково-кишковій кровотечі, травми. Зміни на очному дні відсутні. При гіпертонічному кризі раптове падіння зору може бути наслідком спазму артеріол сітківки або ішемічного набряку диска зорового нерва. Зайве швидке зниження артеріального тиску може призводити до інфаркту диска зорового нерва.
Це тимчасова втрата зору, схожа на падіння завіси. Це може передувати постійної втрати зору, вторинною по відношенню до тимчасового артеріїти або емболії, тому діагноз причини може врятувати бачення. Оптичний нерв пошкоджений, якщо задні циліарного артерії забиті після запального процесу або артеріосклерозу. Іспит очного яблука показує блідий, непрозорий диск, набряклий.
Артеріальна тимчасова. Діагностика цього стану важлива, тому що існує ризик заподіяння шкоди іншій оці, якщо лікування не розпочато. Це супроводжує змінене загальний стан, кульгавість нижньої щелепи і біль в волосистої частини голови і скроневих артеріях. Він може асоціюватися з ревматичної полимиалгией. Атеросклеротична ішемічна оптична невропатія. Гіпертензія, порушення ліпідного миолиза і можуть привертати молодих пацієнтів до цього стану. Лікування факторів може врятувати зір іншому оці.
Неврит зорового нерва - запальне демієлінізуюче захворювання - часто залучає ретробульбарную частина нерва (ретробульбарний неврит), тому при первинному дослідженні очного дна патологію виявити не вдається. У більшості хворих, крім гострого падіння зору, відзначається біль в очному яблуці, що підсилюється при його русі. Захворювання частіше розвивається в молодому віці, може рецидивувати і нерідко буває першим проявом розсіяного склерозу.
оклюзія центральній артерії сітківки. Це супроводжується різкою втратою зору, яка виникає через кілька секунд після оклюзії. в 90% випадків гострота зору змінюється між сприйняттям світу і кількістю пальців. Пов'язаний дефект зіниці відбувається через кілька секунд і передує змінам сітківки на одну годину. Сітківка виглядає дуже білою і показує червоний патч, відповідний макуле. Оклюзія зазвичай відбувається через тромбозу або емболії. Лікування: чинити сильний тиск на очне яблуко може привести до перешкоди, але немає безпечного лікування; якщо оклюзія триває більше години, зоровий нерв стає атрофованим, викликаючи сліпоту.
Внутрішньовенне введення великих доз метилпреднізолону (1 г на добу протягом 3 днів) прискорює відновлення. Раптова сліпота на обидва ока може бути проявом токсичної невропатії зорових нервів. Токсична нейропатія може бути пов'язана з отруєнням метиловим спиртом, етиленгліколь (антифризом) або окисом вуглецю. Більш поступовий розвиток невропатії зорових нервів з наростанням атрофії без фази набряку диска може бути викликано рядом лікарських препаратів - хлорамфениколом (левоміцетином), аміодароном, стрептоміцином, ізоніазидом, пеніциліном, дигоксином, ципрофлоксацином, а також отруєнням свинцем, миш'яком або талієм.
Якщо одна гілка сітківки сітківки утруднена, ретинальні і візуальні зміни знаходяться тільки на зрошуваних стороні. Це особливо часта причина втрати зору у пацієнтів з діабетом з неофакторнимі процесами сітківки. Це може також відбуватися в кровоточивих діатезах, відшаруванні сітківки і в разі оклюзії центральній сітківки або її гілок. Коли кількість крові досить велике, щоб запобігти зір, червоний рефлекс відсутній, і сітківка не може бути візуалізувати. Склоподібне кровотеча дозволяється спонтанно.
Сліпота може бути також наслідком і розвитку застійних дисків зорових нервів (при доброякісної внутрішньочерепної гіпертензії або пухлинах мозку). Їй нерідко передують короткочасні епізоди затуманення зору на один або обидва ока, що виникають при зміні положення тіла і триваючі кілька секунд або хвилин.
Ось чому терапевтичне поведінку складається з очікування в разі фактичного крововиливи і направлено проти причини. Невеликі виділення крові виробляють скловидні пластівці, які не заважають занадто великим зору. Оклюзія центральної вени сітківки. Його захворюваність зростає з віком. Це частіше зустрічається, ніж артеріальна оклюзія. Факторами є проста хронічна глаукома, артеріосклероз і полицитемия. Якщо він впливає на весь просвіт центральної вени сітківки, раптова втрата зору супроводжується зменшенням гостроти зору.
При стійкому падінні зору необхідні введення метилпреднізолону (250 - 500 мг внутрішньовенно крапельно) і термінова консультація офтальмолога і нейрохірурга. Гостро виникла сліпота на обидва ока може бути також наслідком двостороннього інфаркту потиличних часток (коркова сліпота) і наступити в результаті закупорки базилярної артерії (зазвичай в результаті емболії) або тривалої системної гіпотензії. Джерелом емболії зазвичай служать атеросклеротичні бляшки в хребетних артеріях.
Іспит очного яблука схожий на «захід під час шторму». Довгостроковий прогноз є змінним, з можливістю поліпшення зі змінною тривалістю від 6 місяців до одного року; периферичний зір має тенденцію покращувати найбільше, залишаючи зір макули. Основними проблемами є макулярна і неоваскулярная глаукома, вторинна до неоваскуляризации райдужки. Приблизно одна третина уражених очних яблук спостерігається значне місце для інфузорної ангіографії флюоресценції; з них половина буде розвиватися в напрямку неоваскулярной глаукоми.
Розвитку сліпоти часто передують епізоди вертебробазилярной недостатності з односторонніми або двосторонніми парестезиями або парезами, атаксією, дизартрією, гемианопсией, запамороченням, двоїнням. На відміну від двосторонньої сліпоти, викликаної поразкою зорових нервів, при корковою сліпоти залишаються збереженими зіничні реакції.
Лазерна фотокоагуляція підшлункової залози ефективна при лікуванні і профілактиці неоваскулярной глаукоми. в даний час немає ефективного лікування набряку макули після оклюзії центральної вени сітківки. Оклюзія деяких гілок сітківки. Це пов'язано з односторонньою втратою зору і з фоновими змінами в цьому районі. Відсутність капілярної інфузії сітківки може привести до утворення неускладненій судинної сітківки. Лікування судинної неохарактерістікі знижує ризик кровотечі внутрішньоочним шляхом на 50%.
видалення сітківки
Набряк макули, який зберігається протягом декількох місяців без будь-якого поліпшення, можна лікувати за допомогою маккулярной фотокоагуляции аргоном. Інші причини раптової втрати очей. Втрата зору, низького зору та порушення зору - це терміни, які використовуються для опису широкого спектра проблем із зором. Іноді втрата зору може бути спричинена деякими проблемами зору, а іноді і деякими проблемами мозку. Візуальні підказки і спосіб обробки інформації в світі важливі для дитини, що розвивається.
У деяких хворих з корковою сліпотою розвивається анозогнозия: такий хворий заперечує наявність сліпоти, стверджуючи, що в кімнаті темно або він просто забув окуляри. Гостро виникла сліпота може мати психогенний характер і бути одним із проявів істерії. Зазвичай такі хворі (частіше молоді жінки) стверджують, що навколо них все занурене в темряву (хворі з органічної корковою сліпотою нерідко не можуть дати опис своїх зорових відчуттів).
Втрата зору може вплинути на те, як дитина розуміє і працює в світі, обмежуючи інформацію і діапазон подій, яким вона піддається. Це може вплинути на розвиток дитини з точки зору когнітивних, емоційних і фізичних здібностей.
Діти, які страждають серйозним порушенням зору, частіше мають більше можливостей, ніж ті, у кого легша форма. Деякі з термінів, які використовуються для опису втрати зору, можуть збивати з пантелику. Втрата зору, низького зору або порушення зору використовуються для опису декількох умов, які впливають на здатність бачити. Термін «сліпий» означає рівень втрати зору, певний для визначення права на отримання допомоги.
В анамнезі часто виявляються інші істеричні симптоми (ком у горлі, псевдопарез, істеричні припадки, мутизм, істеричні порушення ходи). Зрачковие реакції нормальні, немає стовбурових симптомів. На відміну від тих, що оточують, обов'язкову присутність і крайня стурбованість яких можуть служити додатковим діагностичним критерієм, хворі часто вже не стривожені, а скоріше спокійні, а іноді навіть загадково посміхаються ( «прекраснодушне байдужість»).
Тимчасова втрата зору, як правило, настає раптово в одному оці, є безболісною і описується пацієнтами як раптово виникла тінь. Цей стан може тривати кілька хвилин, потім зір повертається. Іноді такий стан повторюється знову і знову. може виникати в ремінна втрата зору і в другому оці.
Зазвичай тимчасова втрата зору виникає у літніх пацієнтів, які страждають на атеросклероз і різними захворюваннями судин. Причиною можуть бути маленькі тромби (згустки крові), які відриваються від стінки артерій і, потрапляючи в судини очі, блокують кровопостачання сітківки. При руйнуванні тромбу руйнується відновлюється і зір повертається. Тромбози або емболії зазвичай виникає в сонних або коронарних (серцевих) артеріях. Ембол може являти собою кристали холестерину, або кальцію.
Ця проблема відноситься до категорії « транзиторних ішемічних атак «, В результаті яких може виникнути навіть інфаркт або інсульт .
При цьому показані дослідження судин і можливе призначення антикоагулянтів.
також гостра втрата зору може бути викликана іншими проблемами, такими як:
- Закупорка хребетних артерій, що беруть участь в кровопостачанні зорової частки головного мозку.
- Підвищення внутрішньочерепного тиску (тиску рідини, що оточує мозок). Підвищення внутрішньочерепного довленія може викликати миттєву втрату зору, особливо при зміні положення людини (наприклад, з сидячого положення в положення стоячи).
- Спазм очноямковуартерії, що постачає сітківку кров'ю. Він теж може, хоча вкрай рідко) викликати тимчасову втрату зору на оці.
Оклюзія (закупорка) центральної артерії сітківки
При попаданні тромбу або емболії в артерію сітківки, можлива її закупорка, припинення кровотоку і втрата зору. У деяких випадках тромб може швидко розсмоктатися, при цьому зір можнт відновитися.
Однак в разі достатньо великого тромбу зір не відновлюється. Як правило при цьому пацієнт не відчуває болю. Болі при цьому, як правило, відсутні. Якщо кровопостачання сітківки припиняється більш ніж на 1,5 години (приблизно), зір може не відновитися, навіть при розсмоктування тромбу і відновлення циркуляції крові.
(На рис. Білій стрілкою показаний тромб артерії.) Такий стан вказує на ризик інфаркту або інсульту.
Якщо пацієнт негайно звернеться до офтальмолога, призначене лікування, допоможе запобігти необоротну втрату зору.
Оклюзія центральної вени сітківки
 Венозний відтік з судин сітківки ока здійснюється одним єдиним посудиною - центральній веною сітківки. Якщо ця вена закупорюється, можуть виникати різні проблеми, пропорційні ступеня обструкції. У разі такої патології пацієнт помічає:
Венозний відтік з судин сітківки ока здійснюється одним єдиним посудиною - центральній веною сітківки. Якщо ця вена закупорюється, можуть виникати різні проблеми, пропорційні ступеня обструкції. У разі такої патології пацієнт помічає:
* погіршення зору,
* Нечіткість зображення,
* Поява плаваючих помутнінь
* Випадання полів зору.
Ці зміни виникають несподівано і прогресують протягом якогось періоду часу (від декількох годин до декількох діб). Як правило ці зміни виникають в одному оці, рідко - в обох очах.
В основі цієї патології лежать, як правило, судинні зміни, тромби (Так само як і при закупорці артерій).
найбільш ефективне лікування цього захворювання - це лікування супутніх захворювань (діабету, гіпертонічної хвороби, атеросклерозу) в надії, що кровотік відновиться.
Приблизно в третини всіх випадків зір майже повністю відновлюється, в третини - залишається на колишньому рівні, і в третині - відбувається подальше погіршення і значна втрата зору.
У найбільш важких ситуаціях доводиться вдаватися до лазерному лікуванню для запобігання небезпечних форм глаукоми. однак, лазерне лікування не відновить зір.
Інсульт. Втрата зору при інсультах
інсульт - це порушення кровообігу головного мозку в результаті закупорки судини. Якщо закупорка відбувається в судинах, які живлять зорові частки мозку, то при цьому може виникати втрата зору. При невеликій ділянці ураження відбувається випадання невеликої ділянки поля зору (виникає так зване сліпа пляма).
Зорових часток мозку дві - права і ліва. У лівій формується зоровий образ від правих половин сетчаток обох очей, в правій - від лівих половин. Тому при ураженні однієї половини головного мозку відбувається випадання відповідних ділянок полів зору на обох очах.
лікування інсультів. що відбуваються в системі судин, які живлять потиличні частки мозку, проводиться так само, як і лікування будь-якого інсульту, за участю терапевта і невропатолога.
клініка офтальмології
Причини втрати зору
Втрата зору (сліпота) може бути наслідком відшарування або ішемії сітківки та інших захворювань ока (наприклад, глаукоми або увеїту), ураження зорових нервів, двостороннього ураження зорової кори. Хворих з гостро розвинувся порушенням зору слід негайно госпіталізувати. При цьому інформація, яку вдається зібрати лікаря швидкої допомоги про розвиток втрати зору, має важливе значення і допомагає швидко встановити діагноз на госпітальному етапі. У даній статті ми з вами розглянемо, що таке раптова втрата зору, причини цього захворювання.
Причини втрати зору і сліпоти
Раптова втрата зору на одне око зазвичай буває результатом ураження сітківки та інших структур очі або зорового нерва. Одна з частих її причин - минуще порушення кровообігу в сітківці. Зазвичай хворі скаржаться на пелену, раптово опустилася перед оком і іноді захоплюючу лише частина поля зору. Іноді одночасно відзначаються порушення чутливості і минуща слабкість в протилежних кінцівках. Тривалість епізоду - від декількох хвилин до декількох годин.
У 90% випадків причина - емболія артерії сітківки з виразок атеросклеротичної бляшки у внутрішній сонній артерії, дузі аорти або з серця (часто при ураженні клапанів або миготливої аритмії). Рідше причиною втрати зору є падіння артеріального тиску у хворого з грубим стенозом внутрішньої сонної артерії. Раптова втрата зору на одне око - провісник інсульту і повинна бути приводом для активного обстеження хворого. Імовірність розвитку інсульту можна зменшити за допомогою постійного прийому аспірину (100 - 300 мг на добу) або непрямих антикоагулянтів (при кардіогенний емболії).
Мігрень як причина втрати зору
У молодих осіб причиною скороминущої сліпоти на одне око може бути ретинальна мігрень. Падіння зору в цьому випадку представляє собою мігренозну ауру, яка передує нападу головного болю або виникає незабаром після її початку. Однак навіть при типовому анамнезі доцільно виключити з допомогою спеціального дослідження патологію сонних артерій і серця. Диференціальний діагноз проводиться також із зоровою аурою у вигляді мігруючої мерехтливої скотоми при нападі класичної мігрені, але зорова аура зазвичай залучає праві і / або ліві поля зору в обох очах, а не одне око, крім того, вона залишається видимої в темряві і при закриванні очей .
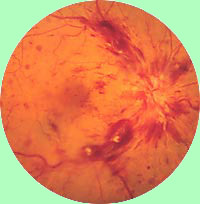
Втрата зору в результаті ішемічної невропатії
Передня ішемічна невропатія зорового нерва викликається недостатністю кровотоку по задній цилиарной артерії, які живлять диск зорового нерва. Клінічно вона проявляється раптової втратою зору на одне око, що не супроводжується болем в очному яблуці. Діагноз втрати зору можна легко підтвердити при дослідженні очного дна, що виявляє набряк і геморагії в області диска зорового нерва.
Найчастіше вона розвивається у хворих з тривалою артеріальною гіпертензією та на цукровий діабет, Нерідко - у хворих васкулитами або полицитемией. У 5% випадків (особливо часто у хворих старше 65 років) невропатія пов'язана з скроневим артеріїтом і вимагає негайного призначення кортикостероїдної терапії для попередження втрати зору другого ока. Діагноз височного артериита полегшується при виявленні хворобливого ущільнення і відсутності пульсації скроневої артерії і ознак ревматичної полимиалгии.
Рідше зустрічається задня ішемічна невропатія зорового нерва. Зазвичай вона викликається комбінацією важкої анемії і гіпотензії і може бути причиною інфаркту нерва в ретробульбарном відділі. Іноді задня ішемічна невропатія виникає на тлі масивної крововтрати при оперативних втручаннях, шлунково-кишковій кровотечі, травми. Зміни на очному дні відсутні. При гіпертонічному кризі раптове падіння зору може бути наслідком спазму артеріол сітківки або ішемічного набряку диска зорового нерва. Зайве швидке зниження артеріального тиску може призводити до інфаркту диска зорового нерва.
Причини втрати зору: неврит зорового нерва
Неврит зорового нерва - запальне демієлінізуюче захворювання - часто залучає ретробульбарную частина нерва (ретробульбарний неврит), тому при первинному дослідженні очного дна патологію виявити не вдається. У більшості хворих, крім гострого падіння зору, відзначається біль в очному яблуці, що підсилюється при його русі. Втрата зору частіше розвивається в молодому віці, може рецидивувати і нерідко буває першим проявом розсіяного склерозу. Внутрішньовенне введення великих доз метилпреднізолону (1 г на добу протягом 3 днів) прискорює відновлення.
Втрата зору на тлі токсичної невропатії
Раптова сліпота на обидва ока може бути проявом токсичної невропатії зорових нервів. Токсична нейропатія може бути пов'язана з отруєнням метиловим спиртом, етиленгліколь (антифризом) або окисом вуглецю. Більш поступовий розвиток невропатії зорових нервів з наростанням атрофії без фази набряку диска може бути викликано рядом лікарських препаратів - хлорамфениколом (левоміцетином), аміодароном, стрептоміцином, ізоніазидом, пеніциліном, дигоксином, ципрофлоксацином, а також отруєнням свинцем, миш'яком або талієм.
Втрата зору через підвищеного внутрішньочерепного тиску
Сліпота може бути також наслідком внутрішньочерепної гіпертензії і розвитку застійних дисків зорових нервів (при доброякісної внутрішньочерепної гіпертензії або пухлинах мозку). Їй нерідко передують короткочасні епізоди затуманення зору на один або обидва ока, що виникають при зміні положення тіла і триваючі кілька секунд або хвилин. При стійкому падінні зору необхідні введення метилпреднізолону (250 - 500 мг внутрішньовенно крапельно) і термінова консультація офтальмолога і нейрохірурга.
Інфаркт потиличних часток мозку як причина втрати зору
Гостро виникла сліпота на обидва ока може бути також наслідком двостороннього інфаркту потиличних часток (коркова сліпота) і наступити в результаті закупорки базилярної артерії (зазвичай в результаті емболії) або тривалої системної гіпотензії. Джерелом емболії зазвичай служать атеросклеротичні бляшки в хребетних артеріях. Втрати зору часто передують епізоди вертебробазилярной недостатності з односторонніми або двосторонніми парестезиями або парезами, атаксією, дизартрією, гемианопсией, запамороченням, двоїнням. На відміну від двосторонньої сліпоти, викликаної поразкою зорових нервів, при корковою сліпоти залишаються збереженими зіничні реакції. У деяких хворих з корковою сліпотою розвивається анозогнозия: такий хворий заперечує наявність сліпоти, стверджуючи, що в кімнаті темно або він просто забув окуляри.
Гостра втрата зору як симптом істерії
Гостро виникла втрата зору може мати психогенний характер і бути одним із проявів істерії. Зазвичай такі хворі (частіше молоді жінки) стверджують, що навколо них все занурене в темряву (хворі з органічної корковою сліпотою нерідко не можуть дати опис своїх зорових відчуттів). В анамнезі часто виявляються інші істеричні симптоми (ком у горлі, псевдопарез, істеричні припадки, мутизм, істеричні порушення ходи). Зрачковие реакції нормальні, немає стовбурових симптомів. На відміну від тих, що оточують, обов'язкову присутність і крайня стурбованість яких можуть служити додатковим діагностичним критерієм, хворі часто вже не стривожені, а скоріше спокійні, а іноді навіть загадково посміхаються ( «прекраснодушне байдужість»).
інсульт
Інсульт, лікування інсульту, профілактика інсульту, геморагічний інсульт, ішемічний інсульт, Міжнародний центр нейрохірургії.
визначення
Інсульт виникає тоді, коли припиняється або значно послаблюється надходження крові до частини мозку. В результаті цього мозок не отримує в достатній кількості кисень та необхідні йому поживні речовини. Через кілька хвилин клітини мозку починають помирати.
Інсульт - це стан, який вимагає невідкладної медичної допомоги, оскільки своєчасне надання медичної допомоги може звести до мінімуму пошкодження головного мозку і можливі ускладнення.
Доброю новиною є те, що інсульт можна лікувати і попереджати. Основним для попередження інсульту є строгий контроль основних факторів ризику інсульту. До них відносяться: висока кров'яний тиск, Куріння і високий рівень холестерину.
симптоми інсульту
Зверніть увагу на наявність перерахованих нижче симптомів, якщо ви підозрюєте, що у вас або у когось поруч може виникнути інсульт. Також запам'ятайте, коли почалися ці симптоми, оскільки їх тривалість може мати значення для вибору лікування.
Основні симптоми:
- Порушення ходьби.
- Порушення мови і розуміння слів.
- Параліч або оніміння на одній стороні особи або всього тіла. Ви можете відчути раптове оніміння, слабкість або параліч на одному боці тіла. Спробуйте підняти обидві руки над головою. Якщо одна рука починає падати, у Вас може бути інсульт. Аналогічним чином, з одного боку рот може спадати вниз при спробі посміхнутися.
- Порушення зору з одного або обох сторін.
- Головний біль. Раптовий сильний «грім серед ясного неба» головний біль, Яка може супроводжуватися блювотою, запамороченням або порушенням свідомості.
Коли слід негайно звернутися до лікаря?
Якщо Ви помітили будь-який з зазначених вище ознак, навіть якщо вони змінюються або зникають, негайно викликайте швидку допомогу. У разі інсульту можна гаяти жодної хвилини. Не чекайте, навіть якщо симптоми інсульту починають зникати. Чим пізніше почати лікування інсульту, тим більша ймовірність пошкодження мозку і виникнення інвалідності. Щоб забезпечити максимальну ефективність лікування інсульту, необхідно доставити хворого до лікарні протягом 60 хвилин від появи перших симптомів.
Що можна зробити, чекаючи швидку?
причини інсульту
При інсульті порушується потік крові через мозок і відбувається пошкодження мозкової тканини. Є два основних типи інсульту. Найпоширеніший тип - ішемічний інсульт - результат блокади струму крові по артерії. Інший тип - геморагічний інсульт - відбувається в результаті крововиливу з посудини мозку. Транзиторна ішемічна атака (ТІА) - іноді називають мікроінсультом - виникає в результаті тимчасового порушення кровотоку через мозок.
Ішемічний інсульт
Майже 90 відсотків інсультів - ішемічні інсульти. Вони відбуваються, коли артерії вашого мозку звужуються або заблоковані, в результаті чого різко скорочується кровотік в мозку (ішемія). Відсутність кровотоку позбавляє клітини мозку кисню і поживних речовин, клітини можуть почати вмирати протягом декількох хвилин. Найбільш поширеними видами ішемічного інсульту є:
- Тромботичний інсульт. Цей тип інсульту виникає, коли згусток крові (тромб) формується в одній з артерій, що постачають кров'ю мозок. Згусток зазвичай формується в ділянках, уражених атеросклерозом - хворобою, при якій артерії забиті жировими відкладеннями (бляшками). Процес може відбуватися в одній з двох сонних артерій, що проходять по шиї і несуть кров до мозку, а також в інших артеріях шиї або мозку.
- Емболічний інсульт. Емболічний інсульт виникає, коли згусток крові формується в кровоносних судинах поза мозком - зазвичай у вашому серці - і з током крові потрапляє в більш вузькі артерії мозку. Цей вид кров'яного згустку називається емболом. Причина - нерегулярне серцебиття (миготлива аритмія). Це порушення серцевого ритму може призвести до формування кров'яних згустків в камерах серця, звідси вони подорожують в інші частини тіла.
геморагічний інсульт
Крововилив - це медичний термін для кровотечі. Геморагічний інсульт відбувається, коли кровоносну судину в мозку протікає або розривається. Крововиливи в мозок можуть виникнути в результаті ряду причин, що впливають на кровоносні судини, в тому числі неконтрольоване високий кров'яний тиск (гіпертонія) і слабкі місця в стінках судин (аневризми). Менш поширеною причиною крововиливу є розрив артеріовенозної мальформації (АВМ), що представляє собою клубок тонкостінних кровоносних судин і є вродженою патологією. Є два типи геморагічного інсульту:
- Внутрішньомозковий крововилив, при цьому типі інсульту відбувається вилив крові з кровоносної судини мозку в навколишні тканини з пошкодженням клітин. Клітини мозку пошкоджуються також внаслідок порушення кровопостачання. Високий кров'яний тиск є частою причиною цього типу геморагічного інсульту. При тривалій гіпертонії високий кров'яний тиск може стати причиною тріщин і руйнування дрібних артерій всередині мозку, що призводить до крововиливу.
- Субарахноїдальний крововилив, при цьому типі інсульту кровотеча розвивається в артеріях поблизу поверхні мозку, і крововилив відбувається в простір між поверхнею мозку і черепом. Про кровотечі часто сигналізує раптовий сильний головний біль. Цей тип інсульту зазвичай пов'язаний з розривом аневризми, яка може бути вродженою або розвивається з віком. Після крововиливу кровоносні судини мозку можуть хаотично розширюватися або звужуватися (спазм судин), викликаючи пошкодження клітин мозку, подальше обмеження припливу крові до частин мозку.
Транзиторна ішемічна атака (ТІА)
Транзиторна ішемічна атака (ТІА) - іноді називають мікроінсультом - це короткочасний епізод появи симптомів, аналогічних тим, які виникають при інсульті. Причиною транзиторної ішемічної атаки є тимчасове зниження припливу крові до частини мозку. У більшості випадків ТІА триває менше п'яти хвилин.
Як і при ішемічному інсульті, при TІA тромб порушує приплив крові до частини мозку. Але на відміну від інсульту, для якого характерно більш тривала відсутність кровопостачання і часто незворотні пошкодження тканин, TІA не викликає значних пошкоджень, оскільки блокування судини є тимчасовим.
Викликайте невідкладну медичну допомогу, навіть якщо симптоми хвороби починають зникати. Якщо у вас спостерігався епізод TІA, це означає, що судини, що йдуть до мозку, частково заблоковані або звужені і ви маєте великий ризик розвитку інсульту зі значними ушкодженнями. Важко диференціювати інсульт і ТІА, керуючись тільки наявністю симптомів хвороби. Частина симптомів проходить навіть при наявності інсульту з ушкодженням головного мозку.
Фактори ризику
Багато факторів можуть збільшити ризик розвитку інсульту. Деякі з цих факторів також збільшують ризик розвитку захворювань серця. Фактори ризику інсульту включають:
- Наявність особистого або сімейного анамнезу інсульту, інфаркту або ТІА.
- Вік 55 років і старше.
- Високий кровяний тиск. Ризик інсульту починає рости з ростом артеріального тиску вище 115/75 мм рт.ст.
- Високий рівень холестерину - загальний рівень холестерину вище 5,2 ммоль / л.
- Куріння сигарет або пасивне куріння.
- Діабет.
- Надмірна вага (індекс маси тіла від 25 до 29) або ожиріння (індекс маси тіла від 30 і вище).
- Відсутність фізичної активності.
- Серцево-судинні захворювання, в тому числі, серцева недостатність, порок серця, серцеві інфекції або порушення серцевого ритму.
- Використання протизаплідних таблеток або гормональної терапії, що включають естроген.
- Вживання алкоголю.
- Використання наркотиків.
У зв'язку з тим, що ризик інсульту розтане з віком, і жінки, як правило, живуть довше, ніж чоловіки, інсультом частіше хворіють і вмирають від нього жінки.
ускладнення
Інсульт може викликати тимчасову або постійну інвалідність, в залежності від часу, протягом якого мозок страждає від відсутності кровотоку, і від того, яка частина мозку постраждала. Ускладнення можуть включати:
- Параліч або втрату м'язових рухів. Іноді відсутність кровотоку мозку може викликати параліч однієї сторони тіла або втрату контролю над певними м'язами, наприклад, на одній стороні особи людини. Фізіотерапія може привести до поліпшення рухів м'язів або зменшення паралічу.
- Порушення мови або ковтання. Інсульт може призвести до порушення контролю над м'язами в горлі і в роті, що ускладнює мова, ковтання і процес їжі в цілому. Для людини наявність афазії може бути важким станом, при якому він зазнає труднощів вираження думок за допомогою мови. Заняття з логопедом і психотерапевтом можуть поліпшити цей стан.
- Втрата пам'яті або проблеми з розумінням. Як правило, люди, що перенесли інсульт, мають певні порушення пам'яті. Інші можуть зазнавати труднощів при прийнятті рішень, міркувань і розумінні концепцій. Поліпшення може бути пов'язано з реабілітаційної терапією.
- Біль. Деякі люди, які перенесли інсульт, можуть скаржитися на біль, оніміння або інші дивні відчуття в частинах тіла, які постраждали від інсульту. Наприклад, якщо інсульт викликав втрату відчуттів в лівій руці, ви можете відчувати поколювання в цій руці. Ви також можете стати чутливим до змін температури. Це називається центральна біль при інсульті або центральний больовий синдром. Зазвичай ускладнення розвивається через кілька тижнів після інсульту і з часом може проходити. Іноді потребує лікування.
- Зміни в поведінці і самодопомоги. Люди, які перенесли інсульт, можуть стати більш замкнутими і менш соціально активними. Вони можуть втратити здатність піклуватися про себе і часто потребують стороннього догляду і повсякденному турботі.
Як і при будь-черепно-мозковій травмі, успіх лікування цих ускладнень буде варіювати від людини до людини.
Обстеження і діагностика
Для визначення найбільш підходящого методу лікування бригада швидкої допомоги повинна з'ясувати, який тип інсульту у хворого і які частини мозку постраждали. Необхідно виключити інші можливі причини симптомів, такі як пухлина мозку або реакція на наркотики. Лікар може використовувати такі обстеження:
- Фізичне обстеження. лікар розпитає вас або члена сім'ї про симптоми хвороби, часу їх виникнення, про ліки, які ви приймаєте, наявності травм голови, вашу особисту і сімейну історію хвороби. Він перевірить кров'яний тиск, прослухає серце і звуки (шуми) над сонними артеріями, що може вказувати на атеросклероз. Лікар може також використовувати офтальмоскоп для перевірки наявності ознак крихітних кристалів холестерину або тромбів в кровоносних судинах задньої частини ока.
- Аналізи крові. Аналізи крові дають важливу інформацію про те, як швидко згортається ваша кров, яким є рівень цукру в крові, чи є у вас інфекція, який рівень основних хімічних показників крові, що важливо для вибору методу лікування інсульту.
- Комп'ютерна томографія (КТ). Зображення мозку, яке відіграє ключову роль у визначенні наявності інсульту і його типу. Комп'ютерна томографія з використанням ангіографії є спеціалізованим дослідженням, при якому барвник вводиться в вену, а рентгенівські промені створюють 3-D зображення кровоносних судин в області шиї і головного мозку. Лікарі використовують це дослідження при аневризмах і артеріовенозних мальформаціях, для оцінки ступеня звуження артерій. КТ без ангіографії може забезпечити зображення мозку і показати крововилив, але надає менше інформації про кровоносні судини.
- Магнітно-резонансна томографія (МРТ). При цьому типі обстеження сильне магнітне поле і радіохвилі створюють 3-D зображення мозку. МРТ може виявити пошкодження тканин мозку при ішемічному інсульті. Магнітно-резонансна ангіографія (МРА) використовує магнітні поля, радіохвилі і барвник, який вводиться в вену, для оцінки артерій шиї і головного мозку.
- Ультразвукове дослідження сонних артерій. Ця процедура може показати звуження артерій або наявність тромбів в сонної артерії.
- Артеріографія.
- Ехокардіографія. Ультразвукова технологія, створює зображення серця і дозволяє лікарю виявити тромби в порожнинах серця.
лікування інсульту
Невідкладна терапія інсульту залежить від його типу - ішемічний або геморагічний інсульт.
Ішемічний інсульт
Для лікування ішемічного інсульту лікарі повинні швидко відновити приплив крові до мозку.
Лікування за допомогою препаратів. Терапія з використанням препаратів для розрідження крові повинна початися протягом 4,5 години - і чим швидше, тим краще. Це покращує шанси на виживання і зменшує ускладнення інсульту. Для цього використовують:
- Аспірин. Аспірин є найбільш доведено ефективним препаратом для негайного лікування ішемічного інсульту, зменшення ймовірності повторного інсульту. Доза препарату може варіювати.
Інші препарати, що розріджують кров, такі як варфарин, гепарин і клопідогрель також можуть використовуватися, але не для екстреного лікування.
- Введення тканинного активатора плазміногену (ТАП). Деяким пацієнтам з ішемічним інсультом ефективним буде раннє введення (протягом 4,5-години від початку захворювання) тканинного активатора плазміногену (ТАП), який призводить до розчинення тромба і відновленню кровотоку в блокованої артерії. Протипоказано введення цього препарату при геморагічному інсульті.
при лікуванні ішемічних інсультів часто необхідне проведення процедур, які повинні бути виконані якнайшвидше. Це такі процедури:
- Використання тканинного активатора плазміногену (ТАП) з доставкою прямо до мозку. Лікарі можуть використовувати катетери для введення цього препарату в мозок.
- Механічне видалення згустку. Лікарі також використовувати катетер для маневрів в мозку з механічним видаленням тромбу.
Інші процедури. Щоб зменшити ризик повторного інсульту або ТІА, лікар може рекомендувати процедури для відкриття звужених бляшками артерій. Вони можуть включати:
- Ендартеректомія сонних артерій. при цій процедурі хірург видаляє бляшки, які блокують сонні артерії в області шиї. Заблоковану артерію відкривають, бляшки видаляють. Процедура може знизити ризик ішемічного інсульту. Однак, каротидної ендартеректомія сама по собі може також викликати інсульт або серцевий напад, сприяючи утворенню згустку крові. Для зменшення ризику інсульту використовують спеціальні фільтри в стратегічних точках потоку крові.
- Ангіопластика і стентування. Ангіопластика - інший метод розширення артерій, що ведуть до мозку, як правило, сонних артерій. У цій процедурі використовується балон-катетер, який надуваючись, призводить до стиснення бляшок і розширення артерій. Найчастіше використовують стентування з постановкою в звужених ділянках артерій спеціальних металевих трубок (стентів), які залишаються в артерії, запобігаючи її звуження. Установка стента в артерії мозку (внутрішньочерепний стентування) аналогічна стентування сонних артерій.
геморагічний інсульт
При невідкладної терапії геморагічного інсульту основну увагу відводять контролю кровотечі і зниження тиску в мозку.
Надзвичайні заходи. Якщо ви приймаєте варфарин або антитромбоцитарні препарати для запобігання утворенню згустків, такі як клопідогрель (Plavix), вам можуть перелити кров або призначити препарати для протидії наслідкам варфарину або клопідогрелю. Може виникнути потреба в препаратах для зниження кров'яного тиску. Використання аспірину і тканинного активатора плазміногену заборонено, оскільки може погіршити кровотеча.
Лікування крововиливу зазвичай включає в себе постільний режим. Якщо ділянку кровотечі великий, може знадобитися операція для видалення крові і ослаблення тиску на мозок.
Хірургічна реконструкція кровоносних судин. Хірургія може бути використана для відновлення певних порушень кровоносних судин, пов'язаних з геморагічним інсультом. Лікар може рекомендувати одну з цих процедур після інсульту або при високому ризику спонтанного розриву аневризм або артеріовенозної мальформації (АВМ):
- Кліпування аневризми. Крихітні затискачі розміщуються в основі аневризми, ізолюючи її від кровотоку в артерії. Це може вберегти аневризму від розриву або запобігти повторному кровотеча з аневризми. Кліп залишається на місці постійно.
- Емболізація аневризми. Ця процедура є альтернативою кліпування аневризм. Хірурги використовують катетер для маневрів усередині аневризми.
- хірургічне видалення АВМ. Хірургічне видалення невеликих АВМ в доступних частинах мозку може усунути ризик розриву і знизити загальний ризик геморагічного інсульту. Це не стосується занадто великих АВМ і знаходяться глибоко всередині мозку.
Відновлення та реабілітація
Після першочергових заходів лікування інсульту сконцентровано на допомоги пацієнту у відновленні його сили, функцій і повернення до самостійного життя. Ефект залежить від ділянки пошкодженого мозку і величини ушкоджень. Пошкодження правої частини мозку може впливати на рухи і відчуття в лівій частині тіла. Пошкодження лівої половини мозку може впливати на рухи в правій стороні, може викликати мовні розлади. Крім того, пацієнти, які перенесли інсульт, можуть мати проблеми з диханням, ковтанням, балансуванням і слухом. Можлива втрата зору, порушення функції кишечника і сечового міхура.
Люди, які перенесли інсульт, потребують лікування з використанням реабілітаційних програм. Лікар допоможе вибрати програму, враховуючи вік, загальний стан здоров'я і ступінь інвалідності. До уваги береться і спосіб життя, інтереси і пріоритети, наявність інших членів сім'ї.
Програма реабілітації може початися до виписки зі стаціонару. Вона може тривати в спеціалізованих реабілітаційних відділеннях, санаторіях, в домашніх умовах. Ступінь відновлення після інсульту у різних людей різна.
попередження інсульту
Основне значення для попередження інсульту має виявлення факторів ризику, виконання рекомендацій лікаря і дотримання здорового способу життя. Якщо у вас був інсульт або ТІА, ці заходи також допоможуть уникнути повторного. Здоровий спосіб життя включає:
- Контроль високого кров'яного тиску (гіпертонії). Якщо у вас був інсульт, зниження артеріального тиску допоможе запобігти повторним транзиторні ішемічні атаки або інсульт. Управління стресом, підтримка нормальної ваги, обмеження вживання солі та алкоголю дозволять тримати кров'яний тиск під контролем. Додавання більшої кількості калію в свій раціон також може допомогти. На додаток до рекомендацій щодо зміни способу життя, ваш лікар може призначити ліки для лікування високого кров'яного тиску, такі як діуретики, антагоністи кальцію, інгібітори ангіотензинперетворюючого ферменту (АПФ) і блокатори рецепторів ангіотензину.
- Зниження рівня холестерину і насичених жирів у вашому раціоні. Коригування раціону і вживання статинів необхідні для зниження рівня холестерину.
- Відмова від куріння. Куріння підвищує ризик інсульту для курців і некурящих, схильних до пасивному курінню. Припинення куріння знижує ризик через кілька років після відмови від куріння.
- Контроль діабету. Можна управляти діабетом за допомогою дієти, фізичних вправ, контролю ваги і лікування.
- Підтримка здорового ваги. Надмірна вага сприяє іншим факторам ризику розвитку інсульту, таким як високий кров'яний тиск, серцево-судинні захворювання і діабет. Втрата ваги може знизити кров'яний тиск і зменшити рівень холестерину в крові.
- Дотримання дієти, багатої фруктами і овочами. Дієта, що містить п'ять і більше порцій фруктів або овочів, може зменшити ризик інсульту.
- Фізична активність. Аеробні вправи знижують ризик інсульту по-різному. Вправа може знизити кров'яний тиск, підвищити рівень ліпопротеїнів високої щільності ( «хорошого» холестерину), а також поліпшити загальний стан здоров'я кровоносних судин і серця. Це також допомагає втратити вагу, контролювати діабет і знизити рівень стресу. 30 хвилин діяльності - ходьба, біг, плавання або їзда на велосипеді - дають хороший результат.
профілактичне лікування
Лікар може також розглянути питання призначення Aгренокса, препарату, що поєднує низькі дози аспірину і дипіридамолу, щоб зменшити згортання крові. Можливе призначення клопідогрелю (Plavix) або тиклопідину (Ticlid).
