Дистрофія сітківки ока. Дистрофія сітківки ока - як поліпшити зір приладом «окуляри сидоренко.

здатність бачити навколишній світ - це великий дар природи, який усіма силами потрібно намагатися вберегти.
Але, на жаль, є ряд хвороб, які можуть негативним чином впливати на зір аж до повної сліпоти.
Ретинопатія - це серйозна поразка очних судин, після чого порушується кровопостачання в сітківці ока.
Надалі цього відбувається її дистрофія , А зоровий нерв відчуває при цьому атрофію, така поразка може привести до такої більш важкої патології, як сліпота.
Однією з найпоширеніших причин втрати або порушення зору у літніх людей є макулодистрофії сітківки.
Інші назви цього захворювання - дегенерація жовтої плями, ВМД (Вікова молекулярна дегенерація), сенильная (Або стареча) макулодистрофії.
В результаті хвороби відбувається порушення центрального зору і ураження сітківки ока. При цьому ступінь зниження зору може бути різна.
У важких випадках люди можуть повністю втратити центральний зір, і відповідно, не зможуть бачити прямо перед собою. В інших випадках зір може погіршитися незначно. У будь-якому випадку повністю зір не втрачається, так як периферичний зір не порушується.
Увеитом називається ціла група очних захворювань, пов'язаних із запаленням в судинній оболонці ока (інша назва - увеального тракт).
Судинна або увеальна оболонка представлена трьома складовими: Райдужною оболонкою (латинською iris), війковим тілом або циліарного тілом (латинською corpus ciliare) і власне судинною оболонкою хориоидеей (латинською chorioidea).
Залежно від місця запалення розрізняють наступні форми увеїту: циклит, ірит, іридоцикліт, хоріоретиніт, хоріоїдит і т.д. Основною небезпекою цієї групи захворювань є можливі наслідки у вигляді сліпоти або слабовидения.
Ангіопатія сітківки ока являє собою зміну кровоносних судин і капілярів, що викликається розладом нервової регуляції судинного тонусу, утрудненням відтоку і припливу крові в просвіті судин.
Дане патологічний стан є результатом хвороб, що вражають судини у всіх відділах організму, а також судини сітківки ока, які фахівець-офтальмолог може побачити при безпосередньому огляді очного дна (офтальмоскопії).
Саме з цієї причини термін «ангіопатія» використовують при описі патологічних змін в судинах очного дна.
Захворювання може супроводжуватися розвитком збоїв у функціонуванні очей, а також в їх харчуванні - це веде до появи або подальшого прогресування дистрофії сітківки, короткозорості, викликає такі симптоми, як затуманення зору або блискавки в очах.
Людське око має дуже складну будову, головне місце в якому посідає саме сітківка, яка дозволяє оку сприймати світлові імпульси. В її функції входить забезпечення взаємодії оптичної системи і зорових відділів, місцем розташування яких є головний мозок. Це досягається за допомогою отримання, обробки і передачі зорової інформації. При розвитку дистрофії сітківки ока (таке захворювання в більшості випадків діагностується у людей похилого віку) спостерігається порушення роботи судинної системи очей. При прогресуванні хвороби у пацієнтів відбувається ураження сітківки на Мікроклітинна рівні, через що страждають фоторецептори, функції яких полягають в організації процесів сприйняття глибокої колірної гами, А також в забезпеченні далекого зору.
Що таке дистрофія сітківки ока?
Дистрофія сітківки ока - це захворювання, що супроводжується відмиранням тканин очного яблука. Пацієнти, у яких діагностовано запущена стадія цієї хвороби, починають стрімко втрачати зір, при цьому у них спостерігається прогресуюча дегенерація тканин сітківки.
Сучасна медицина поділяє дистрофію сітківки ока на придбану та вроджену (передану у спадок).
Існує також класифікація цього захворювання по локалізації патогенезу:
Периферична дистрофія. Розвивається на тлі перенесеної травми органів зору. Послужити поштовхом для появи периферичної дистрофії може вроджена або придбана короткозорість, а також міопії;
Центральна дистрофія. Спостерігається в макулярної області очі, може виникати на тлі вікових змін людського організму. Центральна дистрофія сітківки ока підрозділяється на вологу і суху.
До групи ризику розвитку дистрофії сітківки ока відносяться люди похилого віку, які мають погану спадковість, які проживають в екологічно неблагополучних регіонах і провідні нездоровий спосіб життя.
Перенесене хірургічне втручання на очах;
Порушення обмінних процесів в організмі людини, які призводять до.
Наслідки дистрофії сітківки ока
Якщо пацієнт, який має дистрофію сітківки ока, не отримає кваліфікованої медичної допомоги, а буде займатися самолікуванням, він може зіткнутися з серйозними наслідками. Найгіршим варіантом для нього стане повна втрата зору, яке вже неможливо буде відновити навіть хірургічним способом.
Знайшли помилку в тексті? Виділіть її та ще кілька слів, натисніть Ctrl + Enter
Лікування дистрофії сітківки ока
Перш ніж призначити лікування пацієнтові, у якого підозрюється дистрофія сітківки ока, офтальмолог проводить комплексну діагностику, яка передбачає наступні заходи:
периметрію;
Лабораторні аналізи;
Ультразвукове дослідження очного яблука;
візометрію;
Інструментальне дослідження очного дна;
Флуоресцентну ангіографію очних судин;
Електрофізіологічне дослідження (головною метою цієї процедури є визначення робочого стану нервових клітин сітківки, а також зорового нерва).
При терапії дистрофії сітківки ока вузькопрофільні фахівці задіють різні методики. В даний час найбільш дієвим методом боротьби з дистрофією сітківки ока є лазерна хірургія. Це обумовлено тим, що такий тип оперативного втручання вважається найменш травматичним і повністю безкровним, так як у хірурга відпадає необхідність здійснювати розтин очного яблука. В процесі проведення хірургічного лікування променем лазера завдяки безконтактному впливу на область ураження сітківки повністю виключається можливість інфікування пацієнта.
Медикаментозний метод лікування дистрофії сітківки ока передбачає прийом пацієнтами спеціальних лікарських засобів.
У більшості випадків хворим призначаються наступні медичні препарати:

ангіопротектори і вазодилататори. Ця група препаратів має дію, спрямоване на зміцнення і розширення кровоносних судин. Сюди відносяться: Компламин, Но-шпа, Аскорутин, Папаверин і т. Д. Лікуючий лікар індивідуально підбирає дозування і форму ліки для кожного пацієнта, враховуючи ступінь захворювання і загальне самопочуття;
Антиагреганти. Дія цих лікарських препаратів полягає в запобіганні утворення тромбів в судинах. Найчастіше пацієнтам призначають Клопідогрель, Тіклодіпін або Ацетилсаліцилову кислоту;
вітамінні комплекси, А також окремо вітаміни групи В;
Луцентіс - препарат, що запобігає патологічне розростання кровоносних судин;
Медикаменти, здатні ефективно знижувати;
Лікарські засоби, які вводяться в структуру ока, так як вони здатні покращувати мікроциркуляцію (наприклад, Пентоксифілін);
Препарати, які отримані з біологічного матеріалу, взятого у великої рогатої худоби. Ця група лікарських засобів має назву «поліпептиди» (до неї відноситься, наприклад, Ретіноламін);
Очні краплі, такі, як Офтан-Катахром, Тауфон, Емоксипину і т. Д. Ця група медикаментів сприяє поліпшенню обмінних процесів, а також швидкої регенерації тканин очного яблука.
При призначенні медикаментозної терапії лікар самостійно розробляє схему прийому препаратів. Зазвичай пацієнтам з таким складним діагнозом доводиться повторювати курс лікування кілька разів на рік. Паралельно з медикаментозною терапією дистрофії сітківки ока фахівці задіють різні фізіотерапевтичні методи.
Виражений лікувальний ефект досягається при наступних процедурах:
Фотостимуляція або електростимуляція сітківки ока;
Електрофорез (при проведенні цієї процедури використовується Но-шпа, гепарин або нікотинова кислота);
Використання низькоенергетичного лазерного випромінювання для стимуляції сітківки;
Лазерне опромінення крові (внутрішньовенне);
Магнітотерапія і т. Д.
У запущених випадках фахівці проводять хірургічне лікування дистрофії сітківки ока.
Пацієнтам індивідуально підбирається тип оперативного втручання:
Лазерна коагуляція сітківки очей. Після такого хірургічного втручання пацієнтам необхідно приймати спеціальні препарати, які відносяться до групи інгібіторів ангіогенезу. Завдяки медикаментозної підтримки у хворих не будуть розростатися аномальні судини, а також буде зупинений процес прогресування макулодистрофії сітківки ока (вологою);
Реваскулярізірующіх і вазореконструктівние оперативні втручання;
Вітректомія.
Після проходження курсу терапії хворі, у яких була діагностована дистрофія сітківки ока, зобов'язані з регулярною періодичністю проводити заходи профілактичного характеру. Такий категорії пацієнтів категорично забороняється перенапружувати органи зору (в процесі читання необхідно робити перерви для відпочинку). Знаходження на вулиці під впливом ультрафіолетових променів має бути тільки в сонцезахисних окулярах. Таким людям рекомендується переглянути свій раціон харчування і збагатити його корисними для зору продуктами. Щодня потрібно приймати вітаміни і мінерали, які необхідні для повноцінного функціонування органів зору. Повністю слід відмовитися від шкідливих звичок, таких, як тютюнопаління та зловживання алкоголем.

Народна медицина в комплексі з традиційними методами лікування досить успішно бореться з різними захворюваннями органів зору, в тому числі і з початковою стадією дистрофії сітківки ока. Пацієнтам рекомендується пройти курс, при якій п'явки впорскують в кров хворого свою слину, багату корисними ферментами.
Укус п'явки надає унікальне благотворний вплив на людський організм:
Знімає запалення;
Нормалізує роботу імунної системи;
Виступає в якості знеболюючого;
Сприяє очищенню організму від токсинів;
Знижує рівень шкідливого холестерину і і т. Д.
В народній медицині існує велика кількість рецептів, які можна використовувати при лікуванні дистрофії сітківки ока:
Взяти свіже козяче молоко і змішати його з кип'яченою водою (1: 1). Після цього отриманою сумішшю закапати хворе око і прикрити його темною тканиною на півгодини. Курс лікування становить 1 тиждень, вважається, що за цей час буде зупинено процес відшарування сітківки;
Взяти в певних пропорціях і змішати наступні компоненти: хвою (5 частин), ягоди (2 частини), лушпиння цибулі (2 частини). Залити все окропом і варити на повільному вогні протягом 10 хвилин. Охолоджений і проціджений відвар слід пити по 0,5 літра в день, розділивши на кілька прийомів. Курс лікування становить 1 місяць;
Насипати 1 столову ложку кмину в емальовану ємність і залити 200 мл окропу. Поставити посуд на вогонь і кип'ятити рідину протягом 5 хвилин. В отриманий відвар необхідно додати квітки (1 ст. Ложку), перемішати і накрити кришкою. Після охолодження і проціджування відвар використовують як очні краплі (закопувати треба 2 рази на день по 2 краплі в кожне око);
Насипати 1 ст. ложку чистотілу в будь-яку ємність і залити окропом. Поставити посуд на повільний вогонь і кип'ятити протягом декількох хвилин. Після того, як відвар охолов і настоявся, він готовий до застосування. Рекомендується закапувати очі 3 рази на день по 3 краплі. Лікувальний курс займає 1 місяць;
Настоянки з листя, і інших корисних для зору трав можна приймати всередину кілька разів в день.
Автор статті: Дегтярова Марина Віталіївна, лікар-офтальмолог, спеціально для сайту сайт
Патологічні стани сітківки та зорового нерва часто бувають зумовлені серцево-судинними, неврологічними та іншими захворюваннями, а також ендокринними порушеннями, що викликає необхідність загального координованого лікування таких хворих у офтальмолога і лікаря відповідної спеціальності. Крім того, змін очного дна надається велике діагностичне і прогностичне значення.
Особливо слід відзначити, що захворювання сітківки, в першу чергу судинні і дистрофічні її поразки, сьогодні є однією з основних причин сліпоти та інвалідності по зору, що свідчить про необхідність ранньої діагностики та своєчасного комплексного лікування як у офтальмолога, так і у лікарів загального профілю.
анатомія сітківки
сітківка(retina) периферична частина зорового аналізатора. Вона розвивається з передньої частини мозкового міхура, тому її можна вважати частиною мозку, винесеної на периферію. У ній розрізняють 10 шарів: 1) шар пігментного епітелію; 2) шар паличок і колбочок; 3) зовнішня прикордонна мембрана; 4) зовнішній ядерний шар; 5) зовнішній ретикулярної шар; 6) внутрішній ядерний шар; 7) внутрішній ретикулярної шар; 8) шар мультиполярних (гангліозних) клітин; 9) шар нервових волокон; 10) внутрішня прикордонна мембрана. У сітківці розташовані 3 специфічних зорових нейрона:
1. Палички і колбочки ( cellula optіca bacіllіformіs et conіformіs).
2. Біполярні клітини ( neurocytus bіpolarіs).
3. Гангліозних клітини ( neurocytus ganglіonarіs).
Палички мають дуже високу світлову чутливість, забезпечують сутінковий і периферичний зір, їх дуже багато (близько 130 млн.), Вони розташовані по всій периферії сітківки до кордону її оптичної частини ( ora serrata).
Колбочки розташовані, головним чином, в області центральної ямки жовтої плями, їх близько 7 млн. Вони забезпечують формене зір і кольоровідчуття.
Перший нейрон лежить на шарі пігментного епітелію, міцно пов'язаного з хориоидеей, що забезпечує безперервне відновлення молекул зорових пігментів (родопсину і йодопсіна), необхідних для фотохімічного процесу акту зору. Таким чином, функція сітківки тісно пов'язана зі станом власне судинної оболонки.
Другий нейрон асоціативний.
Третій нейрон має довгі відростки, які утворюють зоровий нерв.
Меж'ядерние шари сітківки складаються з волокнистих структур і утворюють остов сітчастої оболонки. Відростки гангліонарних клітин утворюють зоровий нерв, який виходить з орбіти через зорове отвір. У середній черепній ямці, в області турецького сідла, відбувається частковий перехрест волокон зорових нервів обох очей (перехрещуються лише медіальні волокна). Після перехрещення утворюється так званий зоровий тракт, який містить волокна від сетчаток обох очей. Підкорковий центр зорового аналізатора зовнішні колінчаті тіла, а корковий шпорная борозна в потиличній частці мозку ( fіssura calcarіna).
Кровопостачання сітківки здійснюється від центральної артерії сітківки, трофіка зовнішніх її відділів забезпечується хоріокапіллярного шаром судинної оболонки. Сітківка не має чутливої іннервації, тому поразка її не викликає больових відчуттів.
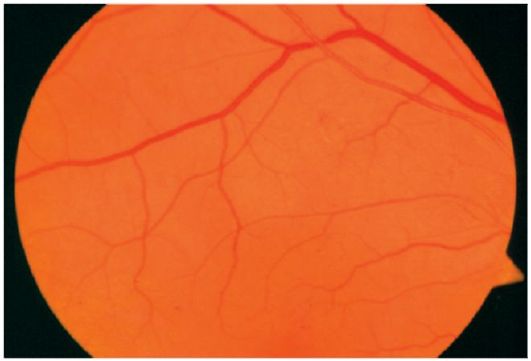
Нормальне очне дно має такий вигляд: диск зорового нерва рожевий, межі його чіткі, артерії та вени сітківки рівномірного калібру, співвідношення калібру артерії до калібру вени дорівнює 2: 3, вогнищевих змін немає.
діагностика захворювань сітківки грунтується на даних офтальмоскопії, флюоресцентної ангіографії, функціональних і електрофізіологічних досліджень (гострота зору, поле зору, кольоровідчуття, темновая і світлова адаптація, електроретінографія, електрична чутливість зорового нерва по фосфенов, оптична когерентна томографія).
Скарги хворих неспецифічні і полягають в порушенні функції центрального зору (фотопсии, метаморфопсії, зниження гостроти зору, центральні скотоми, порушення відчуття кольору) або периферичного зору (обмеження і випадання в поле зору, зниження темнової адаптації).
Офтальмоскопически зміни можуть бути наступні:
1. Зміна калібру, стінок і ходу судин.
2. Крововилив різної форми, величини і поширеності.
3. Дифузні або локальні помутніння сітківки (осередки).
4. Пігментні відкладення (осередки, крапка).
Патологія сітківки надзвичайно різноманітна. Серед захворювань сітківки розрізняють такі основні форми:
1. Хвороби, пов'язані з загальними захворюваннями організму.
2. Запальні захворювання.
3. Дистрофічні зміни.
4. Відшарування сітківки.
5. Новоутворення.
6. Аномалії розвитку.
Зупинимося на тих захворюваннях сітківки, які найбільш часто зустрічаються, з ними повинні бути знайомі лікарі всіх спеціальностей.
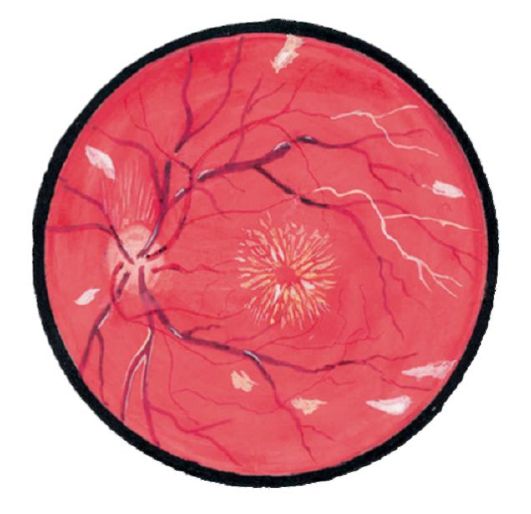
Серцево-судинні захворювання призводять до різних змін на очному дні. Так, при гіпертонічній хворобі ці зміни відображають патогенез судинних порушень, які відбуваються в організмі, і мають велике діагностичне і прогностичне значення. Відповідно до класифікації А.Я. Виленкина, М.М. Краснова, розрізняють: гіпертонічну ангіопатії, гіпертонічний ангиосклероз, гіпертонічну ретинопатію, гіпертонічну нейроретінопатіі.
при гіпертонічної ангіопатіїмають місце розширення, звивистість вен, звуження артерій, їх нерівномірний калібр. Спостерігається при I-ІІ А стадії гіпертонічної хвороби.
при гіпертонічному ангіосклероз крім вищеописаних явищ ангиопатии, уздовж потовщених стінок артерій з'являється нерівномірний світловий рефлекс, симптоми мідної та срібного дроту, симптом артеріовенозного перехрещення (Салюс-Гун I, II і III ступенів).
Симптом Салюс-Гуна I: конічне звуження вени по обидва боки від артерії в місці їх перехрещення, вена набуває вигляду пісочного годинника. Симптом Салюс-Гуна II: в місці артеріовенозного перехрещення вена дугоподібно вигинається і відтісняється в товщу сітківки. Симптом Салюс-Гуна III: вену в місці перехрещення не можна розрізнити, так як вона прикривається набряклою сітківкою. Таке явище характерне для ІІ В ІІІ стадій гіпертонічної хвороби.
при гіпертонічної ретинопатії з'являються осередки і крововиливи в сітківку, знижується зір. Спостерігається при ІІІ стадії гіпертонічної хвороби.
гіпертонічна нейроретинопатия несприятливий прогностичний ознака. У процес втягується зоровий нерв. Виникає набряк диска зорового нерва, з'являються геморагії і набряк сітківки навколо нього. Гострота зору знижується, поле зору звужується. Спостерігається при ІІІ стадії гіпертонічної хвороби.
Однак, повної паралелі між клінічним перебігом гіпертонічної хвороби та картиною очного дна може і не бути.
Лікування. Проводять лікування основного захворювання. При ретинопатії, крім цього, застосовують розсмоктуючу терапію (фібринолізин, Гемази парабульбарно), Ангіопротектори, антиоксиданти (Емоксипін, дицинон, доксиум), при нейроретінопатіі також сечогінні і осмотичні засоби.
при ниркової гіпертоніївідбувається звуження артерій, розширення вен сітківки без виражених склеротичних змін, з великою кількістю ексудативних вогнищ і плазморрагий. Типовою є постать зірки в макулярної області. Це поганий прогностичний ознака, за висловом старих авторів "похоронний дзвін" для хворого. Раніше вважали, що тривалість життя при появі таких змін на очному дні 1-3 роки, проте в даний час, завдяки ефективному лікуванню, У багатьох випадках вдається досягти значного поліпшення загального стану хворого з повним або частковим зворотним розвитком гіпертензивних змін на очному дні.
Цукровий діабет є частою причиною важких уражень сітківки, які отримали назву діабетична ретинопатія. Вони полягають у появі микроаневризм, геморагій, ексудативних вогнищ; в термінальній фазі розвитку пролиферирующих процесів, появі новоутворених судин, розростанні сполучної тканини, розвитку вторинної відшарування сітківки.
лікування полягає в застосуванні ангиопротекторов, розсмоктуючих засобів, анаболічних гормонів. В останні роки застосовують фото- і лазеркоагуляцию, кріотерапію. Прогноз несприятливий.
Загальна судинна патологія організму призводить до розвитку таких захворювань сітківки, як гостра непрохідність центральній артерії сітківки, тромбоз її центральної вени.
Непрохідність центральної артерії сітківки викликається спазмом (50%), тромбозом (45%) або емболією (5%) артерії. Зустрічається, крім хворих з гіпертонічною хворобою, у молодих осіб, які страждають ендокардитом, зокрема, ревматичних, хронічними інфекційними захворюваннями.
Хворі скаржаться на раптову втрату зору, аж до світловідчуття. На очному дні визначають різке звуження артерій, набряк сітківки, симптом "вишневої кісточки". В результаті захворювання розвивається атрофія зорового нерва.
лікування: Судинорозширювальні (0,1% р-р атропіну ретробульбарно, внутрішньовенно нікотинова кислота, еуфілін, трентал; сублінгвально нітрогліцерин), тромболітичні засоби, антикоагулянти.
прогноз несприятливий. Лікування ефективно при зверненні в перші 2-4 години після захворювання.
Тромбоз центральної вени сітківки зустрічається переважно в осіб похилого віку, які страждають на гіпертонічну хворобу, атеросклероз. Хворі скаржаться на раптове різке зниження зору, однак повної сліпоти не буває. На очному дні видно множинні геморагії, плазморрагіі, розширення і звивистість вен, уривчастість їх ходу, набряк сітківки, стушёванность кордонів диска зорового нерва (так званий симптом "розчавленого помідора").
Прогноз для зору поганий, але більш сприятливий, ніж в разі непрохідності центральної артерії сітківки. Після розсмоктування геморагій утворюються атрофічні вогнища в сітківці, у деяких хворих розвивається вторинна глаукома.
Лікування: антикоагулянти прямої і непрямої дії, тромболітичні і розсмоктують препарати.
Запальні захворювання сітківки
До них відносяться метастатический ретиніт, хоріоретиніт. Виникають вони в результаті попадання з потоком крові мікроорганізмів з будь-якого гнійного вогнища.
Скарги хворого залежать від локалізації процесу. Поразки центральних відділів сітківки супроводжуються метаморфопсия, зниженням гостроти зору, появою худобою, при периферичної локалізації вогнищ скарги можуть бути відсутніми.
діагноз встановлюють при офтальмоскопії. На очному дні видно жовтувато-білі вогнища з нечіткими кордонами, які підносяться над сітківкою, з часом на їх місці розвиваються атрофічні хоріоретинальні вогнища.
лікування: протизапальна і розсмоктуються терапії, комплексне обстеження хворого для встановлення етіології захворювання.
Дистрофічні зміни сітківки
Розрізняють такі види дистрофічних змін сітківки:
1. Спадкові генералізовані дистрофії (пігментна дистрофія сітківки, вроджений амавроз Лебера).
2. Спадкові периферичні дистрофії сітківки.
3. Спадкові центральні дистрофії сітківки.
4. Вікові дистрофії сітківки.
Пігментна дистрофія сітківки (ПДС). Захворювання має сімейно-спадковий характер з рецесивним типом успадкування.
Скарги хворих: зниження і втрата зору в сутінках (гемералопія), потім розвивається звуження поля зору, в термінальній стадії знижується гострота зору, аж до повної сліпоти.
При ПДС на очному дні з'являються, починаючи з периферії, пігментні осередки у вигляді кісткових тілець, які в подальшому захоплюють і центральні відділи. Різко звужуються ретинальні судини. Диск зорового нерва стає блідим, з восковидним відтінком, в термінальній стадії розвивається його повна атрофія. Прогноз несприятливий.
лікування: судинорозширювальні, метаболічні препарати, вітаміни, тканинна терапія, гормони, анаболічні стероїди, операції реваскуляризації, ретросклеропломбаж, фізіотерапевтичне лікування (ультразвук, фонофорез, електрофорез, електростимуляція по "фосфенов", магнітотерапія).
Спадкові макулодистрофії.Розрізняють велику кількість клінічних форм, які відрізняються по картині очного дна і характеру клінічного перебігу.
Захворювання мають сімейно-спадковий характер, передаються за рецесивним або домінантним типом і відрізняються неухильно прогресуючим перебігом. Дистрофія жовтої плями з'являється в дошкільному або шкільному, іноді в юнацькому віці. Слід пам'ятати, що дегенерація макули у дітей спостерігається і на першому році життя при хворобах Тея-Сакса, Німана-Піка.
Хвороба Тея-Сакса (сімейна амавротическая ідіотія) характеризується сліпотою з типовими змінами в жовтому плямі (сірувато-білим вогнищем з "кісточкою з вишні" в центрі), косоокістю і ністагмом, відставанням в розумовому розвитку аж до повної деменції, прогресивної слабкістю мускулатури. Летальний результат наступає до двох років.
При хвороби Німана-Піка (ретикулоендотеліальна Сфінгоміеліноз) характерні сірувато-білий вогнище з "кісточкою з вишні" в макуле, жовтувато атрофічний диск зорового нерва, екзофтальм, ністагм, збільшення печінки, селезінки і відставання в розумовому і фізичному розвитку. Летальний результат наступає до двох років.
Вікові дистрофії сітківкибувають периферичними і центральними. Периферичні дистрофії можуть привести до розриву і відшарування сітківки. Профілактично проводять кріопексію, лазеркоагуляцию.
Макулодистрофії надзвичайно поширені, за даними різних авторів, їх частота серед осіб старше 50 років становить 15 29%. Хворі скаржаться на поступове зниження зору, в результаті зір знижується до сотих, з'являється центральна абсолютна скотома.
Клінічно розрізняють 2 форми вікової склеротичній макулодистрофії: «суху» і ексудативно-геморагічну. При «сухий» формі на очному дні є атеросклеротичні зміни судин сітківки, відкладення в сітківці ліпідів, холестерину, гіаліну (друзи), депігментація, атрофічні вогнища.
При ексудативно-геморагічний перебігу захворювання на очному дні з'являється жовтувато-білий дисковидний вогнище, оточений геморрагиями. В подальшому вогнище проминирует в склоподібне тіло, тому його потрібно диференціювати з новоутворенням судинної оболонки (меланобластома) це так званий псевдотуморозний вогнище.
лікування: при «сухий» макулодистрофії фізіотерапевтичні методи лікування, вітамінотерапія, метаболіти, судинорозширювальні засоби, антиоксиданти, операції реваскуляризації, перев'язка скроневої артерії, ретросклеропломбаж. При набряку формі Ангіопротектори, антиоксиданти, розсмоктуються терапія, лазеркоагуляция, кріопексія.
Дистрофія сітківки є фактором, який може привести до розвитку відшарування сітківки, Особливо при розтягуванні очі (при високій міопії). Відшарування сітківки може виникнути також під впливом рубцевих змін в склоподібному тілі. Найчастіше безпосередньою причиною її є травма або фізичне перенапруження. Розвиток відшарування сітківки пов'язано з тим, що сітківка анатомічно тісно пов'язана з підлеглою тканиною тільки в двох місцях: біля зубчастої лінії у плоскій частині циліарного тіла і близько диска зорового нерва.
Хворі скаржаться на появу спалахів світла або «блискавок» (фотопсий) на периферії поля зору в ділянці, протилежному розриву сітківки. Потім з'являється відчуття «завіси», яка насувається з цього ж боку, від периферії поля зору до його центру, настає звуження поля зору, найчастіше зверху.
При офтальмоскопії зона відшарування має вигляд міхура або вітрила сіруватого кольору, на тлі якого ретинальні судини виглядають темними, а розриви яскраво-червоними.
До госпіталізації такому хворому необхідно забезпечити постільний режим, краще з бинокулярной пов'язкою. Показана ургентна госпіталізація.
лікування хірургічне. Проводять операцію вдавлення склери з діатермокоагуляцією або кріопексія для розвитку рубцевої тканини, яка утримує відшарування сітківку. В останні роки при лікуванні відшарування сітківки широко застосовують лазеркоагуляцию, а також інтравітреальні оперативні втручання. При цих операціях виконують вітректомія (видалення зміненого склоподібного тіла, вітреоретінальних швартується і проліферативних епіретінальних мембран). Для того, щоб придавити сітківку до хориоидее, вводять гази, які розширюються (перфторорганічних з'єднання), або силіконове олію. При необхідності проводять розсічення укороченою відшарованої сітківки і розправляють її з фіксацією країв за допомогою кріо- або ендолазерной коагуляції. В окремих випадках застосовують мікроскопічні ретинальні цвяхи і магніти.
Ретинобластома (гліома) злоякісне новоутворення сітківки, яке виникає в перші місяці або роки життя дитини. В її перебігу розрізняють 4 стадії.
І стадія початкова. Визначається обмежений вузол пухлини в сітківці.
ІІ стадія проростання в порожнину ока, в кут передньої камери. Характерний симптом "амавротический котяче око", зіниця розширена, жовтуватого кольору, внутрішньоочний тиск підвищений.
ІІІ стадія проростання пухлини в орбіту. Може з'явитися екзофтальм. Пухлина швидко росте вперед, має вигляд цвітної капусти.
ІV стадія метастазування у віддалені органи, проростання в порожнину черепа.
Диференціальний діагноз проводиться з ретролетальна фіброплазія, при якій внутрішньоочний тиск в нормі, а також з результатом гнійного септичного ендофтальміту, який супроводжується зазвичай гіпотонією очі. Найбільш інформативними є такі методи діагностики: УЗД, комп'ютерна томографія, радіоізотопне дослідження. Менш інформативною є діафаноскопія.
лікування: в І та ІІ стадіях енуклеація; в ІІІ і ІV екзентерація орбіти з наступною рентген- і хіміотерапією.
прогнознесприятливий.
ретинопатія недоношених
За сучасними уявленнями, ретинопатія (РН) - це судинно-пролиферативное ураження сітківки, яке виникає переважно у недоношених дітей і, в ряді випадків, призводить до незворотної сліпоти.
РН виникає, в середньому, у 20% недоношених дітей, з них у 5 - 7% патологічні зміни призводять до повної втрати зору.
Доведено, що РН розвивається у соматично, неврологически і перинатально ускладнених дітей. Однак низька вага при народженні (1500г і менше), гестаційний вік при народженні 32 тижні і менше, а також кисень, яка проводиться більше 30 діб, є найбільш вагомими і постійними факторами ризику.
При РН виділяють активну фазу і фазу регресії. Активна фаза розділяється на п'ять стадій:
І стадія - на кордоні васкуляризированной і Аваскулярний зон сітківки утворюється демаркаційна лінія білого кольору, яка являє собою скупчення сосудообразующей мезенхімальних тканини.
ІІ стадія - в ділянці демаркаційної лінії формується виступ, який може набувати рожевий колір в результаті інтраретінальних неоваскуляризации. Виступ починає промініровать над рівнем сітківки.
ІІІ стадія- на місці виступу формується фіброзно-судинна екстраретінальная проліферація.
ІV стадія неповна відшарування сітківки.
V стадія - тотальне відшарування сітківки.
В даний час загальноприйнято твердження про відсутність достатньо ефективних методів консервативного лікування РН (Всесвітній форум дитячих офтальмологів, Лондон, 2000 г.).
Хірургічні методи лікування РН включають в себе кріотерапію, лазерну фотокоагуляцію і ленсвітректомію в поєднанні зі склеральним пломбуванням.
Обов'язковими вимогами до роботи неонатолога і офтальмолога є необхідність своєчасно інформувати батьків недоношених новонароджених, особливо з низькою і екстремально низькою масою тіла при народженні, про можливості виникнення і тяжкості прояви РН, про потенційну серйозність даного захворювання і важливості своєчасних офтальмологічних досліджень.
Від неї залежить наскільки повно і точно буде сформовано зображення, яке очний нерв передасть в головний мозок.
Клітини-рецептори, розташовані в сітківці, діляться на два види: колбочки і палички. Палички мають високою світлочутливістю і дозволяють бачити в темряві, також вони відповідають за периферичний зір. Колбочки вимагають для своєї роботи більшої кількості світла, але саме вони дозволяють розгледіти дрібні деталі (відповідають за центральний зір), дають можливість розрізняти кольори. Найбільше скупчення колбочок знаходиться в центральній ямці (макуле).
причини
До пошкодження сітківки можуть привести:
- деякі «Не очні» захворювання, наприклад, цукровий діабет, атеросклероз, захворювання нирок, ревматизм, хвороби крові, менінгіт, гіпертонічна хвороба та інші;
- захворювання самих очей: короткозорість, далекозорість, запальні та дістрофічіческіе процеси і т.д .;
- травми ока і головного мозку;
- вроджені зміни сітківки, що мають спадковий характер або викликані родовою травмою;
- стреси, операції, отруєння.
Види і прояви
Найчастіше проблеми з сітківкою пов'язані з порушенням її кровопостачання. Судини сітківки стають звитими і розширеними або, навпаки, звуженими, ущільненими і нездатними повноцінно живити сітківку. Крім того, може виникати повна або часткова закупорка судин сітківки - центральної артерії або вени сітківки. В результаті відбуваються крововиливи і набряк сітківки.
У молодому віці можуть розвиватися спадкові дистрофії сітківки (пігментний ретиніт, макулярна дистрофія Штадгарта, дистрофія колбочок, хвороба Коатса і т.д.): Загибель "паличок" і "колб", що супроводжуються значним зниженням або повною втратою зору. У літніх нерідко виникає сенильная макулодистрофії (Відома також як вікова дегенерація макули або вікова макулопатія), що вважається провідною причиною серйозної втрати гостроти зору одного або обох очей у людей старше 50 років.
Також в сітківці може виникнути запалення при якому відбувається ураження дрібних судин з множинними крововиливами. відшарування сітківки можуть бути результатом іншого захворювання сітківки або наслідком травми, пухлини і т.д.
Основні ознаки захворювання сітківки : Неухильно падає зір, перед очима з'являються спалахи у вигляді іскор, блискавок, плаваючі точки в вигляді «пластівців сажі», «туманна завіса». Крім того, звужуються і випадають деякі поля зору (зазвичай збоку), може з'явитися двоїння. Людину може турбувати мігрень, запаморочення і навіть оніміння пальців.
Діагностика і лікування
Характер захворювання сітківки встановлюється офтальмологом на підставі перевірки гостроти зору та огляду очного дна за допомогою спеціального дзеркала і лампи. Також лікар може призначити ультразвукове дослідження очей і ангіографію судин сітківки. У ряді випадків може знадобитися консультація інших лікарів (невропатололога, нейрохірурга, ендокринолога, терапевта та ін.).
Лікування захворювань сітківки залежить від їх причини. Найчастіше терапія основного захворювання сприяє поліпшенню стану сітківки. Також призначаються засоби, що поліпшують харчування судин сітківки, вітаміни, засоби, що розсмоктують крововиливи, протизапальні і судинорозширювальні препарати. Ліки застосовуються у вигляді крапель, уколів або таблеток.
Відшарування і розриви сітківки вимагають хірургічного лікування, яке повинно проводиться в ранні терміни.
профілактика
Профілактика захворювань сітківки полягає в лікуванні та попередження захворювань, що викликають зміни судин сітківки та зорового нерва, попередження надмірних фізичних навантажень.
■ Види патологічних змін сітківки
■ Судинні захворювання
•
•
• діабетична ретинопатія
•
■ Дистрофічні і дегенеративні захворювання
• вікова макулодистрофія
•
■ Відшарування сітківки
ВИДИ ПАТОЛОГІЧНИХ ЗМІН СІТКІВКИ
Найбільш часто на очному дні виявляють крововиливи, патологічні осередки (включення), а також набряк, розриви, атрофію сітківки і зміни положення її шарів.
Крововиливи в сітківку. Залежно від розташування і форми розрізняють кілька видів ретінальних крововиливів.
• штріхообразние(Або у вигляді «язиків полум'я»). Найчастіше такі крововиливи бувають невеликими і розташовуються в шарі нервових волокон (рис. 14.1).
• округлікрововиливи розташовані в більш глибоких шарах.
• преретінальних(Ретровітреальние) крововиливи мають форму «чаші» або «човна». Крововиливи в простір між задньою прикордонної мембраною скловидного тіла і сітківкою відбуваються зазвичай при руйнуванні поверхневих або новостворених смокчу-
Мал. 14.1.Крововиливи в сітківку при оклюзії гілки центральної вени сітківки
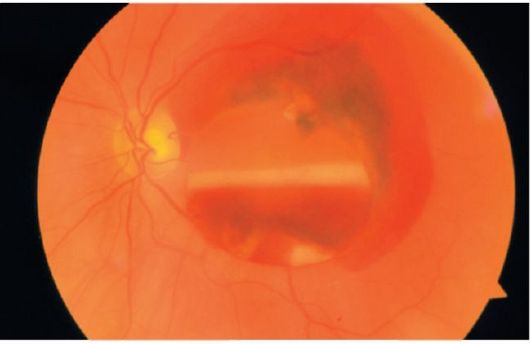
Мал. 14.2.Крововиливи субретінальной, ретинальном і пререті- нальное (з розшаруванням згустку)
дов сітківки. Ретинальні судини проходять під такими крововиливами (рис. 14.2).
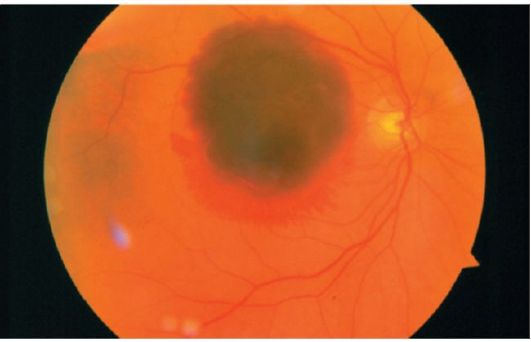
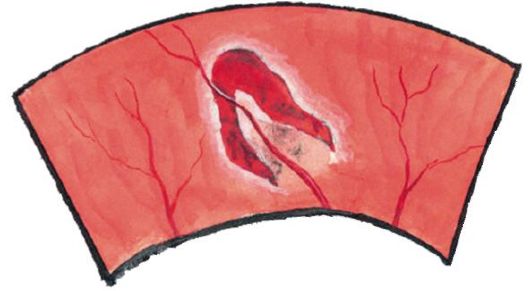
• субретінальнойкрововиливи вказують на субретінальной неоваскуляризації, так як в нормі судин між сітківкою і хориоидеей немає. Ретинальні судини проходять над такими крововиливами (рис. 14.3).
патологічні осередки в сітківці можуть бути світлими, білими або жовтуватими, а також мати чіткі або нечіткі контури.
• «Тверді» ексудати- відкладення ліпідів жовтуватого кольору. Обумовлені виходом ліпопротеїнів з кровоносного русла при підвищеній проникності судин.
• Білі «ватообразние» осередки- інфаркти в шарі нервових волокон з нечіткими контурами.
• друзи- відкладення еозинофільного матеріалу жовтого кольору на мембрані Бруха (під пігментним епітелієм). Можуть зливатися між собою і піддаватися кальцифікації.
Набряк сітківки. Розрізняють такі різновиди набряку сітківки:
дифузний набряк сітківки (рідина в сітківці не локалізована і викликає її дифузне потовщення);
кістозний набряк сітківки (рідина накопичується в окремих просторах, внаслідок чого тканина сітківки нагадує стільники).
Мал. 14.3.Субретінальной крововилив, оточене більш світлим обідком крововиливу в сітківку
Мал. 14.4.Вогнища хоріоретинальної атрофії
розриви сітківки можуть мати підковоподібний або округлий вигляд, бути з «кришечкою» або без неї.
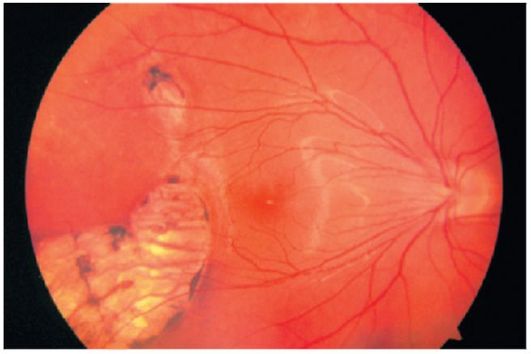
Зони атрофії сітківки характеризуються різною пігментацією (рис. 14.4). Пігмент, який визначає колір очного дна, знаходиться в пігментному епітелії сітківки і в просторах між судинами хориоидеи. Пігментація очного дна може бути різною - від повної відсутності пігменту до «паркетного» очного дна з яскраво вираженою пігментацією. При повній атрофії пігментного епітелію і судинної оболонки через прозору сітківку видно білу склера.
(Рис. 14.5). Сітківка може розшаровуватися (ретиношизиса) або відшаровуватися (відшарування сітківки).
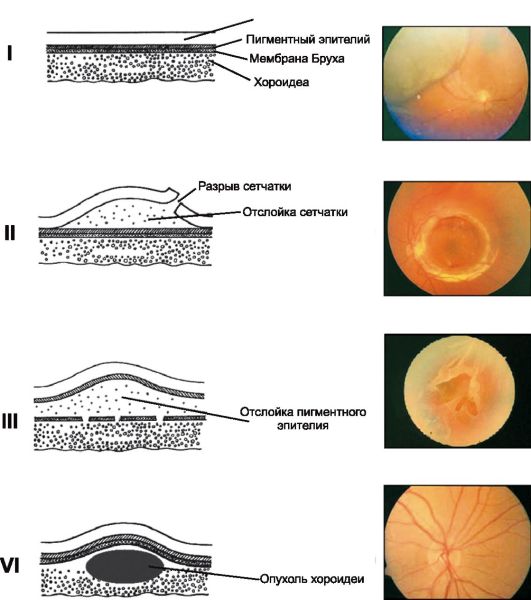
Мал. 14.5.Зміни положення шарів сітківки
• ретиношизиса- розшарування нейросенсорної сітківки з утворенням гладкого "бульбашки", заповнений прозорою рідиною.
• відшарування сітківкирозвивається при відшаруванні нейросенсорного шару сітківки від пігментного епітелію.
СУДИННІ ЗАХВОРЮВАННЯ
Тромбоз центральної вени сітківки
Тромбоз центральної вени сітківки - одне з найбільш частих судинних захворювань сітківки. Найчастіше зустрічається у пацієнтів старше 50 років.
Оклюзія центральної вени сітківки зазвичай відбувається на рівні гратчастої пластинки склери: центральна артерія пере- жиму центральну вену сітківки, а тромбоз виникає вдруге. Виділяють загальні і місцеві фактори, які призводять до оклюзії центральної вени сітківки.
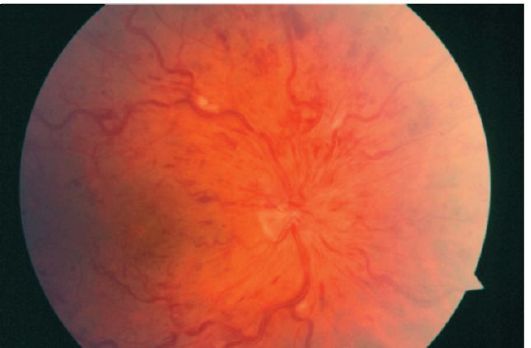
Мал. 14.6.Тромбоз центральної вени сітківки
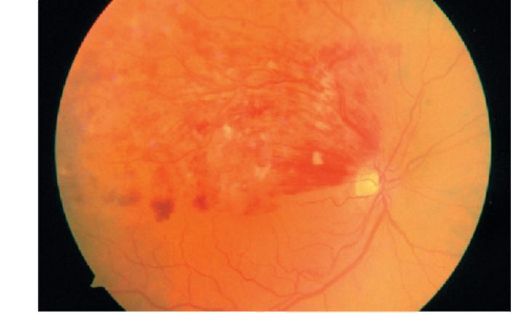
Мал. 14.7.Оклюзія верхньо-скронево гілки центральної вени сітківки
• Загальні сприятливі фактори:артеріальна гіпертензія, атеросклероз, цукровий діабет, системні васкуліти і стани, що супроводжуються підвищенням в'язкості крові (наприклад, мієломна хвороба, поліцитемія).
• Місцеві фактори ризику:набряк або друзи диска зорового нерва, підвищений внутрішньоочний тиск, здавлення вени пухлиною.
Тромбоз центральної вени сітківки викликає швидке безболісне зниження гостроти зору до десятих або сотих. При офтальмоскопії виявляють множинні, частіше штріхообразние, кровоизлия- ня в сітківку, «ватообразние» вогнища, звивистість вен, а також набряк диска зорового нерва.
Очне дно при цьому описують як картину «розчавленого помідора» (рис. 14.6).
Можливий тромбоз гілки центральної вени сітківки, в цьому випадку вищевказані зміни локалізуються тільки в зоні зазнала оклюзії гілки і практично ніколи не заходять за горизонтальну середню лінію (рис. 14.7).
В основі лікування тромбозу центральної вени сітківки лежить раннє усунення оклюзії вени (етіотропна терапія спільно з терапевтом) і призначення антиагрегантів (наприклад, кислоти ацетилсаліцилової в дозі 75-150 мг / добу). Надалі огляд проводять не рідше 1 разу на 2 тижні протягом 6 міс, щоб своєчасно виявити появу неоваскуляризации і вторинної глаукоми і виконати панретинальной лазеркоагуляцию сітківки. Прогноз щодо зору при оклюзії залежить від виду оклюзії і обсягу ураження сітківки, а також від можливого підвищення внутрішньоочного тиску (вторинної глаукоми), яке зазвичай виникає через 3-4 міс після тромбозу центральної вени сітківки.
Оклюзія центральної артерії сітківки
Оклюзія центральної артерії сітківки частіше виникає серед чоловіків старше 60 років.
Етіологія і патогенез
Більшість окклюзий центральної артерії сітківки обумовлено емболією.
• Тромбоемболія може виникати при інфаркті міокарда (внаслідок пристінкового тромбоутворення), ревматичних процесах на клапанах, а також при атеросклеротичномуураженні сонних артерій (загальною або внутрішньої).
• Мікробна емболія можлива при бактеріальномуендокардиті.
• Холестеринових емболія обумовлена розпадом атеросклеротичної бляшки загальної або внутрішньої сонної артерії.
Більш рідкісні причини оклюзії центральної артерії сітківки - артеріїти або неврити зорового нерва, що призводять до облітерації судин.
Припинення кровообігу в ретінальних артеріях приводить до ішемічного набряку внутрішніх шарів сітківки, а згодом відбувається їх атрофія і глиоз.
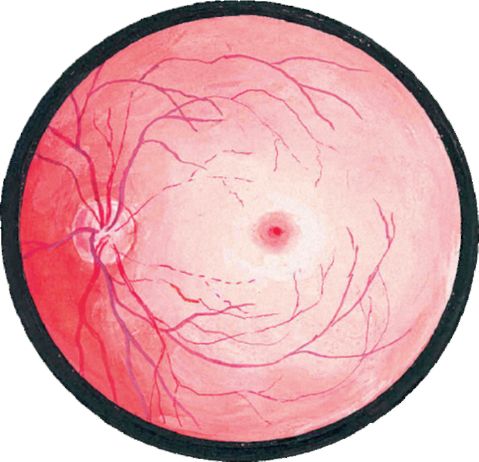
Мал. 14.8.Емболія центральної артерії сітківки
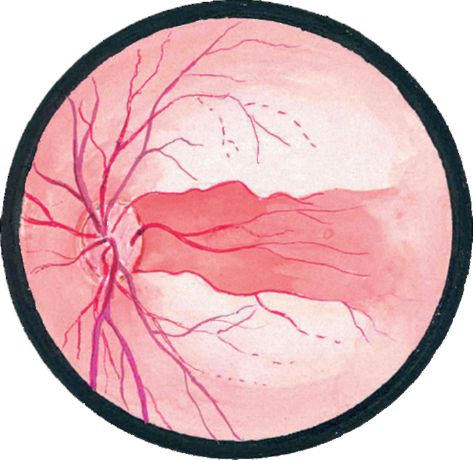
Мал. 14.9.Емболія в центральну артерію сітківки при наявності ціліоретінальной артерії
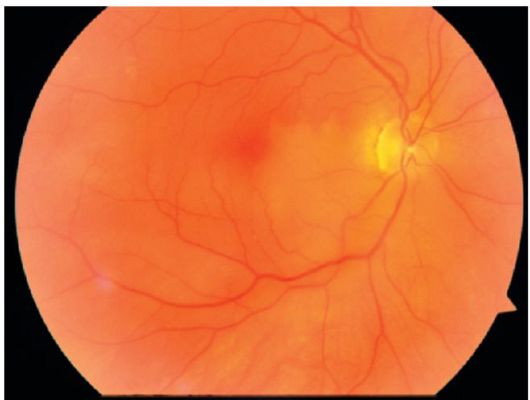
Мал. 14.10.Оклюзія нижневисочной гілки центральної артерії сітківки. На диску зорового нерва помітний емболії в просвіті судини
клінічна картина
Оклюзія центральної артерії сітківки викликає раптове дуже швидке (протягом декількох секунд або хвилин) безболісне зниження зору до рахунку пальців у особи або світловідчуття. При офтальмоскопії уражена сітківка виглядає біло-сірої внаслідок набряку. Артерії і вени сітківки значно звужені, іноді в центральній артерії сітківки видно емболії. В області фовеоли сітківка тонка, і через неї просвічує хоріоідея - симптом «вишневої кісточки» (яскраво-червона фовеоли на белосером тлі набряку сітківки, див. Рис. 14.8).
У окремих пацієнтів при наявності функціонуючої ціліоретінальной артерії у відповідній зоні зберігається невелика ділянка практично незміненою сітківки (рис. 14.9). Іноді в таких випадках зберігається досить висока гострота зору (але поле зору різко звужене).
При оклюзії гілок центральної артерії сітківки обструкція розташовується далі до периферії, найчастіше в місцях біфуркації ретінальних артерій. Симптоми захворювання залежать від розмірів і положення ураженої зони сітківки. Якщо оклюзія відбувається в
макулярних судинах, гострота зору також значно знижується
(Рис. 14.10).
лікування
Необоротне ураження сітківки розвивається через 1-1,5 год після повного припинення артеріального кровотоку в сітківці. Оскільки оклюзія рідко буває повною, слід вдатися до спроб вос- становлення кровотоку в центральній артерії сітківки, якщо тривалість зниження гостроти зору становить менше 24 ч. Завдання лікування - розширення судин і зміщення ембола в більш периферичні артеріальні гілки.
• Пацієнт повинен перебувати в положенні лежачи на спині, щоб збільшити кровотік в сітківці.
• Внутрішньоочний тиск слід знизити за допомогою масажу очного яблука, парацентеза передньої камери і прийому всередину 2 таблеток ацетазоламіду по 250 мг.
• Спазм артерії усувають шляхом внутрішньовенної ін'єкції 2 мл 2% розчину папаверину.
• Вазоконстрикцію артерій сітківки запобігають, даючи пацієнтові вдихати суміш 95% кисню і 5% вуглекислого газу (карбоген) протягом 10 хв кожні 2 ч.
• Фибринолитическая терапія малоефективна і в нашій країні широкого поширення не отримала.
Наступні огляди проводять не рідше 1 разу на 2 тижні. При виявленні рубеоза (неоваскуляризации) райдужки виконують панреті- нальную лазеркоагуляцию сітківки.
діабетична ретинопатія
діабетична ретинопатія - одна з найбільш частих причин сліпоти. До основних факторів ризику, що впливає на рівень поширеності та прогресування діабетичної ретинопатії, відносять тривалість і тип цукрового діабету, ступінь його компенсації, рівень артеріального тиску, А також стан нирок. Через 10 років від виявлення діабету частота ретинопатії становить вже 60%, а через 30 років ураження сітківки виявляють практично у всіх хворих.
патогенез
При гіперглікемії внаслідок перевантаження альдозами-редуктазної шляху відбувається накопичення сорбітолу в ендотелії судин сетчат-
ки, що призводить до порушення функцій клітин. Крім того, певну роль грає неферментний гликирование білків.
Поступово відбувається зникнення клітин ендотелію, і утворюються мішечкуваті розширення капілярів - мікроаневрізми. У мікроаневрізми виконуються розриви гематоретінального бар'єру, що призводить до виходу рідкої частини крові в тканину сітківки. Вихідні ліпопротеїни відкладаються в товщі сітківки і утворюють «тверді» ексудати, вираженість яких корелює з рівнем ліпідів плазми крові. Крім того, порушення струму крові в мікроаневрізми призводить до розвитку тромбозів,
облітерації капілярів іішеміі сітківки; такі ділянки при офтальмоскопії видно як світло-сірі осередки з нечіткими контурами - «ватообразние вогнища». Надалі при прогресуванні ішемії вени набувають четкообразние вид і утворюють петлі, з'являється безліч дрібних звивистих артеріовенозних анастомозів.
Ішемія сітківки веде до викиду ангіогенних речовин, які стимулюють фіброваскулярной зростання. Новоутворені судини з'являються в області диска зорового нерва, в сітківці, ростуть по задній поверхні скловидного тіла і проникають в нього. Оскільки стінка їх функціонально неповноцінна, вони легко пошкоджуються, що призводить до крововиливів в склоподібне тіло і утворення сполучнотканинних мембран (рис. 14.11). Зростання і скорочення цих мембран призводять до тракционной відшарування сітківки і втрати зору.
Таким чином, можна виділити наступні основні процеси в розвитку діабетичної ретинопатії:
• формування микроаневризм;
• патологічна судинна проникність, оклюзія судин;
• неоваскуляризация і фіброзна проліферація;
• скорочення фиброваскулярной тканини і тракционная відшарування сітківки.
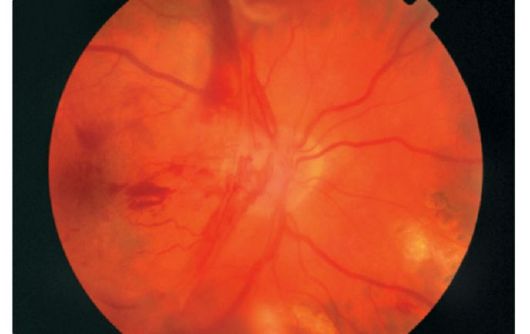
Мал. 14.11.Пролиферативная діабетична ретинопатія: мембрана, що росте в порожнину склоподібного тіла з великою кількістю новостворених судин і крововиливами
Класифікація і клінічна картина
Виділяють такі основні форми-стадії діабетичної ретинопатії:
Непролиферативная ретинопатія;
Препроліфератівная ретинопатія;
Пролиферативная ретинопатія.
Діабетична макулопатія може поєднуватися з будь-якою стадією ретинопатії.
Непролиферативная ретинопатія. На цій стадії виявляють мікроаневрізми, кровоізлі- яния, «тверді» транссудату і «ватообразние» вогнища (рис. 14.12). Найбільш важливий елемент непролиферативной ретинопатії - набряк сітківки. При локалізації в макулярної області він може призводити до значного зниження гостроти зору.
Препроліфератівная ретинопатія. На цій стадії процесу посилення ішемії і подальші патологічні зміни судинної стінки призводять до появи венозних аномалій (розширення, звивистість, четкообразность, судинні петлі), інтраретінальних мікросудинних аномалій (шунтів), великої кількості «ватообразних» вогнищ і безлічі крововиливів в сітківку (рис. 14.13 ).
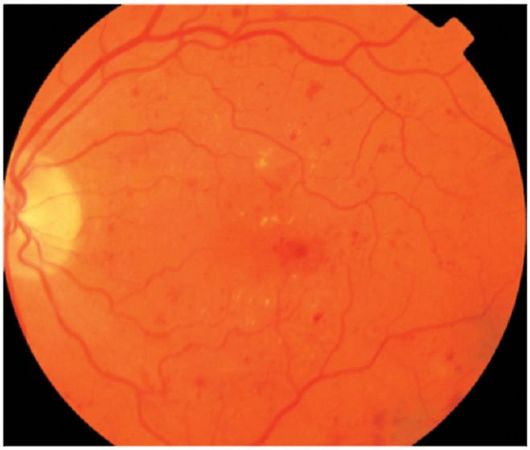
Мал. 14.12.Непролиферативная діабетична ретинопатія
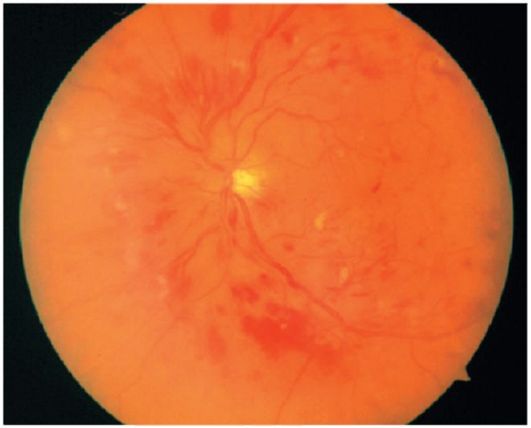
Мал. 14.13.Препроліфератівная діабетична ретинопатія
Мал. 14.14.Пролиферативная діабетична ретинопатія
Мал. 14.15.Преретінальнимі крововилив при проліферативної діабетичної ретинопатії
Мал. 14.16.Рецидивуючий преретінальнимі (ретровітреальное) крововилив, глиоз, активні новостворені судини; видно рубці після лазеркоагуляции, є свідчення для продовження лікування
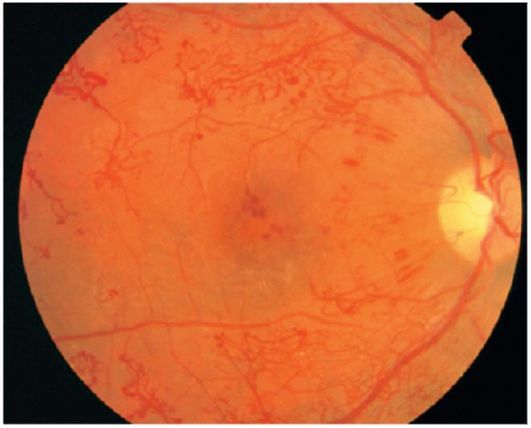
пролиферативная ретинопатія (Рис. 14.14). Для цієї стадії характерні два види проліферації - судинна (неоваскуляризация) і фіброзна (глиоз).
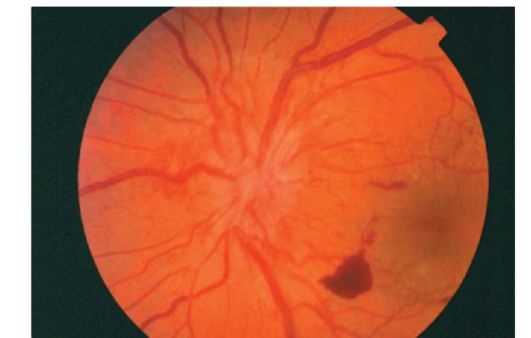
Новоутворені судини спочатку ростуть між задньою гиалоидной мембраною склоподібного тіла і сітківкою, а потім вростають в склоподібне тіло. Неспроможність стінки новоутворених судин часто призводить до ретровітреальним крововиливів (рис. 14.15).
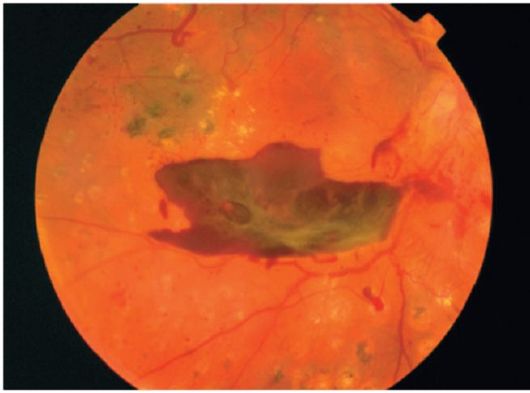
Рецідівірующіеретровітреальние крововиливи індукують проліферацію гліальних клітин. Утворюються сполучнотканинні тяжі між сітківкою і мембраною склоподібного тіла, які
можуть викликати відшарування сітківки
(Рис. 14.16).
лікування
Основні принципи:
Стабільна компенсація цукрового діабету, нормалізація артеріального тиску і корекція дисліпідемій;
Лікування ураження сітківки (медикаментозне, лазерне і хірургічне).
Медикаментозна терапія. З метою поліпшення стану судинної стінки і профілактики тромбозів призначають інгібітори ангіотензинперетворюючого ферменту, Ангіопротектори, препарати, що впливають на реологічні властивості крові, і ряд інших лікарських засобів. Однак в даний час рекомендованих стандартів медикаментозного лікування діабетичної ретинопатії не існує.
лазеркоагуляція сітківки - єдино ефективний спосіб лікування препролиферативной і проліферативної діабетичної ретинопатії. Вона на- лена на руйнування частини ишемизированной сітківки і, таким чином, усунення стимулу для вироблення ангіогенних факторів. При панретинальной лазерокоагуляції 2000-3000 лазерних коагулятов діаметром від 200 до 500 мкм наносять на сітківку поза макулярної зони (рис. 14.17).
Фокальную лазеркоагуляцию і лазеркоагуляцию по типу «решітки» виконують при макулярном набряку. Метою такого втручання є зменшення набряку сітківки і стабілізація гостроти зору.
При лазерокоагуляції поглинання енергії відбувається в пігментному епітелії і хориоидее, тому шар нервових волокон мало пошкоджується. Отже, панретинальная лазеркоагуляция надає щодо невеликий вплив на зорові функції - погіршуються темновая адаптація і периферичний зір при зберігається центральному зорі.
До того, як лазерне лікування стало доступним, у 50% пацієнтів з вперше встановленим діагнозом діабетичної ретинопатії гострота зору через п'ять років становила менше 0,1. Якщо панреті- нальная лазеркоагуляция виконана своєчасно, кількість таких пацієнтів знижується до 5%. Перед проведенням лазерної коагуляції хворий повинен бути поінформований про те, що лікування спрямоване на запобігання подальшого зниження гостроти зору, а не на відновлення нормальної гостроти зору.
Кріоретінопексія показана при неможливості лазерокоагуляції (наприклад, при помутнінні оптичних середовищ ока), а також при недостатньому її ефекті. Холодова деструкція сітківки через склеру призводить до атрофії ішемізованих зон, а отже, до поліпшення обмінних процесів і кровообігу в залишилася сітківці. Кріоретінопексія протипоказана при вираженому фіброзі, так як втручання може призвести до тракционной відшарування сітківки внаслідок активації фиброваскулярной проліферації.
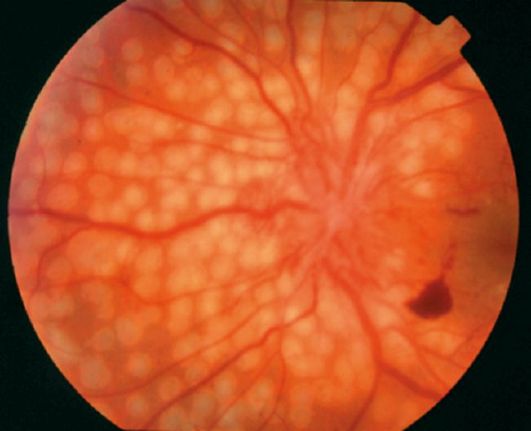
Мал. 14.17.Свіжі лазеркоагуляти на очному дні при проліфератів- ної діабетичної ретинопатії
Вітректомія.Невеликі крововиливи в склоподібне тіло рас сасиваются самостійно протягом декількох місяців. Однак, якщо крововилив в склоподібне тіло не розсмокталося протягом 6 міс, слід розглянути можливість видалення просоченого кров'ю склоподібного тіла. Іншим показанням до вітректомії є тракционная відшарування сітківки. При вітректоміі спеціальний наконечник одночасно фрагментірует і аспірірует склоподібне тіло, яке заміщується фізіологічним розчином.
Офтальмологічне спостереження хворих
Після виявлення цукрового діабету пацієнт якомога раніше повинен бути оглянутий офтальмологом. Якщо діабетичних змін не виявляють, подальші огляди проводятодін раз на рік. Необхідно обстежити всіх хворих на цукровий діабет перед початком інтенсивної інсулінотерапії (або переведення на інсулінотерапію).
Після постановки діагнозу «діабетична ретинопатія» огляд виконують:
При непролиферативной ретинопатії - один раз на 6 місяців;
При препролиферативной ретинопатії - один раз в 3 міс (після виконання панретинальной лазерокоагуляції сітківки);
При проліферативноїретинопатії - один раз в 2 міс (після виконання панретинальной лазерокоагуляції сітківки);
При наявності макулярного набряку - один раз в 3 міс (після виконання фокальній лазеркоагуляции сітківки).
Зміни сітківки при артеріальній гіпертензії
Зміни очного дна розвиваються як при гіпертонічній хворобі, так і при вторинних артеріальній гіпертензії. Виділяють наступні стадії змін сітківки: ангіопатія, ангиосклероз, ретинопатія та нейроретинопатия.
гіпертонічна ангіопатіяхарактеризується звуженням артеріол і розширенням вен. Співвідношення калібру артерій
Мал. 14.18.Симптом артеріо-венозного перехрещення при гіпертонічному ангіосклероз
![]()
Мал. 14.19.Три ступеня симптому артеріо-венозного перехрещення
і вен досягає 1: 4 (в нормі 2: 3). Виявляють біфуркації артерій під тупим кутом і штопорообразно покручені венули в маку- лярной зоні (симптом Гвіста).
гіпертонічний ангиосклерозпроявляється потовщенням стінок судин внаслідок атеросклеротичних змін. Подібні зміни очного дна можуть розвиватися не тільки на тлі артеріальної гіпертензії, а й при вираженому атеросклерозі судин. Судини виглядають як «мідна» і «срібна» дріт. Потовщені ригідні артерії тиснуть на вени, внаслідок чого з'являється симптом артеріо-венозного перехрещення (симптом Салюс-Гуна, рис. 14.18). Виділяють три ступеня вираженості цього симптому (рис. 14.19):
I - звуження і невеликий перегин вени в тому місці, де її перетинає артерія;
II - більш виражене звуження вени і ампулообразное її розширення до периферії від місця перехрещення;
III - вена як би зникає в місці перехрещення, що проходить над нею артерія атеросклеротически змінена.
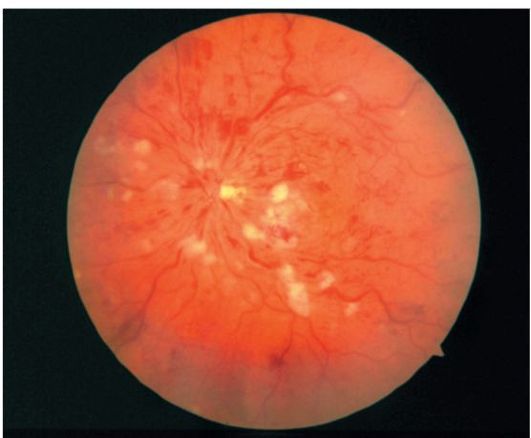
Гіпертонічна ретинопатія характеризується появою «твердих» транссудатів в макулярної зоні (симптом «зірки»), «ватообразних» вогнищ і крововиливів у вигляді язиків полум'я (рис. 14.20).
гіпертонічна нейроретинопатиявиражається в приєднанні набряку диска зорового нерва. При офтальмоскопії виявляють вистояніе його над сітківкою і нечіткість контурів диска.
Мал. 14.20.Офтальмоскопически прояви гіпертонічної реті- нопатіей
Суворого паралелізму між стадією гіпертонічної хвороби, рівнем артеріального тиску і змінами на очному дні не існує. Зміни очного дна при артеріальній гіпертензії не вимагають, як правило, офтальмологічного лікування. Огляд очного дна пацієнтам без ретинопатії проводять 1 раз в 6-12 міс.
ДИСТРОФІЧНІ і дегенеративних
ЗАХВОРЮВАННЯ
Серед цих захворювань сітківки найбільше значення мають вікова макулодистрофії і пігментна дегенерація сітківки. Рідше зустрічаються такі захворювання, як ретиношизиса, колбочковая дистрофія, хвороба Штаргардта, вітелліформная дистрофія (хвороба Беста), сліпота Лебера, макулярное отвір і деякі інші.
вікова макулодистрофія
Вікова (склеротична, инволюционная) макулодистрофії - провідна причина втрати центрального зору. Частота захворю- вання залежить від віку і значно збільшується після 55 років.
вікова макулодистрофія - це хронічний дистрофічний процес в пігментному епітелії сітківки, мембрані Бруха і хоріокапілляров. У розвитку цього захворювання велику роль відіграє перекисне окислення ліпідів, зміна проникності мембрани Бруха і склеротичні зміни судин хоріоідеі. Внаслідок цих процесів з віком на мембрані Бруха відкладаються раз- особисті продукти обміну у вигляді друз.
Порушення обмінних процесів може приводити до атрофії пігментного епітелію, а потім і інших шарів сітківки і хориоидеи ( «суха» форма макулодистрофії).
Дія ангіогенних факторів у відповідь на гіпоксію сприяє неоваскуляризації, проростанню новоутворених судин з хоріоідеї під сітківку. Стінка цих судин неповноцінна і легко руйнується. Субретінальной крововиливи призводять до прогресуючого фіброзу і формування рубцевої тканини під макулярної зоною. Така форма макулодистрофії називається ексудативної, або «вологої».
Вікова макулодистрофія призводить до появи центральних худобою. При атрофической формі центральна скотома зазвичай невелика, і гострота зору може становити 0,1-0,3. При екссуда- тивной формі скотома досягає значних розмірів, що обумовлює зниження гостроти зору до 0,02 і менше. Периферичний зір зазвичай не порушено, що дозволяє хворим орієнтуватися в знайомій обстановці. Проведення офтальмоскопии дозволяє виявити такі зміни:
При «сухий» формі - друзи, посилення або ослаблення пігментації очного дня і атрофічні вогнища в макуле;
При ексудативної формі визначаються субретинальної неоваскуляризация (судинні мембрани), крововиливи і набряк сітківки і, на кінцевих стадіях, глиоз.
Ефективного лікування при «сухий» формі макулодистрофії не існує. Всі вживані методи лікування спрямовані на стабілізацію патологічного процесу. З цією метою використовують анти- оксиданти (каротиноїди, вітаміни A, C, E та інші.), Антоціанозіди (препарати чорниці) та препарати, що містять цинк і селен.
При ексудативної формі лікування спрямоване, в основному, на руйнування новоутворених судин і, таким чином, припинення процесів ексудації і рубцювання. Основні методи лікування - лазеркоагуляция сітківки і фотодинамічна терапія. В останні роки проводяться розробки антиангіогенних препаратів.
• Лазеркоагуляція сітківки може зупинити прогресуючу втрату зору, тільки якщо новостворені судини ще не поширилися під фовеолу. Тому попередньо оцінюють хориоидального неоваскуляризації за допомогою флюоресцентної ангіографії або ангіографії з індоціанінзеленим.
• Фотодинамічна терапія має на меті склерозування новоутворених судин, розташованих під фовеоли. Для цього внутрішньовенно вводять лікарський препарат вертепорфін, який накопичується в патологічних субретинальної судинах. Активація фотосенсибилизирующего з'єднання спеціальним лазером викликає локальну облітерацію новоутворених судин, а розташована над цією зоною нейросенсорна сітківка не пошкоджується.
Дія антиангіогенних препаратів направлено на інгібування судинного ендотеліального фактора росту.
Пігментна дегенерація сітківки
пігментна дегенерація - це група захворювань, що характеризуються порушенням сутінкового зору, звуженням поля зору і пігментними змінами сітківки. Частота пігментної дегенерації сітківки різна в різних популяціях і становить зазвичай 1: 4000-5000.
Етіологія даного захворювання остаточно не встановлена. У 60% випадків виявляють спадкову схильність. Спочатку при пігментної дегенерації уражаються фоторецептори (переважно палички). Поступово в процес втягуються пігментний шар, судини сітківки і зоровий нерв.
Перші симптоми пігментної дегенерації сітківки з'являються вже до 20-30 років. Хворі скаржаться на погіршення сутінкового зору. Поступово відбувається звуження полів зору з розвитком «трубкового» поля зору. Супутні зміни в макулярної області (кістозний набряк, формування преретінальнимі мембрани, атрофія пігментного епітелію і хороідеі) часто призводять до порушення центрального зору.
Офтальмоскопія дозволяє вже на ранніх етапах виявити пігментовані вогнища ураження у вигляді «кісткових тілець» на перифе- рії сітківки. Згодом артеріоли сітківки стають вузькими, а диск зорового нерва набуває воскоподібний відтінок (рис. 14.21).
При тривалому перебігу захворювання виявляють вищевказані зміни в макулярної області, а також задню чашеобразную катаракту.
Електроретинографія дозволяє діагностувати захворювання на ранніх стадіях, навіть у пацієнтів з відсутністю видимих змін на очному дні. Також виявляють зниження темнової адаптації та звуження полів зору різного ступеня вираженості.
Ефективного лікування пігментної дегенерації сітківки не існує. Кілька уповільнити її протягом дозволяє застосування антиоксидантів і засобів, що поліпшують кровопостачання сітківки. При плануванні сім'ї таким пацієнтам необхідна генетична консультація.
Мал. 14.21.Пігментна дегенерація сітківки
ВІДШАРУВАННЯ СІТКІВКИ
Сітківка складається з нейросенсорного і пігментного шарів. Щільне зрощення між цими шарами існує тільки в області зубчастої лінії і диска зорового нерва. В інших ділянках вони з'єднані один з одним за допомогою пухкого полисахаридного комплексу, а також завдяки осмотичного градієнту, який виводить рідину і іони в хориоидею.
При відшаруванні сітківки нейросенсорна її частина відшаровується від пігментного епітелію. Найбільш часто відшарування сітківки розвивається у віковій групі від 55 до 75 років. При міопії відшарування сітківки може відбуватися у віці 20-30 років.
Класифікація
Виділяють регматогенного, ексудативну і тракційну відшарування сітківки.
• Регматогенная відшаруваннявідбувається при розриві сітківки (рис. 14.22). Рідка частина склоподібного тіла проникає через розрив нейросенсорного шару сітківки і відшаровує його від пігментного епітелію. Найбільш часто подібні розриви обумовлені периферійними дистрофії сітківки (наприклад, при міопії високого ступеня) або задньої відшаруванням склоподібного тіла (відбувається у більшості людей до 60-70 років).
• Тракційна відшаруванняобумовлена відтягуванням (тракцией) нейросенсорної сітківки патологічної тканиною, яка перебуває в склоподібному тілі (при проліферативної діабетичної ретинопатії, ретинопатії недоношених, після проникаючого поранення очного яблука). При вираженій тракції відбувається розрив
Мал. 14.22.Підковоподібний розрив сітківки
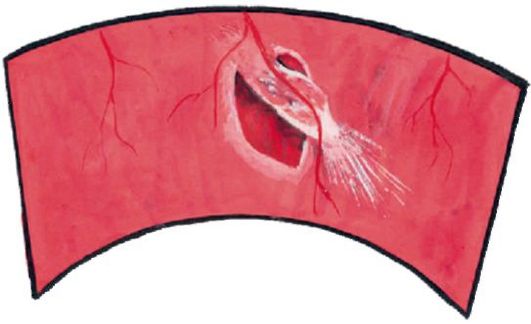
Мал. 14.23.Розрив сітківки в результаті тракції з боку склоподібного тіла
сітківки, в цьому випадку говорять про Тракційний-регматогенной відшаруванні (рис. 14.23).
• ексудативна відшаруваннявідбувається при скупченні рідини між шарами сітківки внаслідок патологічного процесу в хориоидее (пухлини, вродженої аномалії або запалення).
При будь-відшарування сітківки в ній розвиваються дегенеративні процеси.
клінічна картина
Відшарування сітківки можуть передувати «спалаху світла» і «блискавки», обумовлені механічним роздратуванням сітківки в результаті її тракції. Симптоматика відшарування сітківки залежить від локалізації і масштабу поразки.
• Центральна відшарування сітківки супроводжується різким зниженням гостроти зору до рахунку пальців або світловідчуття. Пацієнти скаржаться на чорну «фіранку» або тінь в поле зору, відповідну відшарованої області сітківки.
• Периферична відшарування сітківки, особливо в нижніх її відділах, може не давати симптомів навіть протягом декількох років.
діагностика
Дослідження поля зору дозволяє виявити відносну худобою в зоні відшарування. Рожевий рефлекс з очного дна ослаблений при центральній відшарування сітківки або масивних крововиливах в
скловидне тіло.
Офтальмоскопически відшарування сітківки видно як сіра хвиляста структура, піднесена щодо диска зорового нерва або неотслоенной сітківки (рис. 14.24). При регматогенной відшаруванні досить часто виявляють підковоподібні розриви і «розриви з кришечкою». Контузія очного яблука може привести до відшарування сітківки внаслідок відриву її від зубчастої лінії (ретінодіалізу).
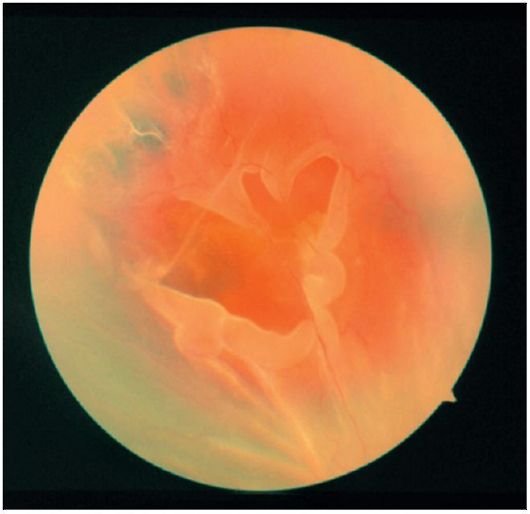
Мал. 14.24.Відшарування сітківки з розривом
Якщо стався крововилив у склоподібне тіло, то офтальмоскопия може виявитися малоінформативною. У таких випадках в діагностиці допомагає ультразвукове По-сканування.
лікування
• Регматогенная відшарування сітківки.Лікування спрямоване на блокаду розриву сітківки, наприклад, за допомогою транссклеральной кріопексія. Щільний контакт між шарами сітківки забезпечують, підшиваючи зовні до очного яблука силіконову губку (пломбу), яка вдавлює склеру і пігментний епітелій всередину очі (рис. 14.25). Асептичне запалення після криовоздействия забезпечує формування щільного рубця навколо розриву сітківки, а субретинальної рідина поступово розсмоктується. При альтернативному втручанні - пневморетінопексіі - інтравітреально виробляють ін'єкцію спеціального газу і після операції поміщають пацієнта в вимушене положення так, щоб міхур газу блокував розрив сітківки.
• Тракційна відшарування сітківки.Лікування спрямоване на усунення всіх тракцій в передньо-задньому напрямку. Для цього спочатку розсікають тяжі склоподібного тіла, а потім обережно видаляють мембрани, адгезірованних до поверхні сітківки. У порожнину склоподібного тіла вводять газ або важку рідину.
• Ексудативна відшарування сітківки.Лікування засноване на етіотропне принципі (наприклад, лікування запального процесу або видалення пухлини хориоидеи).
Без лікування відшарування сітківки найчастіше призводить до незворотної сліпоти. Сучасне лікування дозволяє в 80-90% випадків досягти повного прилягання сітківки без рецидивів надалі. Гострота зору при цьому залишається високою, якщо макулярна зона не порушена. Прогноз щодо зору краще, якщо прилягання сітківки досягнуто протягом 2-3 днів після відшарування.
