فیبریلاسیون مداوم دهلیزی. نحوه درمان فیبریلاسیون دهلیزی

فیبریلاسیون دهلیزی توسط انواع متمایز می شود ، که به چندین معیار بستگی دارد: مدت زمان اپیزود ، فرکانس انقباضات بطن های عضله قلب ، ماهیت امواج جداگانه. در دسترس بودن طبقه بندی مناسب از نظر تشخیص اختلالات قلبی از اهمیت ویژه ای برخوردار است.
طبقه بندی مدت زمان قسمت
بسته به مدت زمان ، انواع زیر فیبریلاسیون دهلیزی مشخص می شود:
- اول آشکار شد این فرم در صورتی که تظاهرات انحراف برای اولین بار بدون توجه به شدت یا وجود تصویر بالینی تشخیص داده شود ، تشخیص داده می شود. حمله 10-15 دقیقه طول می کشد.
- پاروکسیسم اختلال ریتم قلب عود کرده و خود به خود متوقف می شود. حمله معمولاً دو روز یا کمتر طول می کشد. این نوع فیبریلاسیون دهلیزی با طول دوره مشخص نمی شود و از هفت روز بیشتر نمی شود. اغلب ، این پدیده برای 1-2 روز مشاهده می شود ، اما حداقل مدت آن 3 دقیقه است. با این فرم ، مانند شکل قبلی ، احتمال ترمیم خود به خود ریتم قلب وجود دارد.
- مداوم. مدت زمان این نوع فیبریلاسیون متفاوت است: حمله می تواند بیش از 7 روز متوالی طول بکشد. با اشکال ماندگار طولانی مدت ، علائم انحراف بیش از دوازده ماه مشاهده می شود.
- مقدار ثابت. این فرم از مدتها قبل وجود داشته است. تصویر بالینی AF مداوم با دوره های حملات مکرر تعیین می شود. یک نوع دائمی از فیبریلاسیون دهلیزی خاص است: در این حالت ، امکان بازگرداندن ریتم وجود ندارد. اقداماتی برای کنترل شاخص های ضربان قلب در حال انجام است.
طبقه بندی بطنی
با توجه به عامل فرکانس انقباضات بطنی ، چنین اشکال آسیب شناسی مشخص می شود:
- تاکی سیستولیک. در این حالت ، بطن ها بیش از حد لازم ، تعداد پالس ها را دریافت می کنند ، به همین دلیل است که ضربان نبض بیش از 100 ضربان در دقیقه است.
- برادیستولیک با این فرم ، ضربان قلب در محدوده طبیعی است یا کاهش می یابد (کمتر از 60 ضربان در دقیقه) ، و نبض طبیعی است.
- نورموسیستولیک در این فرم ، بطن ها با فرکانسی که تا حد ممکن به مقادیر طبیعی نزدیک می شوند (از 60 تا 100 ضربان در دقیقه) منقبض می شوند.
با تغییر در ماهیت فعالیت بدنی ، و همچنین بسته به میزان استرس عاطفی ، انواع مختلف آسیب شناسی ، طبقه بندی شده توسط فرکانس انقباض بطن های قلب ، می توانند جایگزین یکدیگر شوند.
طبقه بندی بر اساس ماهیت امواج F
امواج F روی الکتروکاردیوگرام نمایانگر پتانسیل عملکرد کلی عضله قلب است که در هنگام تحریک الکتریکی رخ می دهد.
بسته به این معیار ، انواع زیر فیبریلاسیون را تشخیص می دهد:
- موج بزرگ در نوار قلب ، در این مورد ، دندانهای بزرگ و نادر فیبریلاسیون دهلیزی مشخص می شود. این فرم AF معمولاً در نقایص عضلات قلب که بیش از حد به دهلیزها اضافه می شوند دیده می شود.
- فیبر کوچک در نوار قلب ، امواج مکرر و کوچک فیبریلاسیون دهلیزی مشخص می شود ، که معمولاً از ویژگی های قلبی قلبی است.
طبقه بندی علائم (مقیاس EHRA)
مقیاس علائم (EHRA) ابزاری بالینی است که علائم را در طی دوره های فیبریلاسیون دهلیزی ارزیابی می کند. این به تعیین دوره درمان برای بیمار مبتلا به آریتمی کمک می کند.
بسته به این معیار ، انواع زیر AF تشخیص داده می شود:
- EHRA I - این مقدار نشان دهنده عدم وجود علائم است.
- EHRA II - در این حالت ، شدت علائم انحراف خفیف است ، به همین دلیل فعالیت روزمره بیمار مختل نمی شود.
- EHRA III - تصویر بالینی مشخص است ، علائم آنقدر شدید است که فعالیت روزانه بیمار مختل می شود.
- EHRA IV شدیدترین شاخص است ، زیرا نشانگر وجود علائمی است که منجر به ناتوانی بیمار می شود ، که نه تنها فعالیت روزانه بیمار را محدود می کند بلکه کاملاً متوقف می کند.

تشخیص اشکال فیبریلاسیون دهلیزی براساس نتایج بدست آمده در طی نوار قلب است. برای تأیید تشخیص که ممکن است از 1 تا 7 روز طول بکشد ، معمولاً مشاهده طولانی مدت ECG لازم است.
تفاوت بین فیبریلاسیون دهلیزی و بال زدن دهلیزی
بسیاری از افراد این مفاهیم را شناسایی می کنند ، اما در واقع آنها دو حالت مختلف هستند که مشخصه آنهاست. تفاوت بین آنها در مکانیسم عمل نهفته است:
- با بال زدن ، الیاف میوکارد به آرامی منقبض می شوند.
- با فیبریلاسیون ، تکانه هایی که به میوکارد عرضه می شوند هرج و مرج هستند و به این واقعیت کمک می کنند که الیاف آن خیلی سریع و از کار افتاده شروع به جمع شدن می کنند.
فیبریلاسیون دهلیزی و بال زدن دهلیزی از تظاهرات فیبریلاسیون دهلیزی است که خطر خاصی برای سلامتی بیمار است. به طور خاص ، این آسیب شناسی می تواند باعث ترومبوز و ترومبوآمبولی شریان ریوی ، توسعه سکته مغزی شود.
این شرایط تحت تأثیر عواملی مانند:
- بیماری دریچه ای قلب ؛
- آسیب های مادرزادی یا اکتسابی عضله قلب ؛
- ایسکمی قلب
فیبریلاسیون دهلیزی ، که به صورت فیبریلاسیون دهلیزی یا بال زدن بیان می شود ، همچنین توسط پاتولوژی هایی ایجاد می شود که با اختلال در عملکرد عضله قلب همراه نیستند. بنابراین ، این شرایط می تواند تومورهای آدرنال ، عملکرد بیش از حد تیروئید ، چاقی و دیابت را تحریک کند.
عامل دیگری که می تواند باعث فیبریلاسیون دهلیزی و بال زدن دهلیزی شود سو alcohol مصرف الکل است.
طبقه بندی بال زدن دهلیزی
بال زدن دهلیزی پدیده ای است که مانند فیبریلاسیون دهلیزی می تواند به اشکال مختلف خود را نشان دهد.
طبقه بندی اصلی تقسیم بندی آسیب شناسی زیر است:
- بال زدن دهلیزی معمولی یا نوع 1. در این حالت ، تغییرات زیر مشاهده می شود: موج پاتولوژیک تحریک در خلاف جهت عقربه های ساعت ، به سمت بالای تیغه بین رحمی هدایت می شود. پس از آن ، به دیواره خلفی دهلیز راست می رود. بعلاوه ، این ضربه دهان حفره وریدی فوقانی را دور می زند ، به موقعیت اولیه می رسد و پس از آن چرخه از سر می گیرد.
- بال زدن دهلیزی غیرطبیعی از نوع دوم. در این حالت ، عبور از انگیزه آسیب شناختی ، استخوان را از بین می برد.

از نظر بالینی ، دو نوع اصلی بال زدن دهلیزی وجود دارد:
- ... حمله آریتمی به طور ناگهانی و معمولاً تحت تأثیر عوامل تحریک کننده رخ می دهد و طولانی نمی ماند.
- فرم دائمی در این حالت ، اختلالات ریتم قلب به طور مداوم مشاهده می شود.
طبقه بندی های موجود در مورد فیبریلاسیون دهلیزی و بال زدن دهلیزی ، تشخیص و توسعه یک دوره مدیریت را برای بیمار مبتلا به فیبریلاسیون دهلیزی تسهیل می کند. طبقه بندی ها بر اساس عوامل مختلفی است که با ماهیت تجلی آسیب شناسی مرتبط هستند.
تاریخ انتشار مقاله: 13.11.2016
تاریخ به روزرسانی مقاله: 06.12.2018
فیبریلاسیون دهلیزی (مخفف AF) رایج ترین آریتمی در بین تمام آریتمی های قلبی است.
برای کار صحیح و موثر قلب ، ریتم توسط گره سینوسی تنظیم می شود. این ناحیه ای است که از آن به طور معمول سیگنال برای انقباض قلب خارج می شود (یعنی یک تکانه رخ می دهد). در فیبریلاسیون دهلیزی ، انقباضات (نه تکانه ای) هرج و مرج است و از قسمت های مختلف دهلیز نشات می گیرد. فرکانس این انقباضات می تواند به چند صد در دقیقه برسد. فرکانس نرمال انقباضات 70 تا 85 ضربان در دقیقه است. هنگامی که تکانه ها به بطن های قلب منتقل می شوند ، فرکانس انقباض آنها نیز افزایش می یابد که باعث وخیم شدن شدید وضعیت می شود.
مدار هدایت پالس

وقتی ضربان قلب زیاد باشد (بالای 85 ضربان در دقیقه) ، آنگاه آنها در مورد فرم تاکیسیستولی فیبریلاسیون دهلیزی صحبت می کنند. اگر فرکانس پایین باشد (زیر 65 - 70 ضربه در دقیقه) ، آنها از یک فرم برادیستولیک صحبت می کنند. به طور معمول ، ضربان قلب باید 70-85 ضربان در دقیقه باشد - در این شرایط ، آنها از فرم فیبریلاسیون نورموسیستولیک صحبت می کنند.
مردان بیشتر از زنان بیمار می شوند. خطر ابتلا به AF \u200b\u200bبا افزایش سن افزایش می یابد. در سن 60 سالگی ، این مشکل در 0.5٪ از کل افرادی که به پزشک مراجعه می کنند مشاهده می شود و پس از 75 سالگی ، آریتمی در هر دهم شخص تشخیص داده می شود.
این بیماری توسط متخصص قلب ، جراح قلب یا آریتولوژیست مقابله می کند.
طبق داده های رسمی ارائه شده در توصیه های متخصصان قلب روسیه از سال 2012 ، فیبریلاسیون دهلیزی و فیبریلاسیون دهلیزی مفاهیم یکسانی هستند.
چرا فیبریلاسیون خطرناک است؟
وقتی انقباضات هرج و مرج باشد ، خون مدت بیشتری در دهلیزها حفظ می شود. این منجر به تشکیل لخته های خون می شود.
رگهای خونی بزرگی از قلب خارج می شوند ، که خون را به مغز ، ریه ها و تمام اندام های داخلی منتقل می کند.
- لخته های خونی تشکیل شده در دهلیز راست در امتداد تنه بزرگ ریوی وارد ریه ها می شوند و منجر به آن می شوند.
- اگر لخته خون در دهلیز چپ ایجاد شود ، با جریان خون از طریق عروق قوس آئورت وارد مغز می شوند. این منجر به ایجاد سکته مغزی می شود.
- در بیماران مبتلا به فیبریلاسیون دهلیزی ، خطر ابتلا به سکته مغزی (اختلال حاد در گردش خون مغزی) 6 برابر بیشتر از اختلالات ریتم است.
 تشکیل ترومبوس در دهلیز چپ منجر به سکته می شود
تشکیل ترومبوس در دهلیز چپ منجر به سکته می شود علل آسیب شناسی
دلایل معمولاً به دو گروه بزرگ تقسیم می شوند:
قلبی
بی روح.
بندرت ، با استعداد ژنتیکی و ناهنجاری در توسعه سیستم هدایت قلب ، این آسیب شناسی می تواند یک بیماری مستقل باشد. در 99٪ موارد ، فیبریلاسیون دهلیزی یک بیماری یا علامت مستقل نیست ، بلکه در پس زمینه آسیب شناسی زمینه ای رخ می دهد.
1. دلایل قلبی
این جدول نشان می دهد که آسیب شناسی قلبی چند بار در بیماران مبتلا به AF \u200b\u200bرخ می دهد:
در میان تمام نقایص ، فیبریلاسیون دهلیزی اغلب با نقص قلب میترال یا چند منظوره تشخیص داده می شود. دریچه میترال دریچه ای است که دهلیز چپ و بطن چپ را به هم متصل می کند. نقص های چند دریچه ضایعات چندین دریچه است: میترال و (یا) آئورت و (یا) سه تایی.
 بیماری میترال قلب
بیماری میترال قلب ترکیبی از بیماری ها نیز می تواند دلیل این امر باشد. به عنوان مثال ، نقص قلب می تواند با بیماری ایسکمیک قلب (بیماری عروق کرونر قلب ، آنژین سینه) و فشار خون شریانی (فشار خون بالا) همراه باشد.
شرایط پس از جراحی قلب می تواند باعث فیبریلاسیون دهلیزی شود ، زیرا پس از جراحی ، موارد زیر ممکن است رخ دهد:
تغییر در همودینامیک داخل قلب (به عنوان مثال ، یک دریچه بد وجود دارد - یک دستگاه خوب کاشته شده است ، که به درستی شروع به کار می کند).
عدم تعادل الکترولیت ها (پتاسیم ، منیزیم ، سدیم ، کلسیم). تعادل الکترولیت ثبات الکتریکی سلولهای قلب را تضمین می کند
التهاب (از بخیه های قلب).
2. دلایل غیر قلبی
مصرف الکل می تواند خطر آسیب شناسی فیبریلاسیون دهلیزی را تحت تأثیر قرار دهد. در مطالعه ای که توسط دانشمندان آمریکایی در سال 2004 انجام شد ، نشان داده شد که با افزایش دوز الکل بیش از 36 گرم در روز ، خطر ابتلا به فیبریلاسیون دهلیزی 34٪ افزایش می یابد. همچنین جالب است که دوزهای الکل زیر این رقم تاثیری در ایجاد AF ندارد.
وستوواسکولار دیستونی مجموعه ای از اختلالات عملکردی سیستم عصبی است. در این بیماری ، آریتمی پاروکسیسم وجود دارد (توصیف انواع آریتمی در بلوک بعدی است).
طبقه بندی AF و علائم
اصول زیادی برای طبقه بندی FP وجود دارد. راحت ترین و پذیرفته شده ترین طبقه بندی براساس مدت زمان فیبریلاسیون دهلیزی است.
* پاروکسیسم تشنجی است که می تواند رخ دهد و خود به خود متوقف شود (یعنی خود به خود). دفعات حملات فردی است.
علائم معمولی
انواع فیبریلاسیون علائم مشابهی دارند. وقتی فیبریلاسیون دهلیزی در پس زمینه بیماری زمینه ای رخ می دهد ، اغلب بیماران شکایت های زیر را ارائه می دهند:
- تپش قلب (ریتم سریع ، اما با فرم برادیستولی ، برعکس ، ضربان قلب کم است - کمتر از 60 ضربان در دقیقه).
- وقفه ("کمرنگ شدن" قلب و سپس ریتم را دنبال می کند ، که می تواند مکرر یا نادر باشد). ضربات مکرر - بیش از 80 ضربان در دقیقه ، نادر - کمتر از 65 ضربان در دقیقه).
- تنگی نفس (تنفس سریع و سخت).
- سرگیجه
- ضعف.
اگر فیبریلاسیون دهلیزی به مدت طولانی وجود داشته باشد ، در شب ادم در پاها ایجاد می شود.
عیب یابی
تشخیص فیبریلاسیون دهلیزی ساده است. تشخیص توسط نوار قلب است. برای روشن کردن دفعات تشنج و ترکیب آن با سایر اختلالات ریتم ، یک مورد خاص (نظارت ECG در طول روز) انجام می شود.
 ضربان قلب بر روی نوار قلب. روی عکس کلیک کنید تا بزرگ شود
ضربان قلب بر روی نوار قلب. روی عکس کلیک کنید تا بزرگ شود 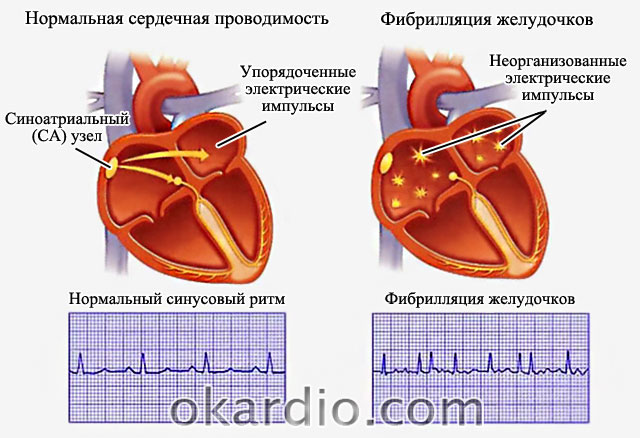 نوار قلب فیبریلاسیون دهلیزی را تشخیص می دهد
نوار قلب فیبریلاسیون دهلیزی را تشخیص می دهد درمان فیبریلاسیون دهلیزی
هدف درمان از بین بردن علت و / یا پیشگیری از عوارض است. در بعضی موارد ، می توان ریتم سینوسی را بازیابی کرد ، یعنی برای درمان فیبریلاسیون ، اما همچنین اتفاق می افتد که ریتم قابل بازیابی نیست - در این حالت ، برای جلوگیری از پیشرفت عوارض ، مهم است که کار قلب را حفظ کرده و حفظ کنیم.
برای درمان موفقیت آمیز AF ، باید: علتی را که باعث اختلالات ریتم شده است از بین ببرید ، از اندازه قلب و مدت زمان چشمک زدن بدانید.
هنگام انتخاب روش خاصی از درمان ، ابتدا هدف تعیین می شود (بستگی به شرایط خاص بیمار دارد). این بسیار مهم است ، زیرا تاکتیک ها و مجموعه اقدامات به آن بستگی دارد.
در ابتدا ، پزشکان دارو و در صورت بی اثر بودن ، الکتروپالس درمانی را تجویز می کنند.
پزشکان توصیه می کنند که با استفاده از دارو درمانی ، نبض الکتریکی (درمان ویژه با استفاده از امواج رادیویی).
درمان دارویی
در صورت بازیابی ریتم ، پزشکان تمام تلاش خود را برای این کار انجام می دهند.
داروهای مورد استفاده برای درمان AF در جدول ارائه شده است. این توصیه ها به طور کلی برای تسکین اختلالات ریتم مانند فیبریلاسیون دهلیزی پذیرفته می شوند.
الکتروپالس درمانی
گاهی اوقات درمان با داروها (وریدی یا قرص) بی اثر می شود و ریتم قابل بازیابی نیست. در چنین شرایطی ، الکتروپالس درمانی انجام می شود - این یک روش تأثیر بر عضله قلب با تخلیه جریان الکتریکی است.
 الکتروپالس درمانی
الکتروپالس درمانی بین تکنیک های خارجی و داخلی تفاوت قائل شوید:
قسمت بیرونی از طریق پوست و قفسه سینه منتقل می شود. این روش گاهی اوقات به عنوان جراحی قلب شناخته می شود. در صورت شروع به موقع درمان ، فیبریلاسیون دهلیزی در 90٪ موارد دستگیر می شود. در بیمارستان های جراحی قلب ، کاردیورژن بسیار م effectiveثر است و اغلب برای آریتمی های پاروکسیسم استفاده می شود.
درونی؛ داخلی. یک لوله نازک (کاتتر) از طریق رگهای بزرگ گردن یا ترقوه به حفره قلب وارد می شود. الکترودی از طریق این لوله عبور می کند (شبیه سیم). این روش در اتاق عمل انجام می شود ، جایی که تحت کنترل رادیوگرافی ، پزشک می تواند بصورت بصری بر روی مانیتورها ارزیابی کند که چگونه الکترود را درست تنظیم و قرار دهید.
سپس ، با کمک تجهیزات ویژه ای که در شکل نشان داده شده است ، تخلیه اعمال می شود و آنها به صفحه نگاه می کنند. بر روی صفحه نمایش ، پزشک می تواند ماهیت ریتم را تعیین کند (آیا ریتم سینوسی بازیابی می شود یا نه). فیبریلاسیون مداوم دهلیزی شایعترین موردی است که پزشکان از این روش استفاده می کنند.
فرسایش بسامد رادیویی
هنگامی که همه روش ها بی اثر هستند ، و فیبریلاسیون دهلیزی به طور قابل توجهی زندگی بیمار را بدتر می کند ، پس توصیه می شود تمرکز (که ریتم قلب اشتباه را تنظیم می کند) که مسئول افزایش فرکانس انقباضات است - از بین بردن فرکانس رادیویی (RFA) - درمان با امواج رادیویی را از بین ببرید.
 فرسایش بسامد رادیویی
فرسایش بسامد رادیویی پس از حذف تمرکز ، ریتم ممکن است نادر باشد. بنابراین ، RFA می تواند با کاشت ضربان ساز مصنوعی - ضربان ساز (یک الکترود کوچک در حفره قلب) ترکیب شود. ریتم قلب از طریق الکترود توسط یک ضربان ساز تنظیم می شود که در زیر پوست در ترقوه قرار می گیرد.
این روش چقدر موثر است؟ اگر RFA بر روی بیمار مبتلا به AF \u200b\u200bپاروکسیسم انجام شود ، پس از آن طی یک سال ریتم سینوسی در 64-86٪ حفظ می شود (داده های سال 2012). اگر فرم مداومی وجود داشته باشد ، در نیمی از موارد فیبریلاسیون دهلیزی برمی گردد.
چرا بازیابی ریتم سینوسی همیشه امکان پذیر نیست؟
دلیل اصلی عدم توانایی برای بازگرداندن ریتم سینوسی اندازه قلب و دهلیز چپ است.
اگر سونوگرافی قلب اندازه دهلیز چپ را تا 5.2 سانتی متر ثابت کند ، در 95٪ ، ترمیم ریتم سینوسی امکان پذیر است. این را آریتولوژیست ها و متخصصان قلب در انتشارات خود گزارش می دهند.
وقتی اندازه دهلیز چپ بیش از 6 سانتی متر باشد ، ترمیم ریتم سینوسی غیرممکن است.
 سونوگرافی قلب نشان می دهد که اندازه دهلیز چپ بیش از 6 سانتی متر است
سونوگرافی قلب نشان می دهد که اندازه دهلیز چپ بیش از 6 سانتی متر است چرا این اتفاق می افتد؟ هنگامی که این قسمت از قلب کشیده می شود ، برخی تغییرات غیرقابل برگشت در آن رخ می دهد: فیبروز ، تحلیل رفتن فیبرهای میوکارد. چنین میوکاردی (لایه عضلانی قلب) نه تنها قادر به حفظ ریتم سینوسی برای چند ثانیه نیست ، بلکه به گفته متخصصان قلب و عروق ، نباید این کار را انجام دهد.
پیش بینی
اگر AF به موقع تشخیص داده شود ، و بیمار تمام توصیه های پزشک را دنبال کند ، پس احتمال بازیابی ریتم سینوسی زیاد است - بیش از 95. ما در حال صحبت کردن در مورد شرایطی هستیم که اندازه دهلیز چپ بیش از 5.2 سانتی متر نیست و بیمار به تازگی آریتمی یا پاروکسیسم فیبریلاسیون دهلیزی را تشخیص داده است.
ریتم سینوسی ، که پس از RFA در بیماران با فرم مداوم قابل بازیابی است ، در 50٪ موارد (از کل بیمارانی که تحت عمل جراحی قرار گرفتند) به مدت یک سال ادامه دارد.
اگر آریتمی چندین سال وجود داشته باشد ، مثلاً بیش از 5 سال ، و قلب "بزرگ" باشد ، پس توصیه های پزشکان درمان دارویی است که به کار چنین قلب کمک می کند. ریتم را نمی توان بازیابی کرد.
با پیروی از درمان توصیه شده می توان کیفیت زندگی بیماران مبتلا به AF \u200b\u200bرا بهبود بخشید.
اگر علت آن الکل و استعمال دخانیات باشد ، از بین بردن این عوامل کافی است تا ریتم به حالت عادی برگردد.
فیبریلاسیون دهلیزی (AF ، fibrillatio atriorum ؛ syn. فیبریلاسیون دهلیزی) - آریتمی قلبی ، مشخص شده با ناهمزمان کامل انقباضات میوفیبریل دهلیزی ، که با خاتمه عملکرد پمپاژ آنها آشکار می شود.تعریف و طبقه بندی
فیبریلاسیون دهلیزی یک تاکی آریتمی فوق بطنی است که با فعالیت الکتریکی دهلیزی با فرکانس بالا و بی نظم (معمولاً 300 تا 700 دور در دقیقه) و ریتم بطنی نامنظم (با فرض عدم وجود بلوک کامل AV) مشخص می شود.طبقه بندی فیبریلاسیون دهلیزی با توجه به ویژگی های الکتروکاردیوگرافی و فرکانس
- فرم برادیستولی فیبریلاسیون دهلیزی (برادیستولیک فیبریلاسیون دهلیزی ، a.fibrillaris bradysystolica ؛ syn. برادیاریتمی دهلیزی) - فیبریلاسیون دهلیزی ، با ضربان قلب طبیعی یا کاهش یافته (کمتر 60 انقباض بطنی در هر دقیقه) و بدون نقص نبض.
- فیبریلاسیون دهلیزی ، تاکی سیستولیک (تاکی سیستولیک فیبریلاسیون دهلیزی a.fibrillaris tachysystolica ؛ فیبریلاسیون دهلیزی syn.tachyarrhythmia) - فیبریلاسیون دهلیزی ، مشخص شده با افزایش ضربان قلب (بیش از 100 در 1 دقیقه. در حالت استراحت) و همراه با نقص نبض.
- فیبریلاسیون دهلیزی نورموسیستولیک (فیبریلاسیون دهلیزی یوریتمی a.fibrillaris eurhythmica) - که در آن فرکانس انقباضات بطنی برای یک فرد سالم (60-100 در دقیقه) در حد طبیعی است.
طبقه بندی فیبریلاسیون دهلیزی بر اساس ماهیت امواج f
- فیبریلاسیون دهلیزی با موج بزرگ (فیبریلاسیون دهلیزی با موج بزرگ) - با حضور دندان های فیبریلاسیون دهلیزی نسبتاً بزرگ و نادر (300-500 در دقیقه) در ECG مشخص می شود. معمولاً در نقایص قلبی با اضافه بار دهلیزی دیده می شود.
- فیبریلاسیون دهلیزی موج کوچک(فیبریلاسیون دهلیزی موج کوچک) - با حضور موج های نسبتاً کوچک و مکرر (500-800 در دقیقه) فیبریلاسیون دهلیزی در ECG مشخص می شود. معمولاً در بیماری قلبی دیده می شود.
طبقه بندی AF بر اساس مدت زمان آریتمی
با توجه به ماهیت دوره و مدت زمان آریتمی ، 5 نوع AF وجود دارد: تازه تشخیص داده شده ، پاروکسیسم ، مداوم ، مداوم و مداوم یا مزمن.- فیبریلاسیون دهلیزی تازه تشخیص داده شده - فیبریلاسیون دهلیزی که برای اولین بار ظاهر شد ، صرف نظر از مدت زمان آریتمی یا وجود و شدت علائم مرتبط با AF ، یا عوارض آن.
- فیبریلاسیون دهلیزی پاروکسیسم- آریتمی مکرر و خود خاتمه دهنده. بسیاری از بیماران دچار پاروکسیسم AF مکرر علامتی هستند که معمولاً 48 ساعت یا کمتر طول می کشد اما کمتر از 7 روز است. در آزمایشات بالینی ، AF به عنوان یک قسمت طولانی تر از 30 ثانیه تعریف می شود.
- فیبریلاسیون مداوم دهلیزی بیش از 7 روز طول می کشد (با توافق کارشناسان) یا با کاردیورژن (دارو یا برق) متوقف می شود. اصطلاح "AF مداوم" همچنین نشان دهنده تمایل به بازیابی و حفظ ریتم سینوسی است. اشکال ماندگار AF در طولانی مدت ممکن است بیش از 12 ماه دوام داشته باشد ، اما در صورت انتظار ترمیم ریتم سینوسی به جای ماندگاری تعیین می شود.
- شکل دائمی فیبریلاسیون دهلیزی برای مدت طولانی وجود دارد و در صورت پایبندی به استراتژی کنترل فرکانس ریتم تعیین می شود ، یعنی وجود AF "پذیرفته" است. مداخلات برای بازگرداندن ریتم (به عنوان مثال ، ضد آریتمی ، کاردیوورژن ، فرسایش کاتتر یا جراحی) در بیماران با AF مداوم استفاده نمی شود.
معمولاً قبل از ایجاد فرم دائمی دوره عود پاروکسیسم وجود دارد. همین بیمار با سابقه طولانی فیبریلاسیون دهلیزی در مراحل مختلف بیماری ممکن است انواع مختلفی از آریتمی و همچنین ترکیبات آنها را داشته باشد. در چنین مواردی ، تشخیص فقط فرم AF را نشان می دهد که دلیل این بستری یا مداخله بوده است.
این طبقه بندی برای مدیریت بالینی بیماران مبتلا به AF \u200b\u200bمفید است ، به ویژه هنگامی که علائم مرتبط با AF در نظر گرفته شود.
طبقه بندی EHRA با توجه به شدت تظاهرات بالینی (در مقیاس EHRA)
نمره علائم ("نمره EHRA") یک ابزار بالینی ساده برای ارزیابی علائم در هنگام AF است. هنگامی که با مقیاس خطر سکته مغزی ترکیب می شود ، مقیاس علائم و طبقه بندی AF در مدیریت بیماران مبتلا به AF \u200b\u200bکمک می کند.
- EHRA I بدون علامت
- EHRA II علائم خفیف ، فعالیت های عادی روزمره بیمار مختل نمی شود
- EHRA III علائم جدی ، فعالیتهای عادی روزمره بیمار مختل می شود
- EHRA IV علائم معلول ، فعالیتهای روزمره بیمار قطع می شود
مکانیسم های پاتوژنتیک فیبریلاسیون دهلیزی
برای وقوع AF پایدار ، سه جز components لازم است:- پرتاب ، به اصطلاح عوامل محرک آریتمی ،
- بستر آریتموژنیک آریتمی ، ارائه نگهداری مستقل از AF ، و همچنین
- تأثیرات تعدیل کننده فردی که حساسیت بستر آریتوموژنیک را به عوامل محرک AF افزایش می دهد.

شکل: 2شروع حمله فیبریلاسیون دهلیزی به دلیل فعالیت مکرر خارج رحمی از دهان ورید ریه فوقانی چپ.افسانه: LVLV - الکتروگرام از دهان رگ فوقانی ریه سمت چپ ؛ الف - نوسانات دهلیزی. شاخص 1 نشانگر سیگنالهای الکتریکی مبدأ سینوس است ، شاخص 2 - سیگنالهای الکتریکی خارج رحمی از LVLV.
فاکتورهای محرک نادرتر برای فیبریلاسیون دهلیزی عبارتند از اکستریستول های موجود در گاو ون ، و همچنین اکستراستیک دهلیزها. مکانیسم های الکتروفیزیولوژیکی فعالیت کانونی قشر ریوی و ونا فعالیت ماشه و ورود مجدد برانگیختگی (ورود مجدد) در ساختارهای عضلانی است که مکانهای تلاقی آنها در دهلیز را در بر می گیرد. با EPI ، حمله AF ممکن است با تحریک الکتریکی دهلیزی ایجاد شود.
بستر arrhythmogenic AF یک میوکارد دهلیزی است که از نظر ساختاری و عملکردی تغییر یافته (اصلاح شده) را فراهم می کند که نگهداری مستقل مداوم از AF را فراهم می کند. بازسازی به عنوان مجموعه ای از فرآیندهای پاتولوژیک رخ داده در دهلیز در پاسخ به شروع AF یا / و در نتیجه عملکرد عوامل اتیولوژیکی شناخته شده AF شناخته می شود. بازسازی با اختلال در مکانیسم های سلولی یونی تشکیل پالس آغاز می شود و با تخریب ساختاری و عملکردی میوکارد دهلیزی و دهلیزی به پایان می رسد. اصلی ترین تغییرات ساختاری در میوکارد دهلیزی که مستلزم شروع بستر AF هستند عبارتند از: فیبروز ، التهاب ، آپوپتوز و هیپرتروفی کاردیومیوسیت. اختلالات عملکردی در میوکارد دهلیزی شامل وقوع غیر یکنواختی در میزان هدایت تکانه ها در جهات مختلف و همچنین پراکندگی فرآیندهای دپلاریزاسیون در میوکارد دهلیزی است. پیشرفت AF و مقاومت آریتمی در برابر دارو و درمان مداخله ای معمولاً با شدت فرآیندهای بازسازی دهلیزی مشخص می شود. در حال حاضر ، دو فرضیه الکتروفیزیولوژیک جایگزین برای نگهداری خودمختار AF در نظر گرفته شده است:
- حضور یک یا چند روتور با فرکانس بالا در دهلیزها یا رگهای ریوی با ماهیت مداوم در حال تغییر تکانشگرها به میوکارد دهلیزی اطراف.
- گردش خون از امواج متعدد از میکرو رینتری در دهلیز در طول یک مسیر نامشخص ، تصادفی - سایپرز ، باشگاه دانش
تشخیص ، تشخیص افتراقی ، تظاهرات بالینی ، پیش آگهی
تشخیص فیبریلاسیون دهلیزی مبتنی بر ECG است. غالباً برای تأیید تشخیص AF پاروکسیسممال ، نظارت طولانی مدت بر ECG (از 24 ساعت تا 7 روز) ، استفاده از ضبط های قابل حمل ECG با قابلیت انتقال ECG از طریق تلفن و همچنین ضبط کننده ECG حلقه قابل کاشت مورد نیاز است. قدم زدن دهلیزی برنامه ریزی شده در شرایط EPI برای تأیید تشخیص AF به دلیل حساسیت کم و ویژگی این روش از نظر تکرارپذیری AF که از نظر بالینی قابل توجه است انجام نمی شود.علائم مشخصه ECG AF عبارتند از: عدم وجود امواج P ، وجود امواج مختلف با دامنه متفاوت ، پلی مورفیک ff ، عبور یکی به دیگری بدون داشتن یک ایزوله مشخص بین آنها و همچنین تصادفی مطلق و نامنظم بودن ریتم بطنی (شکل 1). علائم دوم در مواردی از ترکیبی از بلوک AV و III درجه AV (با به اصطلاح پدیده فردریک) ثبت نمی شود.علائم معمولی AF: افزایش ، معمولاً ضربان قلب نامنظم ، ضربان قلب ، تنگی نفس ، افزایش خستگی ، تحمل نسبت به ورزش و تعریق زیاد است. AF علت یک سوم از کل بستری های آریتمی قلبی است. دلایل اصلی بستری شدن در بیمارستان AF ، نشانگان حاد عروق کرونر ، نارسایی قلبی ، عوارض ترومبوآمبولیک و نیاز به تسکین فوری AF است. AF با توجه به وجود سایر عوامل خطر ، با افزایش دو برابر خطر مرگ ، در درجه اول مرگ قلبی همراه است. خطرناکترین عارضه AF ترومبوآمبولیک از جمله سکته قلبی ایسکمیک است (بروز AF در بیماران بدون آسیب دریچه قلب خطر سکته مغزی را 5 برابر افزایش می دهد و در صورت ابتلا به بیماری دریچه ای - 17 برابر) ترومبوآمبولی عروق اندام و انفارکتوس اندام داخلی. علاوه بر این ، AF می تواند دلیل اختلال عملکرد شناختی ، از جمله زوال عقل عروقی باشد. در بیماران مبتلا به AF \u200b\u200b، کیفیت زندگی رو به وخامت می رود ، تحمل ورزش کاهش می یابد ، و اختلال عملکرد بطن چپ اغلب ظاهر می شود و یا با پیشرفت نارسایی قلبی پیشرفت می کند. در حدود یک چهارم موارد ، آریتمی می تواند بدون علامت باشد و به طور اتفاقی در طی معاینه جسمی تشخیص داده می شود.
فیبریلاسیون دهلیزی - این هست آریتمی (کار نامنظم قلب) ، یعنی یکی از اشکال آسیب شناسی قلبی، که در آن شخص نبض نامنظم دارد. با فیبریلاسیون دهلیزی ، به دلیل تغییر در فعالیت الکتریکی دهلیز ، هر فیبر عضلانی در آنها به طور جداگانه منقبض می شود و قلب با ریتمی نامنظم کار می کند. اصطلاح فیبریلاسیون بسیار دقیق علت این آریتمی را توصیف می کند. در لاتین کلمه "fibra" به معنای "فیبر" است ، و فیبریلاسیون فرایند تحریک خود و انقباض هر فیبر عضلانی است. با فیبریلاسیون دهلیزی ، 400 تا 700 پالس در دقیقه برای انقباض ایجاد می شود. اگر هر ضربان به عنوان یک چراغ نور نشان داده شود ، از نظر تصویری این آریتمی مانند لرزان است. فیبریلاسیون دهلیزی یا فیبریلاسیون دهلیزی است که نام دوم این آسیب شناسی است.
حقایق جالب در مورد فیبریلاسیون دهلیزی
فیبریلاسیون دهلیزی به عنوان "پدربزرگ آریتمی" در نظر گرفته می شود زیرا از اولین کسانی بود که توصیف شده است. این دومین اختلال ریتم قلبی است. این بیماری در مردان بیشتر از زنان است. بروز فیبریلاسیون دهلیزی با افزایش سن افزایش می یابد. اگر تا 40 سالگی در 5/0٪ افراد رخ دهد ، در سنین 40 - 70 سال در 1.5٪ از افراد مشاهده می شود ، و بیش از 70 سال سن ، فیبریلاسیون دهلیزی در 10 - 15٪ از افراد مشاهده می شود. این آمار است که باعث می شود این عقیده بیان شود که فیبریلاسیون دهلیزی نه تنها "پدربزرگ همه آریتمی" بلکه "آریتمی پدربزرگها" نیز هست.
در حال حاضر ، این بیماری در جوانان شایع است ، اما تعیین اینکه چند بار آن دشوار است ، دشوار است ، زیرا حمله آن ممکن است کوتاه باشد و با استفاده از الکتروکاردیوگرافی ضبط نشده باشد ( ECG) .
آناتومی و فیزیولوژی قلب
 قلب یکی از ارگان های سیستم گردش خون است ، عملکرد آن انتقال خون از طریق شریان ها است. قلب 4 اتاق دارد - 2 دهلیز و 2 بطن. دهلیز اتاق های بالایی قلب است که خون وریدی وارد آن می شود و بطن ها بخش هایی هستند که از آن خون وارد شریان ها می شود. دهلیز چپ خون را از ریه ها از طریق 4 ریه ریه دریافت می کند ، و دهلیز راست - از بقیه بدن از طریق گاوی ونا ( بالا و پایین) بین دهلیز سمت چپ و بطن چپ و دهلیز راست و بطن راست ، دهانه - دریچه وجود دارد. و بین 2 دهلیز و 2 بطن وجود سپه ( دهلیزی و داخل دهانی).
قلب یکی از ارگان های سیستم گردش خون است ، عملکرد آن انتقال خون از طریق شریان ها است. قلب 4 اتاق دارد - 2 دهلیز و 2 بطن. دهلیز اتاق های بالایی قلب است که خون وریدی وارد آن می شود و بطن ها بخش هایی هستند که از آن خون وارد شریان ها می شود. دهلیز چپ خون را از ریه ها از طریق 4 ریه ریه دریافت می کند ، و دهلیز راست - از بقیه بدن از طریق گاوی ونا ( بالا و پایین) بین دهلیز سمت چپ و بطن چپ و دهلیز راست و بطن راست ، دهانه - دریچه وجود دارد. و بین 2 دهلیز و 2 بطن وجود سپه ( دهلیزی و داخل دهانی).
دریچه قلب چپ میترال یا بیسکوئید خوانده می شود ( دو برگ دارد) ، و دریچه بین قلب راست تریکوسپید یا tricuspid است. این دریچه ها در هنگام مکث بین انقباضات بطن باز می شوند تا خون جدید از دهلیز جریان یابد. در حین انقباض بطن ، دریچه به صورت فتق بسته می شود تا خون به دهلیز باز نگردد و فقط وارد شریان شود ( به سمت آئورت از بطن چپ و از سمت راست به شریان ریوی) با انقباض بطن ، دهلیز با خون جدید پر می شود.
قلب چپ به طور معمول با قلب راست ارتباط آناتومی ندارد ، اما از طریق گردش خون ریوی ، تغییرات در قلب چپ می تواند منجر به تغییراتی در "قلب راست" شود. این رابطه می تواند به شرح زیر بیان شود. از بطن راست از طریق شریان ریوی ، خون وارد ریه ها می شود ، و از آنجا از طریق رگ های ریوی به دهلیز چپ می رود. بنابراین ، تغییر فشار ( وجود بیماری های مختلف یا آسیب شناسی در این منطقه است) باعث ایجاد تغییر در هر دو بخش می شود.
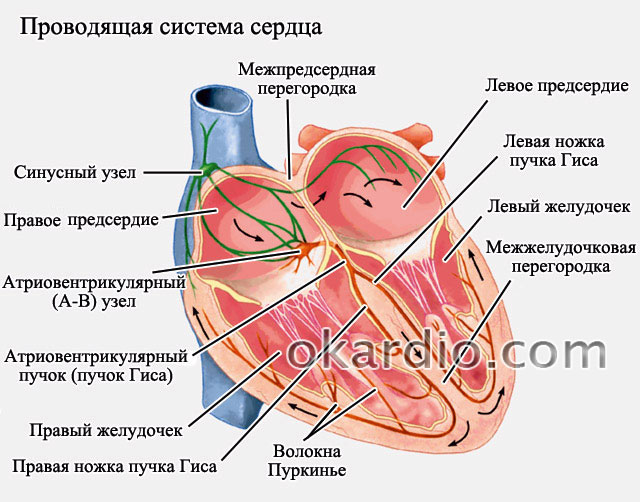
در قلب ، 2 گروه از سلولهای کاردیومیوسیت قابل تشخیص است ( سلولهای قلب) - معمولی و غیرعادی. کاردیومیوسیتهای معمولی وظیفه انقباض قلب را بر عهده دارند و سلولهای آتیپیک سیستم هدایت قلبی را تشکیل می دهند ، گروهی از سلولهای همراه که تنظیم کننده فعالیت الکتریکی قلب هستند.
سیستم هدایت قلب از بخش های زیر تشکیل شده است:
- گره سینوس ( سو) - در قسمت فوقانی دهلیز راست قرار دارد.
- گره دهلیزی ( دهلیزی ، گره AV) - در قسمت تحتانی سپتوم داخل جمجمه قرار دارد.
- دسته ای از او - ادامه الیاف حاصل از گره AV ، واقع در سپتوم بین دهانه ای ، دارای دو پا است ( راست و چپ) ، که به ترتیب در الیاف عصبی متعددی به کار می روند تا تکانه هایی را در بطن چپ و راست انجام دهند.
قلب توانایی های زیر را دارد:
- اتوماتیک سازی - امکان ایجاد یک تکانه الکتریکی به تنهایی ، در صورت عدم تحریک سیستم عصبی مرکزی ( بدین ترتیب عضله قلب از ماهیچه اسکلتی فرق می کند);
- رسانایی - امکان انتقال ضربان در امتداد الیاف عصبی قلب به منظور انتقال آن از ناحیه ای که در میوکارد ایجاد شده است ( عضله قلب);
- تحریک پذیری - این توانایی سلولها برای انتقال از حالت استراحت اولیه خود به آمادگی برای انقباض تحت تأثیر ضربه الکتریکی دریافتی است.
- انعطاف پذیری - امکان ایجاد انقباض در پاسخ به تکانه دریافتی.
سلولهایی که عملکرد اتوماسیون دارند ، ضربان سازها نامیده می شوند ( به معنای واقعی کلمه - تنظیم ریتم) یا ضربان سازها نام دیگر این گروه از سلولها مراکز اتواتیسم است. ضربان ساز اصلی گره سینوس است ( مرکز اتوماتیک سازی مرتبه 1) این گره است که به طور معمول ریتم را برای کل قلب تعیین می کند و نوعی "رهبر اصلی" است. تکانه هایی با فرکانس 60 - 80 در دقیقه از این گره در دو جهت - به دهلیز سمت چپ و به بطن ها می روند. حداکثر تعداد پالس هایی که یک گره سینوس در هر دقیقه می تواند ایجاد کند 150 - 160 است.
برای اینکه ضربان از دهلیز به بطن ها منتقل شود ، باید از گره دهلیزی بگذرد ( گره AV) گره دهلیزی همان گروه از سلولهایی است که عملکرد هدایت تکانه و اتوماسیون را دارند. اگر گره سینوس ( سو) به طور معمول کار می کند ، سپس عملکرد خودکار گره AV به هیچ وجه آشکار نمی شود ( گره AV مطابق عادی گره سینوس است) وظیفه اصلی گره AV کاهش سرعت هدایت ضربه به بطن ها است ، به طوری که در این مدت دهلیز وقت دارد تا انقباض خود را ایجاد کرده و بطن ها را پر کند ( اگر این مکث وجود نداشته باشد ، پر کردن بطن ها با خون مختل می شود).
انقباض میوکارد را سیستول می نامند و دوره بین دو انقباض را دیاستول می نامند.
دهلیز توابع زیر را انجام می دهد:
- تجمع خون - در حالی که بطن ها انقباض خود را انجام می دهند ، قسمت بعدی خون از ریه ها در دهلیز جمع می شود ( به دهلیز سمت چپ) و از اندامهای دیگر ( به دهلیز راست);
- کاهش ( سیستول) - بعد از اتمام بطن ها و انقباض آنها دیاستول) خون از طریق دریچه ها وارد بطن ها می شود ، و لازم به ذکر است که سیستول دهلیزی بلافاصله ایجاد نمی شود ، اما بعد از اینکه مقداری از خون به طور منفعلانه وارد بطن ها شد.
- تنظیم رفلکس - گیرنده های عصبی در دیواره دهلیزی قرار دارند ( پایان) ، که به تغییرات فشار در حفره دهلیزی و کشش دیواره حساس هستند ، یک ضربه را به سیستم عصبی منتقل می کنند ، در نتیجه در تنظیم رفلکس عملکرد قلب شرکت می کنند ( تغییر در فرکانس و قدرت انقباض);
- عملکرد غدد درون ریز - کشش دیواره دهلیزی به عنوان یک نتیجه از تجمع مایعات اضافی در بدن در نظر گرفته می شود ، بنابراین برخی از سلولهای میوکارد هورمون ناتریورتیک دهلیزی را ترشح می کنند ، که بر روی کلیه ها عمل می کند و آنها را مجبور می کند سدیم را از بدن و با آن آب خارج کنند.
تنظیم عصبی ضربان قلب
تنظیم عصبی عملکرد قلب به دلیل وجود انتهای عصب حسی - گیرنده ها در قسمت های مختلف سیستم هدایت کننده عضله قلب و قلب انجام می شود. مقررات مرکزی ( از مغز) می تواند یک اثر تحریک کننده داشته باشد ( بخش همدلی) و ترمز ( تقسیم پاراسمپاتیک) بخش سمپاتیک در رابطه با هورمون آدرنالین آدرنالین کار می کند ، به همین دلیل به آن سیستم سمپاتوآدرنال می گویند. تأثیرات این سیستم با پدیده هایی که در یک فرد در شرایط استرس زا رخ می دهد مطابقت دارد. بخش پاراسمپاتیک اقدامات خود را از طریق عصب واگ ( واگوس).
تأثیر سیستم عصبی سمپاتیک و پاراسمپاتیک بر روی قلب
علل فیبریلاسیون دهلیزی
 فیبریلاسیون دهلیزی یک آریتمی است که می تواند به دلایل بسیاری ایجاد شود. تمام آریتمی های قلبی ، از جمله فیبریلاسیون دهلیزی ، می تواند نتیجه هر دو قلبی باشد ( قلبی) یا خارج از قلب ( خارج قلب) پاتولوژی. اگر علت خاصی از فیبریلاسیون دهلیزی را داشته باشید ، اگر به تازگی آغاز شده باشد ، می تواند بیمار را از این آریتمی نجات دهد. در عین حال ، اگر فرد مدت طولانی فیبریلاسیون دهلیزی داشته باشد ، حتی در صورت شناسایی عامل ایجاد کننده ، آریتمی به ندرت از بین می رود.
فیبریلاسیون دهلیزی یک آریتمی است که می تواند به دلایل بسیاری ایجاد شود. تمام آریتمی های قلبی ، از جمله فیبریلاسیون دهلیزی ، می تواند نتیجه هر دو قلبی باشد ( قلبی) یا خارج از قلب ( خارج قلب) پاتولوژی. اگر علت خاصی از فیبریلاسیون دهلیزی را داشته باشید ، اگر به تازگی آغاز شده باشد ، می تواند بیمار را از این آریتمی نجات دهد. در عین حال ، اگر فرد مدت طولانی فیبریلاسیون دهلیزی داشته باشد ، حتی در صورت شناسایی عامل ایجاد کننده ، آریتمی به ندرت از بین می رود.
بسته به نوع ضایعه ، موارد زیر وجود دارد:
- فیبریلاسیون دهلیزی آلی - بیماری وجود دارد که باعث ایجاد تغییرات آناتومیکی یا ساختاری در قلب می شود.
- کاربردی ( عصبی) فیبریلاسیون دهلیزی - تغییراتی در خود قلب ، که می تواند منجر به آریتمی شود ، تشخیص داده نمی شود ، اما اختلالات عملکرد اندامهای دیگری نیز وجود دارد که قلب با ایجاد آریتمی واکنش نشان می دهد.
فیبریلاسیون دهلیزی آلی عبارت است از:
- شیر فلکه - در برابر آسیب آسیب به دریچه های قلب یا در حضور پروتزهای آنها ایجاد می شود.
- غیر سوپاپ - دریچه های قلب تحت تأثیر قرار نمی گیرند.
اگر فرد مبتلا به بیماری مزمن قلبی باشد ، همیشه خطر ابتلا به آریتمی را دارد. فیبریلاسیون دهلیزی با آسیب شناسی دهلیز چپ همراه است.
هر بیماری که باعث ایجاد تغییرات زیر در دهلیز چپ شود می تواند منجر به فیبریلاسیون دهلیزی شود:
- هیپرتروفی- افزایش توده عضلانی دهلیز؛
- اتساع- کشش ( در حد طبیعی) و بیش از حد کشش ( پاتولوژیحفره دهلیز چپ؛
- اسکلروز- ضخیم شدن دیواره دهلیزی ، که عملکرد انقباض و آرامش را مختل می کند.
- تحریک رفلکس - قرار گرفتن در معرض انتهای عصب حساس در دیواره دهلیزی می تواند باعث تغییر ضربان قلب شود ( افزایش فرکانس ، کاهش ، آریتمی).
آسیب شناسی های قلب زیر می تواند باعث فیبریلاسیون دهلیزی شود:
- نقص قلبی به دست آورد.
- نقص مادرزادی قلب؛
- بیماری های روماتیسمی؛
- اندوکاردیت عفونی؛
- فشار خون شریانی ( بیماری هایپرتونیک);
- جراحی قلب؛
- پریکاردیت ( تنگ کننده);
- تومورهای قلب؛
- سندرم سینوس بیمار.
آسیب شناسی های غیر قلبی زیر باعث فیبریلاسیون دهلیزی می شود:
- سندرم قلب یکشنبه ( "قلب جشن");
- تیروتوکسیکوز
- بیماری مزمن ریه؛
- پنومونی حاد؛
- عدم تعادل الکترولیت ( هیپوکالمی);
- سكته مغزي و خونريزي زير سوءاليز
- استرس حاد جسمی یا عاطفی.
- پنوموتوراکس خودبخودی.
اگر علت فیبریلاسیون دهلیزی مشخص نشود ، به این شکل ایدیوپاتی گفته می شود ( اصطلاحات خاص - خاص ، خود ، مستقل) این شکلی است که در جوانان مشاهده می شود ، اغلب شخصیت خانوادگی دارند. اعتقاد بر این است که در اثر جهش در ژنهای گیرنده های قلب ایجاد می شود که تحریک آنها باعث تغییر ریتم قلب می شود.
نقص قلبی به دست آورد
بیماری قلبی اکتسابی نوعی اختلال در دریچه های قلبی است که در طی زندگی خود با بیماری های خاصی در فرد ایجاد می شود. بیماری قلبی باعث از بین رفتن یا تغییر شکل دریچه می شود ، که منجر به تغییر عادت می شود ( طبیعیجهت حرکت خون در قلب ( در پزشکی به آن همودینامیک گفته می شود ، "همو" - خون ، "پویایی" - "حرکت").
برای گردش خون صحیح از یک محفظه قلب به قلب دیگر ، لازم است که شیر دو عملکرد زیر را انجام دهد:
- به اندازه کافی باز شد تا خون از یک بخش به بخش دیگر منتقل شود.
- هنگامی که یکی از اتاق های قلب انقباض خود را انجام می دهد محکم بسته می شود ( این مربوط به انقباض بطن است).
نقص قلبی بدست آمده می تواند باعث دو نوع آسیب دریچه شود:
- تنگی مجرا - این باریک شدن فشار دریچه به دلیل همجوشی فلپهای آن است.
- نارسایی دریچه - این غیرممکن بودن فلپهای تخریب شده برای بستن کامل دریچه باز است ( هنگام بسته شدن ، یک ناحیه باز بین برگها باقی می ماند).
غالباً ، فیبریلاسیون دهلیزی با نقص دریچه میترال ایجاد می شود. با تنگی میترال ، هیپرتروفی دهلیزی مشاهده می شود ، زیرا به فشار زیاد نیاز به کار دارد ( هرچه دریچه کوچکتر باشد ، دیواره دهلیزی ضخیم تر باشد) با نارسایی میترال هنگام انقباض بطن ، بخشی از خون به دهلیز سمت چپ باز می گردد ، بنابراین دومی مجبور می شود اندازه آن را افزایش دهد ( دراز کردن) قادر به نگه داشتن بخش دیگری از خون است.
علاوه بر نقص دریچه میترال ، فیبریلاسیون دهلیزی می تواند با آسیب به دریچه آئورت ایجاد شود ( بین بطن چپ و آئورت واقع شده است) نقص دریچه آئورت ( هم تنگی و هم نارسایی) بار را در بطن چپ افزایش دهید. وقتی بطن چپ خسته شود ، شروع به گسترش می کند. این منجر به کشش انسداد دریچه میترال می شود ( دریچه تحت تأثیر قرار نمی گیرد ، اما بروشورها "کوچک" هستند تا دریچه بزرگ شده را ببندند) این حالت میترالیزاسیون نقایص آئورت نامیده می شود. این میترالیزاسیون منجر به گسترش دهلیز چپ و ایجاد آریتمی می شود.
نقایص مادرزادی قلب
نقص مادرزادی قلب ناهنجاری های رشدی است که حتی در دوره قبل از تولد نیز شکل می گیرد. با وجود این ، همه نقایص مادرزادی قلب بلافاصله پس از تولد آشکار نمی شوند ، برخی از نقایص فقط می توانند سالها بعد در برابر پیش زمینه سایر بیماریهای قلبی احساس خود را احساس کنند یا خود را به هیچ وجه آشکار نکنند.
فیبریلاسیون دهلیزی اغلب با نقص سپتوم دهلیزی - وجود ارتباط بین دهلیز چپ و راست - ایجاد می شود. از طریق این نقص ، خون هنگام انقباض قلب از دهلیزی به دیگری تخلیه می شود.
نقص سپتوم دهلیزی می تواند ناشی از:
- توسعه نیافته قسمت فوقانی یا تحتانی سپتوم.
- عدم بستن دهانه بیضی ( ارتباط طبیعی بین دهلیز ، که در جنین وجود دارد ، اما پس از تولد بسته می شود).
با توسعه نیافتگی ، این نقص معمولاً از بدو تولد ظاهر می شود ، بتدریج هر دو دهلیز گشاد می شوند و فیبریلاسیون دهلیزی ایجاد می شود.
اگر بعد از تولد ، فرمالن ovale بیش از حد رشد نکند ، در آینده چنین نقص کوچکی ممکن است باعث ایجاد فیبریلاسیون دهلیزی شود. این امکان وجود دارد اگر به دلیل بیماری های دیگر ، بار روی دهلیز افزایش یابد.
بیماری های روماتیسمی
 بیماری های روماتیسمی گروهی از بیماری های خود ایمنی است که بر روی چندین سیستم اندام بدن تأثیر می گذارد ( بنابراین به آنها بیماریهای بافت همبند سیستمیک نیز می گویند) بیماری های روماتیسمی یکی از شایع ترین دلایل نقص قلبی اکتسابی است. فیبریلاسیون دهلیزی نه به دلیل بیماری های روماتیسمی بلکه به دلیل آسیب دریچه ناشی از این آسیب شناسی ها ایجاد می شود.
بیماری های روماتیسمی گروهی از بیماری های خود ایمنی است که بر روی چندین سیستم اندام بدن تأثیر می گذارد ( بنابراین به آنها بیماریهای بافت همبند سیستمیک نیز می گویند) بیماری های روماتیسمی یکی از شایع ترین دلایل نقص قلبی اکتسابی است. فیبریلاسیون دهلیزی نه به دلیل بیماری های روماتیسمی بلکه به دلیل آسیب دریچه ناشی از این آسیب شناسی ها ایجاد می شود.
قلب اکثر اوقات تحت تأثیر روماتیسم ، آرتریت روماتوئید ، لوپوس اریتماتوز سیستمیک قرار دارد. محرک رشد روماتیسم یک عفونت مزمن در بدن است. با هر تشدید ( به خصوص با لوزه ها) در بدن ، نه تنها پاتوژن های عفونت از بین می رود ، بلکه بافت های خاص خود نیز وجود دارد. واقعیت این است که عوامل عفونی برای جلوگیری از تخریب می توانند خود را به عنوان سلولهای بدن مبدل کنند. به همین دلیل سلولهای ایمنی بدن خود و دیگران را "اشتباه می گیرند". به این فرآیند خود ایمنی گفته می شود.
بیماریهای روماتیکی "دوست دارند" بر دریچه های قلب تأثیر بگذارند ، زیرا عوامل بیماری زا اغلب ژن های خود را تغییر می دهند تا در سلول های قلب اشتباه شوند. بدن هنگام حمله به عفونت ، به دریچه های قلب خود نیز حمله می کند.
اندوکاردیت عفونی
اندوکاردیت عفونی التهاب آستر داخلی قلب است ( اندوکارد) ناشی از عفونت غدد درون ریز نه تنها از حفره قلب ، بلکه دریچه ها را نیز پوشانده است. اندوکاردیت عفونی باعث از بین رفتن ساختارهای دریچه می شود و دومین علت آن است ( بعد از بیماری های روماتیسمی) نقایص قلبی حاصل شده ، که به نوبه خود منجر به ایجاد فیبریلاسیون دهلیزی می شود.
انفارکتوس میوکارد و آنژین صدری
هر دو آسیب شناسی نتیجه ضایعات آترواسکلروتیک عروق تغذیه کننده عضله قلب است. با وجود آنژین صدری ، عضله دچار گرسنگی می شود ، اما نمی میرد ، با حمله قلبی ، ناحیه خاصی کاملاً نکروز می شود. اگر ماهیچه گرسنه باشد ، در نتیجه روند تکثیر عصب عصبی در آن مختل می شود ، ناهمگونی بوجود می آید و "موج" تحریک از بین می رود. هنگامی که بافت از بین می رود ، جای جای زخم به جای سلول های زنده ایجاد می شود ، که در امتداد آن ضربه نمی تواند تکثیر شود ( "موج" به "دیوار" برخورد می کند) به همین دلیل است که با این آسیب شناسی ها ، آریتمی ها اغلب از جمله فیبریلاسیون دهلیزی ایجاد می شوند. مشخصه آن است که همراه با آنژین صدری ، فیبریلاسیون دهلیزی اغلب به شکل حملات اتفاق می افتد و پس از تحمل انفارکتوس میوکارد می تواند دائمی شود.
فشار خون شریانی ( بیماری هایپرتونیک)
فشار خون شریانی یا فشارخون اساسی با افزایش مداوم و قابل توجه فشار خون مشخص می شود. افزایش فشار نیاز به کار شدیدتر از قلب دارد ، بنابراین عضله قلب توده خود را افزایش می دهد و هیپرتروفی دیواره ایجاد می شود. اگر بطن چپ بیش از حد "عضلانی" شود ، حفره آن کاهش می یابد ، بدین معنی که دهلیز چپ باید با هر ضربان قلب بار بزرگی را بر طرف کند تا خون به داخل بطن چپ وارد شود. این در نهایت به "خستگی" دهلیز منجر می شود و شروع به گسترش می کند ، که به پیشرفت فیبریلاسیون دهلیزی کمک می کند.
نارسایی قلبی
نارسایی قلبی به خودی خود بیماری نیست. این همیشه نتیجه برخی از بیماری های قلبی دیگر است که توانایی قلب در کار "تا حد خود" تخریب شده است. نارسایی قلبی منجر به نارسایی گردش خون می شود. این بدان معنی است که قلب دیگر قادر به کار برای اطمینان از تحویل مقدار مناسب خون به کل بدن نیست. نقض عملکرد پمپاژ بطن ها باعث افزایش بار روی دهلیز می شود. اگر بطن چپ ضعیف شود ، دهلیز چپ شروع به فعالیت بیشتری می کند ، که در بیشتر موارد باعث فیبریلاسیون دهلیزی می شود.
کاردیومیوپاتی
کاردیومیوپاتی یک بیماری اصلی قلب است که با ایجاد تغییرات بدون دلایل عینی مشخص می شود. دلیل عینی وجود هرگونه آسیب شناسی است که می تواند منجر به ایجاد تغییرات مشابه در قلب شود ( نقص قلب ، فشار خون شریانی ، انفارکتوس میوکارد و موارد دیگر) کاردیومیوپاتی ها معمولاً مستعد ارثی هستند ، یعنی به دلیل جهش ژنتیکی بوجود می آیند. با وجود کاردیومیوپاتی ، عضله قلب به شدت کشیده ، ضخیم شده و یا دچار فشار خون می شود. همه این عوامل در ایجاد فیبریلاسیون دهلیزی نقش دارند.
میوکاردیت ، پریکاردیت
میوکاردیت التهاب میوکارد ( عضله قلب) ، که می تواند نه تنها در اثر عفونت بلکه در اثر بیماری های خود ایمنی ، مسمومیت و تومور ایجاد شود. پریکاردیت یک بیماری التهابی لایه های پریکارد است ( پیراشامه) اگر به دلیل التهاب ، برگها متراکم تر شوند ، در این صورت کشویی آنها مختل می شود. چنین کیسه ای فشرده در اطراف قلب با پر کردن حفره های قلب با خون اختلال ایجاد می کند ( اتاق قلب باید به اندازه کافی گسترش یابد تا پر شود) ، در نتیجه ، بار روی قسمتهای بالای قلب ، یعنی دهلیز می افتد.
تومورهای قلب
تومورهای قلبی می توانند خوش خیم و بدخیم باشند. در میان تومورهای خوش خیم قلب ، اغلب میكسوم یافت می شود - این نوع پولیپ مانند بافت های نرم است كه اغلب دارای ساق پا است كه بر روی آن آویزان است. میکسوم معمولاً در دهلیز چپ شکل می گیرد و جریان خون را از دهلیز سمت چپ به بطن چپ مختل می کند و با جریان خون به دهانه میترال نفوذ می کند. بنابراین ، دهلیز همانند تنگی میترال استرس و گشاد می شود.
تومورهای دیگری که در دیواره دهلیزی شکل می گیرند نیز می توانند باعث آریتمی شوند.
سندرم سینوس بیمار و سایر آریتمی ها
سندرم ضعیف سینوسی تخطی از توانایی آن در تولید تکانه های الکتریکی با فرکانس نرمال است. از آنجا که با ضعف ضربان ساز اصلی ، به نظر می رسد قلب از "هادی" خود محروم است ، هر "ویولن در ارکستر" تصمیم می گیرد که دقیقاً چه چیزی باید ریتم را تنظیم کند. بنابراین ، فیبریلاسیون دهلیزی در این حالت ، یک ریتم جایگزین و اجباری قلب است. آریتمی های دیگری مانند تاکی کاردی دهلیزی ( ضربان قلب paroxysmal سریع با یک ریتم منظم) ، همچنین می تواند به فیبریلاسیون دهلیزی تبدیل شود.
جراحی قلب
جراحی قلب را می توان با تروما مقایسه کرد. هر گونه مداخله بر روی قلب می تواند به طور موقت "پارامترهای اولیه" را مختل کند ، که می تواند توسط سلولهای قلبی که می خواهند ریتم خود را دیکته کنند ، مورد استفاده قرار گیرد. فرم خاصی از فیبریلاسیون دهلیزی ، که پس از عمل نامیده می شود ، مشخص شده است.
غالباً ، فیبریلاسیون دهلیزی بعد از عمل بعد از مداخلات زیر ایجاد می شود:
- پیوند بای پس عروق کرونر - ایجاد مسیری برای عبور خون از جایی که شریان مسدود شده باشد.
- جراحی دریچه قلب - با هرگونه عمل بر روی دریچه ها ، احتمال ایجاد فیبریلاسیون دهلیزی وجود دارد.
سندرم قلب یکشنبه ( "قلب جشن") و مشروبات الکلی
 سندرم قلب "یکشنبه" یا "تعطیلات" به مواردی از فیبریلاسیون دهلیزی اشاره دارد که پس از یکبار مصرف الکل در دوزهای نسبتاً زیادی ایجاد می شود. اغلب در جوانان پس از تعطیلات مشاهده می شود. در این حالت ، آریتمی پاروکسیسمال است و به خودی خود از بین می رود. این آریتمی در اثر فعال شدن سیستم عصبی سمپاتیک ایجاد می شود و باعث آزاد شدن آدرنالین و نوراپی نفرین می شود و آنها نیز به نوبه خود در افزایش تحریک پذیری سلول های دهلیزی نقش دارند. هرچه تحریک پذیری سلول ها بیشتر باشد ، خطر ابتلا به آریتمی بیشتر است. با وجود الكلیسم ، تغییرات ساختاری در گره سینوس و در عضله قلب نیز ایجاد می شود و به رشد و نگهداری آریتمی كمك می كند.
سندرم قلب "یکشنبه" یا "تعطیلات" به مواردی از فیبریلاسیون دهلیزی اشاره دارد که پس از یکبار مصرف الکل در دوزهای نسبتاً زیادی ایجاد می شود. اغلب در جوانان پس از تعطیلات مشاهده می شود. در این حالت ، آریتمی پاروکسیسمال است و به خودی خود از بین می رود. این آریتمی در اثر فعال شدن سیستم عصبی سمپاتیک ایجاد می شود و باعث آزاد شدن آدرنالین و نوراپی نفرین می شود و آنها نیز به نوبه خود در افزایش تحریک پذیری سلول های دهلیزی نقش دارند. هرچه تحریک پذیری سلول ها بیشتر باشد ، خطر ابتلا به آریتمی بیشتر است. با وجود الكلیسم ، تغییرات ساختاری در گره سینوس و در عضله قلب نیز ایجاد می شود و به رشد و نگهداری آریتمی كمك می كند.
تیروتوکسیکوز
تیروتوکسیکوز افزایش عملکرد غده تیروئید است که باعث تولید بیش از حد هورمونهای آن می شود. این هورمون ها اثر سمی بر قلب دارند. قلب ، تحت عمل مداوم هورمونهای تیروئید ، در حالت فعال قرار دارد ، گویی شخص دائماً در حال حرکت یا در حالت هیجان عصبی است. در این شرایط ، تحریک پذیری سلولهای دهلیزی افزایش می یابد و آنها توجه به گره سینوسی را متوقف می کنند و ریتم آنها را به قلب دیکته می کنند.
بیماری مزمن ریه ، ذات الریه حاد ، پنوموتوراکس خود به خود
بیماری های مزمن ریه شامل برونشیت مزمن ، آسم برونش و سایر آسیب شناسی ها است. پنومونی حاد ذات الریه است. پنوموتوراکس خودبخود یک آسیب ناگهانی به لایه های پلور است ، که باعث می شود هوا بین لایه های پلور جمع شود ، که در تنفس در ریه ها اختلال ایجاد می کند.
هرگونه بیماری ریه می تواند ضربان قلب را تحت تأثیر قرار دهد. واقعیت این است که بیماری ریه با هیپوکسی همراه است ( گرسنگی اکسیژن) و وازواسپاسم در سیستم ریوی. وازواسپاسم ریوی باعث افزایش بار روی قلب مناسب می شود. اینگونه است که فشار خون ریوی ایجاد می شود. هرگونه آسیب شناسی ریوی در افزایش ضربان قلب نقش دارد ، زیرا مغز با احساس گرسنگی اکسیژن ، کار قلب را تحریک می کند به طوری که در هر دقیقه اکسیژن بیشتری به آن وارد می شود. ضربان قلب به طور مداوم بالا به خستگی عضله قلب و ایجاد انواع مختلف آریتمی کمک می کند.
آمبولی ریوی
آمبولی ریوی انسداد شاخه ای از شریان ریوی توسط قطعه ای از لخته خون است که با جریان خون وارد آن شده است. بستن لومن هر شاخه ای از شریان ریوی منجر به قطع جریان خون به یک بخش خاص از ریه می شود. وجود "پلاگین" باعث افزایش فشار در شاخه های بزرگتر شریان می شود ، فشار به قسمت های مناسب قلب منتقل می شود و باعث می شود که آنها سخت کار کنند. انبساط دهلیز راست باعث افزایش رفلکس ضربان قلب و کار شدید گره سینوس می شود. با این حال ، دهلیز راست بیش از حد کشیده ، هدایت یک ضربه را از گره سینوس به عضله مختل می کند ( ضعف گره سینوس ایجاد می شود) ، که شرایط مطلوب را برای ایجاد فیبریلاسیون دهلیزی ایجاد می کند.
سندرم آپنه خواب
آپنه ، نفس کشیدن است. سندرم آپنه خواب ( سندرم انسداد انسداد خواب) - این توقف های کوتاه مدت در تنفس هنگام خواب است. آنها با این واقعیت همراه هستند که در یک رویا ، لحن عضلات حلق کاهش می یابد ، بنابراین می توان دیواره های دستگاه تنفسی فوقانی را فرو برد ( دیواره جلویی "در پشت" سقوط می کند) این باعث خروپف شدید ، تهویه مختل می شود ( جریان هوا) ریه ها ، که باعث گرسنگی اکسیژن می شود ، از این طریق مغز "از خواب بیدار می شود" و تن ماهیچه های حلق را بازیابی می کند. پس از آن ، مغز "دوباره می خوابد". به هر حال ، چنین قسمت هایی در طول شب بدن را به شدت فرو می ریزد ، زیرا برای بیدار شدن ، مغز باید سیستم عصبی سمپاتیک ، یعنی سیستم استرس بدن را روشن کند ( افزایش ضربان قلب ، افزایش بار در دهلیز) به همین دلیل این سندرم خطر ابتلا به فیبریلاسیون دهلیزی را افزایش می دهد.
سكته مغزي و خونريزي سوباراكنوئيد
سکته مغزی نوعی نقض گردش خون مغزی به دلیل آسیب رساندن به رگ های مغز است. خونریزی زیر قطبی با تجمع خون در فضای subarachnoid مغز مشخص می شود ( معمولاً با جراحات) ، که به طور معمول حاوی مایع مغزی نخاعی است. هر دو شرایط منجر به افزایش می شود. هرگونه افزایش فشار داخل قلب بر ضربان قلب تأثیر می گذارد ( برش خورده است) و سیر تحریک ضربه از طریق قلب را کاهش می دهد ، بنابراین این آسیب شناسی ها یک عامل خطر برای رشد فیبریلاسیون دهلیزی محسوب می شوند.
فئوکروموسیتوم
فئوکروموسیتوم توموری از غده فوق کلیوی است که آدرنالین و نوراپی نفرین را ترشح می کند. تأثیر این هورمونها بر روی قلب باعث افزایش تحریک پذیری سلولی و خطر ابتلا به فیبریلاسیون دهلیزی می شود.
استرس حاد جسمی یا عاطفی
اصطلاح استرس را باید به عنوان تلاش بدن برای انطباق با عمل یک عامل خارجی دانست. سازگاری با فعال شدن سیستم پدیده استرس زا امکان پذیر است. این سیستم است که تمام اندام ها ، به خصوص قلب و عروق خونی را فعال می کند ، و نیاز به آنها را برای نیاز بدن فعال تر می کند. میزان خونی که گردش می کند بستگی به ضربان قلب و فشار خون دارد ( جریان می یابد) توسط بدن در هر دقیقه. در صورت وجود عوامل خطر دیگر ، این "استرس یک طرفه" اما شدید می تواند باعث فیبریلاسیون دهلیزی شود.
هیپوکالمی
هیپوکالمی سطح پتاسیم سرم زیر 3.5 میلی مول در لیتر است ( هنجار 3.5 - 5.5 میلیمول در لیتر) دلایل کاهش پتاسیم ممکن است مصرف کمی آن با مواد غذایی ، از بین رفتن زیاد ( با ادرار ، اسهال یا استفراغ) و همچنین تغییر سطح آن در بافتهای تحت تأثیر داروهای خاص. هرچه پتاسیم در عضله قلب کمتر باشد ، تحریک پذیری آن بیشتر است و احتمال بروز آریتمی بیشتر می شود.
مکانیسم توسعه فیبریلاسیون دهلیزی
تمام بیماریهای فوق در نهایت منجر به تغییر در هدایت یک عصب عصبی در دهلیز چپ می شوند. به این روش بازسازی گفته می شود و شامل تغییراتی در کاردیومیوسیت ها می شود که سلولهای دهلیزی را کاملاً دگرگون کرده و نحوه عملکرد آنها را تغییر می دهد. روند بازسازی پایه ای برای آریتمی های آینده ایجاد می کند و پس از اولین حمله مکانیسم نگهداری آن را شروع می کند. هرچه آریتمی بیشتر طول بکشد ، احتمال بازگشت دهلیز به عملکرد طبیعی کمتر خواهد بود. علامت 48 ساعت حیاتی است. پس از این علامت ، پزشکان می گویند "فیبریلاسیون دهلیزی باعث ایجاد فیبریلاسیون دهلیزی می شود." این بیان بدان معنی است که فیبریلاسیون دهلیزی "می آموزد" برای حفظ وجود خود ، از قبل بدون در نظر گرفتن عاملی که باعث ایجاد آن شده است.
بازسازی دهلیزی شامل تغییرات زیر است:
- آناتومیک - گسترش دهلیز به درجه "بحرانی" معینی؛
- الکتروفیزیولوژیک - نقض ( کاهش) انتقال ضربان از طریق دهلیز.
هر دو عامل به هم مرتبط هستند و یکدیگر را تقویت می کنند. هرچه دهلیز بزرگتر باشد ، ضربان الکتریکی کندتر باشد و حرکت آن کندتر باشد ، انقباض دهلیز بدتر می شود و بیشتر گسترش می یابد.
اگر تکانه متوقف شود در امتداد دهلیز به شکل موج ، از یک کاردیومیوسیت به دیگری منتقل می شود ، در این صورت همزمانی مختل می شود. همزمانی در این واقعیت نهفته است که تحریک ، انقباض و ترمیم وضعیت اولیه در قلب نیز باید به صورت موج باشد. برای درک این اصل ، کافی است "موج" را که هواداران فوتبال در ورزشگاه ایجاد می کنند ، به خاطر آورند. "زیبایی" آن دقیقاً در حضور حرکت همزمان و مداوم است ( بلند شوید و بنشینید) هر شرکت کننده هر شرکت کننده در "موج" نوعی "سلول قلب" است. اگر هر سلول یا گروهی از سلولها وقتی تصمیم می گیرند "بایستند" و "بنشینند" تصمیم بگیرند ، دیگر موج دیگر موج نخواهد بود ، بلکه یک لرزش بی نظم است. این نوسان است که به آن فیبریلاسیون دهلیزی گفته می شود.
با فیبریلاسیون دهلیزی ، آریتمی به دلیل مکانیسم های زیر ایجاد می شود:
- ورود مجدد از موج تحریک ( "ورود مجدد" - دوباره وارد کردن ، یعنی ورود مجدد) - موج تحریک در یک حلقه بسته چرخش می کند ( این روند شبیه سگی است که سعی دارد دم خود را بگیرد);
- تمرکز خارج رحمی - تشکیل کانونهای جدید که در هر دقیقه پالس بیشتری از گره سینوس ایجاد می کنند.
توسعه فیبریلاسیون دهلیزی به سه مؤلفه زیر نیاز دارد:
- بستر آریتموژنیک - تغییر ساختاری ( تمرکز افزایش تحریک پذیری ، آسیب به عضله قلب ، حلقه مجدد);
- عامل تعدیل کننده عاملی است که باعث افزایش اختلالات هدایت ضربه می شود ( تأثیر سیستم عصبی بر قلب);
- عامل شروع ( ماشه) - افزایش بار روی قلب ( حمله قلبی ، استرس ، احتباس مایعات ، تغییر در سطح پتاسیم ، کشش اتاق های قلب).
علائم فیبریلاسیون دهلیزی
 فیبریلاسیون دهلیزی در اکثر موارد دارای علائم کاملاً مشخص است ، زیرا با حملات ضربان قلب سریع شروع می شود ، یا بیمار توجه خود را به یک نبض نادر اما نامنظم جلب می کند. در موارد نادر ، یک نوع بدون علامت از فیبریلاسیون دهلیزی مشاهده می شود ، هنگامی که بیمار شکایتی انجام نمی دهد ، و آریتمی هنگام تماس با پزشک به دلایل دیگری "بطور تصادفی" تشخیص داده می شود. شکایات ممکن است غالباً در مواردی که آریتمی سالهاست وجود داشته باشد ، وجود نداشته باشد و چنین ریتمی از قبل عادت کرده است ( بیمار احساس نمی کند که با ریتم مشکلی پیش آمده است) همچنین در ابتدای بیماری حملات می توانند آنقدر کوتاه مدت باشند که شخص به آنها توجهی نکند ( به عنوان مثال ، مست بودن یا شب خوابیدن).
فیبریلاسیون دهلیزی در اکثر موارد دارای علائم کاملاً مشخص است ، زیرا با حملات ضربان قلب سریع شروع می شود ، یا بیمار توجه خود را به یک نبض نادر اما نامنظم جلب می کند. در موارد نادر ، یک نوع بدون علامت از فیبریلاسیون دهلیزی مشاهده می شود ، هنگامی که بیمار شکایتی انجام نمی دهد ، و آریتمی هنگام تماس با پزشک به دلایل دیگری "بطور تصادفی" تشخیص داده می شود. شکایات ممکن است غالباً در مواردی که آریتمی سالهاست وجود داشته باشد ، وجود نداشته باشد و چنین ریتمی از قبل عادت کرده است ( بیمار احساس نمی کند که با ریتم مشکلی پیش آمده است) همچنین در ابتدای بیماری حملات می توانند آنقدر کوتاه مدت باشند که شخص به آنها توجهی نکند ( به عنوان مثال ، مست بودن یا شب خوابیدن).
علائم فیبریلاسیون دهلیزی
| نشانه | مکانیسم توسعه | چگونه آشکار می شود؟ |
| تاکیاریتمی (ریتم مکرر و نامنظم) |
|
|
| تنگی نفس (اختلال تنفسی) |
|
|
| افت فشار خون (فشار خون پایین) |
|
|
| نارسایی قلبی |
|
|
| ترومبوآمبولی |
|
|
طبقه بندی فیبریلاسیون دهلیزی
فیبریلاسیون دهلیزی می تواند اشکال زیادی به خود بگیرد که جنبه های مختلف این آریتمی را برطرف می کند. طبقه بندی آن می تواند براساس علت ، علائم ECG ، علائم ، تاكتیك های درمانی انتخاب شده باشد.
پزشکان فیبریلاسیون دهلیزی را به شکلهای زیر تقسیم می کنند:
- تازه شناسایی شده - به این ترتیب هنگامی که فیبریلاسیون دهلیزی برای اولین بار در ECG ضبط می شود ، این موارد نشان داده می شود و فرقی نمی کند بیمار چه مدت از این آریتمی رنج می برد.
- فرم پاروکسیسمالی - آریتمی به شکل حملات مشاهده می شود ، که گاهی اوقات تکرار می شود ، اما معمولاً خود مخرب است ( ضربان قلب خودش را عادی می کند) طی 2 - 7 روز؛
- مداوم - این فرم شامل مواردی است که پس از 7 روز ضربان قلب به خودی خود بهبود نمی یابد ، و مداخله پزشکان لازم است.
- ماندگار- آریتمی حدود یک سال ادامه دارد ، اما از بین بردن آن امکان پذیر است.
- مقدار ثابت ( دائمی) - نوعی فیبریلاسیون دهلیزی ، که در آن ریتم سینوسی نرمال ، حتی با وجود درمان ، ترمیم نمی شود.
این اشکال از فیبریلاسیون دهلیزی نیز مراحل پیشرفت آریتمی هستند. اول ، آریتمی با پاروکسیسم شروع می شود ( حمله) ، که خود طی 2 روز از بین می رود. هر حمله جدید ( عود) طولانی تر می شود ، گرچه ( خودبخودی) یا با کمک اقدامات درمانی. در آینده ، آریتمی تقریباً مداوم یا طولانی مدت می شود ( بیمار حدود یک سال یا بیشتر بوده است) و ثابت.
این طبقه بندی برای پزشکان مناسب است. اگر می توان هر شکلی از فیبریلاسیون دهلیزی را از بین برد ، یعنی ریتم طبیعی سینوس را بازیابی کرد ، به آن آریتمی "فیبریلاسیون دهلیزی پاروکسیسممال" گفته می شود. این بدان معنی است که پزشکان برای جلوگیری از حملات جدید ، درمانی را تجویز می کنند. فرم دائمی بدان معنی است که پزشک با رضایت بیمار تصمیم می گیرد که ریتم را بازیابی نکند ، زیرا قلب قبلاً "به آن عادت کرده است". اگر آریتمی ثابت باشد ، اما پزشک تصمیم گرفت که می توان ریتم قلب را ترمیم کرد ، پس از آن تشخیص می گوید "آریتمی مداوم طولانی مدت". بنابراین ، اصطلاحات "مداوم" یا "ثابت" بیانگر تاکتیک های انتخاب شده پزشک است. در حقیقت ، فیبریلاسیون دهلیزی برای خود بیمار یا پاروکسیسمال است ( پاروکسیسمال) یا ثابت.
فیبریلاسیون دهلیزی بسته به دلایل اتفاق می افتد:
- اولیه - آریتمی به عنوان یک آسیب شناسی مستقل رخ می دهد.
- ثانوی - آریتمی با وجود شرایط دیگری ، به عنوان مثال ، با انفارکتوس میوکارد ، میوکاردیت و دلایل عینی دیگر ایجاد می شود.
با سرعت رشد ، فیبریلاسیون دهلیزی می تواند:
- حاد - به طور ناگهانی با بیماری های حاد مختلف ایجاد می شود ( به عنوان مثال ، انفارکتوس حاد میوکارد ، مسمومیت با الکل ، شوک الکتریکی);
- مزمن - شامل بقیه بیماری های قلبی و قلبی که به آرامی پیشرونده هستند نیز می شود.
به طور جداگانه ، شکل عصبی فیبریلاسیون دهلیزی متمایز می شود.
گزینه هایی برای فیبریلاسیون دهلیزی عصبی
| گزینه | مکانیسم توسعه | ویژگی های علائم |
| نوع واگوس | این گزینه مبتنی بر تقویت تأثیر عصب واگ بر قلب است ( "مهار" تأثیر می گذارد) عصب واگ در شب فعال است. اندامهای داخلی به ویژه اندامهای گوارشی سرشار از گیرنده های آن هستند. هنگامی که این اندام ها تحریک می شوند ، انتقال رفلکس از تحریک به قلب ایجاد می شود. |
|
| نوع هایپرآدرنرژیک | یک واکنش آدرنرژیک واکنشی است که با اثرات آدرنالین همراه است ( و همچنین نوراپی نفرین) ، این است که ، به دلیل فعال شدن سیستم Sympathoadrenal ( اثرات "استرس زا"). |
|
تشخیص فیبریلاسیون دهلیزی و دلایل این بیماری
 تشخیص فیبریلاسیون دهلیزی ساده است. حتی هنگام اندازه گیری نبض ، پزشک می تواند به راحتی با کمک استتوسکوپ به این آریتمی شک کند ( دستگاه شنوایی قلب و ریه) یک آزمایش ساده را انجام دهید. اگر تعداد ضربان قلب از تعداد امواج پالس بیشتر باشد ، این علامت مشخصه ای از فیبریلاسیون دهلیزی است. این پدیده "کسری نبض" نامیده می شود. مکانیسم توسعه این پدیده با این واقعیت توضیح داده می شود که نیروی برخی ضربات ( کاهش) قلب در هنگام فیبریلاسیون دهلیزی به چنان نیرویی نمی رسد که به یک موج پالس تبدیل شود و به شریان شعاعی در مچ دست یابد.
تشخیص فیبریلاسیون دهلیزی ساده است. حتی هنگام اندازه گیری نبض ، پزشک می تواند به راحتی با کمک استتوسکوپ به این آریتمی شک کند ( دستگاه شنوایی قلب و ریه) یک آزمایش ساده را انجام دهید. اگر تعداد ضربان قلب از تعداد امواج پالس بیشتر باشد ، این علامت مشخصه ای از فیبریلاسیون دهلیزی است. این پدیده "کسری نبض" نامیده می شود. مکانیسم توسعه این پدیده با این واقعیت توضیح داده می شود که نیروی برخی ضربات ( کاهش) قلب در هنگام فیبریلاسیون دهلیزی به چنان نیرویی نمی رسد که به یک موج پالس تبدیل شود و به شریان شعاعی در مچ دست یابد.
تشخیص فیبریلاسیون دهلیزی شامل 2 مرحله زیر است:
- شناسایی خود آریتمی؛
- به دنبال دلایل آریتمی باشید.
علائم مستقیم فیبریلاسیون دهلیزی فقط با الکتروکاردیوگرافی شناسایی می شود ، یعنی ضبط فعالیت الکتریکی قلب. این اوست که با این آریتمی آشفته است. روشهای دیگر فقط می توانند بطور غیرمستقیم نشان دهنده وجود این آریتمی و تعیین علت آن باشند.
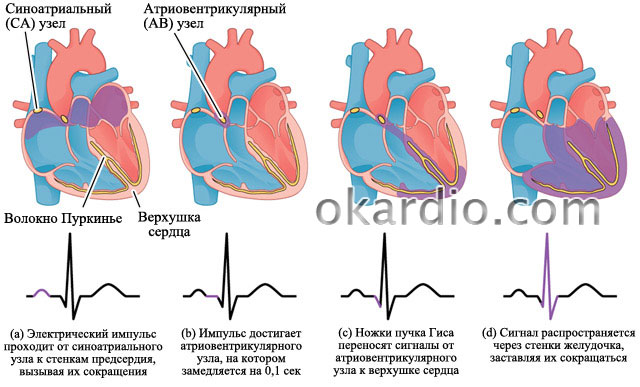
ریتم عادی(سینوس) در ECG علائم زیر را نشان می دهد:
- موج P وجود دارد - این یک "پل" کم شکل از یک هلال است که جلوی "دندان" های دامنه بلند ( این نشانه انقباض کامل هر دو دهلیز با یک ضربه از گره سینوس است ، بنابراین این ریتم سینوس نامیده می شود);
- فواصل بین دو بالاترین "محدوده" کاردیوگرام ( امواج R) برابر هستند - این بدان معنی است که هر ضربان قلب تحت هدایت گره سینوسی رخ می دهد ، که در فواصل منظم تکانه ایجاد می کند.
- ضربان قلب- با ریتم سینوس ، تعداد امواج R در دقیقه ( آنها با انقباض بطن مطابقت دارند) 60 - 90 است.
روشهای تشخیص فیبریلاسیون دهلیزی
| مطالعه | چگونه انجام می شود؟ | چه علائمی از فیبریلاسیون دهلیزی نشان می دهد؟ |
| الکتروکاردیوگرافی (ECG) | نوار قلب با ماساژ بیمار انجام می شود. پزشک یا پرستار شش الکترود را روی ناحیه قلب و 4 الکترود روی اندام ها قرار می دهد ( ناحیه مچ و مچ پا) قبل از اتصال آنها ، پوست با محلول شور روغن کاری می شود. از بیمار خواسته می شود که چند ثانیه حرکت نکند و نفس خود را نگه دارد ( حرکات سینه می تواند نوساناتی در قلب را ایجاد کند) در بعضی موارد ، از بیمار خواسته می شود استنشاق کند و نوار قلب به خصوص در استنشاق ثبت می شود. این امر به منظور تشخیص تغییرات مرتبط با موقعیت قلب و شکست آن ضروری است ( در هنگام استنشاق ، قلب موضع خود را کمی تغییر می دهد) ECG در طی چند ثانیه فقط قادر به تشخیص فرم دائمی از فیبریلاسیون دهلیزی است. با استثناء نادر ، اگر ضبط در هنگام ضبط نوار قلب شروع نشده است ، که بسیار نادر اتفاق می افتد. در بعضی موارد ، بیمار ممکن است مدتی را در بیمارستان بگذراند ، جایی که نوار قلب نوار قلب در آن ثبت می شود - ضبط طولانی مدت. |
|
| نظارت هولتر | مانیتورینگ هولتر یک ضبط ECG طولانی مدت با استفاده از ضبط کننده قابل حمل و الکترود است. الکترودهای یکبار مصرف ( در مقدار 4 تا 12) به شکل استیکر به پوست بالای ناحیه قلب وصل شده است. پیش از این موهای این منطقه در آقایان تراشیده شده و برای تماس بهتر الکترودها با پوست از ژل مخصوص استفاده می شود. الکترودها به دستگاه ضبط وصل می شوند. ثبت کننده به کمربند وصل می شود ( همانطور که قبلاً پخش کننده صوتی متصل شده استیا دور گردن آویزان شده است ( اگر کوچک باشد) در یک رشته. پایش معمولاً 24 ساعت طول می کشد ، اما در بعضی موارد ضبط ECG به مدت 3 روز یا هفته امکان پذیر است. در کل دوره ثبت ECG ، بیمار باید خاطرات خود را نگه داشته و اقدامات خود و زمان دقیق اجرای آنها را ثبت کند. این کار برای تمایز بین تغییرات ECG هنگام ورزش و استراحت لازم است. رمزگشایی داده ها پس از جدا شدن ضبط کننده از بیمار بر روی رایانه انجام می شود. داده ها توسط پزشک تفسیر می شود. |
|
| نظارت بر ECG | نظارت بر رویداد با نظارت هولتر متفاوت است زیرا ECG فقط در آن لحظه ها ضبط می شود که بیمار شکایت می کند و دکمه دستگاه یا تلفن را که به الکترود وصل است فشار می دهد. |
|
با وجود این واقعیت که فیبریلاسیون دهلیزی با حمله به ضربان قلب سریع و نامنظم آغاز می شود ، در آینده با یک شکل مداوم ، ضربان قلب ممکن است متفاوت باشد.
بسته به ضربان قلب ، فیبریلاسیون دهلیزی به شکل های زیر می باشد:
- تاکیستیکستیک ( سیستول - انقباض) - قلب 100 تا 200 بار در دقیقه ضربه می زند.
- برادیستولیک ( برادی - کافی نیست) - تعداد دفعات انقباضات بطن در دقیقه کمتر از 60 است.
- نوروسیستیک - دفعات انقباضات بطن در هر دقیقه 60 - 90 است.
مطالعاتی که برای شناسایی علت فیبریلاسیون دهلیزی انجام می شود
| مطالعه | چگونه انجام می شود؟ | چه عواملی باعث ایجاد فیبریلاسیون دهلیزی می شود؟ |
| اندازه گیری فشار خون | اندازه گیری فشار خون در حالی که بیمار در حالت نشسته یا دراز کشیده است انجام می شود. اگر بیمار نشسته است ، مهم است که از پاها عبور نکند ، و کف دستها را به یک مشت نچسباند. کاف در ناحیه شانه درست بالاتر از خم آرنج اعمال می شود و یک استتوسکوپ روی سطح داخلی خم آرنج اعمال می شود. هوا با استفاده از یک گلابی درون کاف قرار می گیرد و پس از آن به آرامی آزاد می شود. این مهم است که بدانید با یک شکل مداوم فیبریلاسیون دهلیزی ، تعیین دقیق سطح فشار خون غیرممکن است ، زیرا هر ضربان قلب با مقدار متفاوتی از خون در بطن اتفاق می افتد ( بیشتر و کمتر است) ، بنابراین موج پالس نیز کاملاً متفاوت خواهد بود. در چنین مواردی ، پزشک فشار خون را چندین بار اندازه گیری می کند و میانگین آن را به عنوان محتمل ترین سطح فشار خون می گیرد. |
|
| اکوکاردیوگرافی (اکوکاردیوگرافی) | اکوکاردیوگرافی مطالعه قلب با استفاده از امواج فراصوت است. دو روش معاینه سونوگرافی قلب وجود دارد - ترانسوراژیک و ترانسفوژن. با ترانسوراسیک ( خلسه - از طریق ، قفسه سینه - قفسه سینه) روش ، سنسور بر روی ناحیه قلب نصب شده است ، در حالی که بیمار در پشت خود قرار دارد ، کمی سمت چپ خود را چرخاند و دست چپ خود را زیر سر خود قرار داد. پزشک برای تبدیل اتاق های قلب از موقعیت های مختلف ، موقعیت مبدل را تغییر می دهد. این سنسور سیگنالهای اکو را ارسال می کند ، آنها ، که از ساختارهای مختلف قلب منعکس شده اند ، توسط همان سنسور اسیر می شوند. با درجه تغییر در سیگنال منعکس شده ، تصاویر قلب منقبض شده در زمان واقعی به دست می آیند. با اکوکاردیوگرافی transesophageal ، مبدل از طریق مری وارد می شود در حالی که بیمار تحت بیهوشی قرار دارد ( چنین تحقیقاتی معمولاً قبل از عمل انجام می شود). |
|
| اشعه ایکس قفسه سینه | این مطالعه در اتاق اشعه ایکس انجام شده است. بیمار باید بین صفحه نمایش و لوله اشعه ایکس بایستد ، در حالی که مهم است که اشعه ایکس ریه ها در دو طرح پیشانی و جانبی انجام شود. پیش بینی قدامی موقعیتی است که در آن بیمار با پشت خود به لوله اشعه ایکس ایستاده است ، و جانبی - اگر لوله در سمت چپ باشد. |
|
| بررسی الکتروفیزیولوژیک داخل قلب (WSEFI) | Intracardiac EPI یک عمل جراحی جزئی برای روشن کردن فرایندهای الکتریکی است که در قلب اتفاق می افتد. این مطالعه در یک اتاق عمل ویژه اشعه ایکس انجام می شود ، در آنجا بیمار از طریق ورید استخوان ران یا شانه ( گاهی اوقات از طریق رگ زیر کلووی) ، الکترودها با استفاده از پروب ( سیم فلزی بلند) کاوشگر به سمت قلب راست رانده می شود ( رگهای بزرگ در دهلیز راست جریان می یابد) پزشک تمام مراحل را با استفاده از معاینه اشعه ایکس کنترل می کند ( خود کاتتر روی اشعه ایکس قابل مشاهده است و یک ماده حاجب از طریق آن برای نمایش عروق تهیه می شود) معمولاً 3 تا 4 الکترود معرفی می شود که هر کدام در یک منطقه خاص در نزدیکی ساختارهای سیستم هدایت قلبی نصب می شوند ( قسمت فوقانی دهلیز راست ، جنب دریچه tricuspid ، حفره بطن راست) الکترودهای نصب شده غدد درون ریز را ضبط می کنند ( داخل قلب) الکترود. بر خلاف ECG معمولی ، با EFI می توانید هدایت یک ضربه را در هر ساختار خاص قلب ثبت کنید و "نقاط ضعف" را شناسایی کنید. این روش همچنین به شما امکان می دهد تا متوقف شوید ( از بین بردن) حمله آریتمی. |
|
| تست های بارگیری | تست های تمرینی تست های تمرینی هستند که با ECG یا EchoCG همراه هستند. برای آزمایشات ، یا تردمیل ( تست تردمیل) ، یا یک دوچرخه ورزش ( ولوژیومتری) قبل از بار ، هنگام و بعد ( حدود 15 - 20 دقیقه) نوار قلب ضبط می شود ، فشار خون اندازه گیری می شود ، یا انقباض قلب با استفاده از اکوکاردیوگرام ارزیابی می شود. در برابر پس زمینه بار ، ممکن است نوار قلب یا انقباض قلب تغییر کند و پزشک علائم برخی از اختلالات را مشاهده می کند. |
|
| سونوگرافی غده های تیروئید و آدرنال | این مطالعه در وضعیت خوابیده به پشت انجام می شود. برای نمایش بهتر غده تیروئید روی صفحه ، پزشک از بیمار می خواهد سر خود را به عقب پرتاب کند. برای معاینه غدد فوق کلیوی از بیمار خواسته می شود که در سمت راست و سپس نه سمت چپ باشد. |
|
| MRI قلب | MRI روشی برای معاینه اندامهای داخلی و بدست آوردن تصویر حجمی است. تابش اشعه MRI وجود ندارد. در طی MRI ، تحت تأثیر میدان مغناطیسی در بافت ها ، موقعیت ذرات باردار تغییر می یابد ( پروتون هاهیدروژن ، که شروع به انتشار سیگنال های فرکانس رادیویی می کنند. این سیگنال ها توسط توموگرافی دریافت شده و پردازش می شوند. در حین معاینه ، بیمار در جدول جمع شده توموگرافی قرار می گیرد. اندام بیمار ثابت است ، یک سیم پیچ بر روی سینه قرار می گیرد ( تنظیم کننده سیگنال) ، و یک ماده حاجب از طریق ورید تزریق می شود تا سیگنال بافت های مورد نظر را تقویت کند. جدول با بیمار به درون تونل حرکت می کند ، جایی که میدان مغناطیسی ایجاد می شود. |
|
آزمایش های آزمایشگاهی برای فیبریلاسیون دهلیزی
آزمایش های آزمایشگاهی برای فیبریلاسیون دهلیزی انجام می شود تا علت اصلی آریتمی و ارزیابی وضعیت عمومی بدن انجام شود. متخصص قلب و عروق باید تشخیص دهد که آیا بیماری قلبی جدی به خصوص حاد وجود دارد یا خیر. اگر هیچ آسیب شناسی حاد قلبی یافت نشود ، پس از تشخیص تمام مراحل مزمن ، کل بدن با دقت مورد بررسی قرار می گیرد. علاوه بر این ، انتخاب دارو یا تصمیم در مورد درمان جراحی به وضعیت اندام های داخلی بستگی دارد.
با فیبریلاسیون دهلیزی ، باید آزمایش های زیر را پشت سر بگذارید:
- تجزیه و تحلیل خون عمومی - ممکن است افزایش سطح ESR را نشان دهد ( میزان رسوب گلبول های قرمز) و لکوسیت ها ( التهاب)، افزایش دادن ( گرسنگی اکسیژن) یا کاهش ( کم خونیتعداد گلبولهای قرمز ، تعداد پلاکت ها ( درباره خطر ترومبوز اطلاع می دهد);
- آنالیز عمومی ادرار - علائم آسیب کلیه را نشان می دهد ( مشکلات کلیوی در ایجاد آریتمی نقش دارد);
- آزمایش قند خون - قند خون بالا ( دیابت) یک عامل خطر برای ایجاد آسیب های قلبی است که منجر به این آریتمی می شود.
- شیمی خون - برای ارزیابی وضعیت کلیه ها لازم است ( اوره ، کراتینین)، کبد ( بیلی روبین ، ALT ، AST ، فسفاتاز قلیایی) خطر ابتلا به قسمت های مکرر از فیبریلاسیون دهلیزی ( سطح پروتئین واکنش پذیر C);
- انعقاد خون ( آزمایش لخته شدن خون) - برای فیبریلاسیون دهلیزی اجباری است ، شامل شاخص هایی مانند INR ( نسبت عادی بین المللی) ، APTT ( زمان فعال شدن پلاکت جزئی) ، D-dimer و شاخص های دیگر؛
- پروفایل چربی - شامل تجزیه و تحلیل کلسترول ، لیپوپروتئین ها و تری گلیسیریدها ( شاخص های متابولیسم چربی) ، سطح بالایی از آن یک عامل خطر برای ایجاد انفارکتوس میوکارد است.
- نشانگرهای آسیب میوکارد- موادی که در اثر از بین رفتن عضله قلب وارد جریان خون می شوند ( حمله قلبی ، میوکاردیت) ، شامل شاخص هایی مانند تروپونین ، MV-CPK ( کسری MB از کراتین کیناز) ، LDG ( لاکتات دهیدروژناز);
- سطح پپتید ناتریورتیک مغز ( NT-proBNP ) - نشانه ای از نارسایی قلبی است و به شما امکان می دهد درجه آن را مشخص کنید.
- یونوگرام - شامل ارزیابی الکترولیتها ( پتاسیم ، کلسیم ، سدیم ، منیزیم);
- آزمایش خون برای هورمونهای تیروئید - تجزیه و تحلیل هورمونهای تحریک کننده تیروئید ( TSH) غده هیپوفیز ، هورمون تیروئید تیروکسین ( T4).
چه زمانی دارو برای فیبریلاسیون دهلیزی لازم است؟
 درمان پزشکی فیبریلاسیون دهلیزی بلافاصله پس از تشخیص آن بدون در نظر گرفتن شکل آریتمی شروع می شود. این مهم است که بدانید پزشکان قبل از هر چیز بر اساس علت آن این آریتمی را درمان می کنند. این بدان معنی است که هیچ درمانی جهانی برای فیبریلاسیون دهلیزی وجود ندارد. هر مورد نیاز به رویکرد فردی دارد ، زیرا همان دارو ممکن است در یک بیمار مؤثر باشد ، اما در مورد دیگر منع مصرف دارد. به همین دلیل است که درمان فیبریلاسیون دهلیزی معمولاً توسط متخصص قلب و عروق بسیار متخصص انجام می شود ، که به آنها آریتولوژیست گفته می شود.
درمان پزشکی فیبریلاسیون دهلیزی بلافاصله پس از تشخیص آن بدون در نظر گرفتن شکل آریتمی شروع می شود. این مهم است که بدانید پزشکان قبل از هر چیز بر اساس علت آن این آریتمی را درمان می کنند. این بدان معنی است که هیچ درمانی جهانی برای فیبریلاسیون دهلیزی وجود ندارد. هر مورد نیاز به رویکرد فردی دارد ، زیرا همان دارو ممکن است در یک بیمار مؤثر باشد ، اما در مورد دیگر منع مصرف دارد. به همین دلیل است که درمان فیبریلاسیون دهلیزی معمولاً توسط متخصص قلب و عروق بسیار متخصص انجام می شود ، که به آنها آریتولوژیست گفته می شود.
درمان فیبریلاسیون دهلیزی در مناطق زیر انجام می شود:
- ترمیم ریتم؛
- عادی کردن ضربان قلب؛
- از بین بردن یا کاهش علائم مرتبط؛
- پیشگیری از عوارض؛
- جلوگیری از قسمتهای مکرر.
راهکارهای درمانی زیر برای فیبریلاسیون دهلیزی وجود دارد:
- استراتژی کنترل ریتم - ترمیم و حفظ سینوس ( معمولی) ریتم ( از بین بردن آریتمی);
- استراتژی کنترل ضربان قلب - عادی سازی فعالیت قلب و از بین بردن علائم آریتمی با کاهش ضربان قلب ( خود آریتمی همچنان ادامه دارد ، اما قلب بیش از حد متوقف می شود).
ترمیم ریتم سینوس ، صرف نظر از روش درمانی انتخابی ( دارو یا غیر دارویی) ، پزشکان آن را قلبی یا دفیبریلاسیون می نامند.
بازگرداندن ریتم در فیبریلاسیون دهلیزی به دو روش زیر امکان پذیر است:
- قلبی دارویی - داروها استفاده می شوند؛
- قلبی برقی - درمان ایمپالس الکتریکی ( شوک با یک دستگاه ضد عفونی کننده ویژه).
گاهی اوقات هم از ترمیم ریتم دارویی و هم از دارو استفاده می شود. به این روش درمانی قلبی هیبریدی گفته می شود.
دارو برای فیبریلاسیون دهلیزی
| دارو | چگونه کار می کند؟ | نشانه ها | حالت برنامه |
| آمیودارون (بند ناف) |
|
| در بیمارستان ، کادرون به صورت داخل وریدی تا زمان ترمیم ریتم تجویز می شود. در کلینیک ، پزشک کادرون را به صورت قرص تجویز می کند ( صبر کنید و روش را ببینید). |
| دیگوکسین |
|
| به صورت قرص استفاده می شود یا به صورت داخل وریدی تزریق می شود. |
| بیسوپرولول ، متوپرولول (مسدود کننده های بتا) |
|
| به شکل قرص استفاده می شود. |
| سوتولول |
|
| این دارو به صورت قرص مصرف می شود و به صورت داخل وریدی نیز تجویز می شود. |
| وراپامیل ، دیلتیازم (مسدود کننده های کانال کلسیم) |
|
| این داروها به صورت داخل وریدی و به صورت قرص استفاده می شوند. |
| ورنكالانت |
|
| این دارو به صورت داخل وریدی در بیمارستان تجویز می شود. |
| پروپافنون |
|
| پروپافنون اغلب به عنوان یک قرص در جیب درمانی استفاده می شود ، که شامل مصرف آن توسط بیماران به تنهایی در دوز مشخص شده توسط پزشک در زمان شروع حمله است. |
| Dronedarone |
|
| |
| دیسپیرامید |
|
| این دارو به شکل قرص تجویز می شود. |
| آسپرین |
| این دارو به صورت قرص مصرف می شود. |
|
| وارفارین |
|
| این دارو به صورت قرص تجویز می شود و دوز توسط شاخص های انعقادی کنترل می شود ( INR). |
| ریواروکسان ، دبیگاتران |
|
| گرفته شده به صورت شفاهی ( نیازی به نظارت بر پارامترهای لخته شدن خون ندارد). |
از بین داروهای فوق ، متخصص قلب و عروق یا آرتریتولوژی آنهایی را انتخاب می کند که مطابق با استراتژی درمانی مورد نظر باشد.
ترمیم ریتم سینوسی(قلبی) در موارد زیر منع مصرف دارد:
- ترومبوس در دهلیز چپ؛
- مصرف بیش از حد با دیگوکسین.
- علت فیبریلاسیون دهلیزی به طور کامل از بین نمی رود ( بیماری مزمن ریه ، نقص شدید قلب ، تیروتوکسیکوز درمان نشده ، نارسایی شدید قلبی);
- انبساط تلفظ دهلیز چپ ( طبق اکوکاردیوگرافی بیش از 60 میلی متر);
- آریتمی بیش از یک سال طول می کشد.
- بیمار بالای 65 سال سن دارد و نقص قلبی دارد.
- بیمار بالای 75 سال سن دارد و مبتلا به آنژین صدری یا انفارکتوس میوکارد است.
- خطر ایست قلبی وجود دارد ( وجود اختلالات ریتم مانند بلوک دهلیزی قلب و سندرم سینوس بیمار);
- بیمار داروهای ضد آریتمی را تحمل نمی کند.
قلبی برقی ( ضعف زدایی)
 قلبی برقی ترمیم ریتم قلب طبیعی با استفاده از شوک الکتریکی است که در ناحیه قلب اعمال می شود. این روش بهتر به عنوان ضربان زدایی شناخته می شود. پیشوند "د" به معنای خاتمه است ، یعنی دفریب زدایی خاتمه فیبریلاسیون است. یک جریان الکتریکی قوی به طور موقت تمام فرایندهای الکتریکی را در قلب متوقف می کند. پس از چنین "الکتروشوک" ، همه مراکز اتوماسیون ، از جمله مراکز آریتمی ، بلافاصله "ساکت می شوند". تکانه ای که از دستگاه دفیبریلاتور ناشی می شود ، همزمان با کل سیستم هدایت قلبی است - این نوعی "تنظیم مجدد" است. گره سینوس سریعترین حالت را از شوک بازیابی می کند و دوباره عملکرد ضربان ساز را به عهده می گیرد.
قلبی برقی ترمیم ریتم قلب طبیعی با استفاده از شوک الکتریکی است که در ناحیه قلب اعمال می شود. این روش بهتر به عنوان ضربان زدایی شناخته می شود. پیشوند "د" به معنای خاتمه است ، یعنی دفریب زدایی خاتمه فیبریلاسیون است. یک جریان الکتریکی قوی به طور موقت تمام فرایندهای الکتریکی را در قلب متوقف می کند. پس از چنین "الکتروشوک" ، همه مراکز اتوماسیون ، از جمله مراکز آریتمی ، بلافاصله "ساکت می شوند". تکانه ای که از دستگاه دفیبریلاتور ناشی می شود ، همزمان با کل سیستم هدایت قلبی است - این نوعی "تنظیم مجدد" است. گره سینوس سریعترین حالت را از شوک بازیابی می کند و دوباره عملکرد ضربان ساز را به عهده می گیرد.
دفیبریلاسیون یا قلبی برقی در یک بخش مراقبت های ویژه بیمارستان یا بخش مراقبت های ویژه تحت بیهوشی عمومی یا داخل وریدی انجام می شود.
قلبی برقی برای فیبریلاسیون دهلیزی است:
- فوری؛
- برنامه ریزی شده.
قلبی برقی اضطراری برای فیبریلاسیون دهلیزی در موارد زیر انجام می شود:
- حمله فیبریلاسیون دهلیزی در انفارکتوس حاد میوکارد.
- حمله فیبریلاسیون دهلیزی که باعث افت شدید فشار خون ، نارسایی حاد قلبی یا بدتر شدن علائم نارسایی مزمن قلب می شود.
- مداوم ( دائماً حضور دارد) نوعی فیبریلاسیون دهلیزی که به دارو پاسخ نمی دهد.
کاردیوژن برنامه ریزی شده برای بیمارانی انجام می شود که اختلال گردش خون حاد و شدید ندارند ، اما فیبریلاسیون دهلیزی باعث علائم شدیدی می شود.
پیش درمانی
آریتولوژیست ها به طور فعال از روش درمانی برای جلوگیری از بازسازی دهلیزی هنگامی که بیمار بیماری دارد که می تواند منجر به فیبریلاسیون دهلیزی شود ، استفاده می کنند ( این پیشگیری اولیه استیا در مواردی که حمله فیبریلاسیون ثبت شده است ، و لازم است از انتقال به یک فرم دائمی جلوگیری شود ( پیشگیری ثانویه) این روش درمانی "بالادست درمانی" نامیده می شود ( بالادست) ، یعنی درمانی "در برابر جریان". این اصطلاح ، همانطور که بود ، نشان می دهد که پزشک چنین داروهایی را تجویز می کند که روند حوادثی را که قبلاً در دهلیز شروع شده است تغییر می دهد ، به عبارت دیگر ، بر روند بازسازی تأثیر می گذارد ( آن به عنوان "جریان" در نظر گرفته می شود که باید "شنا کنید") نام دیگری برای این درمان به نظر می رسد "درمان ضد ترمیمی".
درمان بالادست شامل داروهای زیر است:
- مهارکننده های ACE ( "مهار" آنزیم تبدیل کننده آنژیوتانسین) - ramipril ، enalapril؛
- ساربانان - valsartan ، candesartan؛
- آنتاگونیست های آلدوسترون - اسپیرونولاکتون ، افرینون؛
- استاتین - آتورواستاتین؛
- اسیدهای چرب اشباع نشده امگا 3 - تخریب کننده
داروهای مورد استفاده در این درمان مستقیماً بر ضربان قلب یا تعداد ضربان در دقیقه اثر نمی گذارد. آنها در بیماری هایی مانند انفارکتوس میوکارد ، فشار خون شریانی و نارسایی قلبی مورد استفاده قرار می گیرند ، اما تأثیر آنها در جلوگیری از پیشرفت و پیشرفت فیبریلاسیون دهلیزی در مطالعات متعدد اثبات شده است.
درمان بالادست در فیبریلاسیون دهلیزی اثر زیر را دارد:
- وضعیت عضله قلب را بهبود می بخشد.
- از ایجاد هیپرتروفی جلوگیری می کند.
- سوخت و ساز بدن را در سلولها بهبود می بخشد.
- اثرات سوء فشارهای مختلف و عوامل سمی بر قلب را از بین می برد ( {!LANG-575de902d6256843a5a9513b243fa03b!});
- {!LANG-23cda50d9140edef12bb77b8d2d7979c!} {!LANG-38bade978cb5984e47b973715aeac4cb!}).
{!LANG-12f7959ad4fa78b3f2d99b8688c2c0cb!}
 {!LANG-6c970814d51e4caa4919a497536e59fd!}
{!LANG-6c970814d51e4caa4919a497536e59fd!}
{!LANG-72ec16e6d5baadf1f748142908355716!}
- {!LANG-38127395c8ad5fc5cb3c9005308676b9!}
- {!LANG-8c770eb7ec7c4979d40fa400fd56ea57!}
- {!LANG-3ca3ea7037954fdeceaec33f46972ed9!}
{!LANG-d71d3aab37ae243da8376f312b9482fe!} {!LANG-97ef908747b7a601647a9b5b854e746e!}{!LANG-fe18b697db8ac7b81f5a56bb81df3943!} {!LANG-d6abad19a97068847326bf6aa651acb6!}{!LANG-9506d12a8f2dfe94b67f91c194197a2f!}
{!LANG-a0989258d4f6ec6a768c2d7c7b7edf78!}
{!LANG-369352e892c16d985adb0ec6461acb30!} {!LANG-9e73efcaaab580b459309ee93327a1d6!}{!LANG-c1c71c1405613a3502daf9fb8b2d6418!} تمرکز آریتمی).
{!LANG-7e2efbefee16213ce5a34d04e6608ff9!} {!LANG-d6d07a72cd210e310f3a467943daf0c6!}{!LANG-b9808fcd229fe29da4318368ec0c9879!} {!LANG-9eb9cc0f524cd46b909b475054f31f4e!}{!LANG-e6fa000ad4c387ca21d03525f0c56ea2!} {!LANG-029cf684ad467883e24516639d05764c!}).
{!LANG-570c3077071648b4db2d82cec4b5f1bb!} {!LANG-b903a8910e6066fb755f647e6f19cac5!}{!LANG-ef586a582631dde497b83cab723253ea!}
{!LANG-5c13191e8ee0b0c349b46bcfe1a6ab4b!} {!LANG-8aadd420afd2772a423d887a0e12eb97!}{!LANG-7ad7e25774187b91a3cd5aba73602e95!} {!LANG-58cceb33a4a82ea3348c0403c4ca566a!}{!LANG-c8e17ccc5e2828824727d8d5002bc50a!}
{!LANG-c1341189ec1399cbb5b40f2fe33bdcc9!} بستر آریتموژنیک{!LANG-c88cba628f5d4ab1ea4a3a826c4ed35b!}
{!LANG-ba429fede03009cc0d6929238b217829!} {!LANG-b8f7c1a24902e65ea1ae216297945586!}{!LANG-8c050eaf7757889c949196fb85937c30!}
{!LANG-458ec34022d55e15ede2714df4bbcaac!}
- {!LANG-361425e396a5f575eb070ba67837932a!}
- {!LANG-7b0479ca454b2769d0a1b9b2de9fced5!} {!LANG-f6ffb18f217feb731a5db95a84a845a5!});
- {!LANG-6599a685651eac74bcffa99d1da7b753!} {!LANG-88a133e37367a055a58fc1de9a7c315e!}{!LANG-60641f6e0d409ab51736394fdb0f775d!}
- {!LANG-34d0e698106b28cf71994c57eda6277d!}
{!LANG-47c43fcbb0daad2eaabcfd9adb01f516!}
- {!LANG-622d268c8b3d07a2bef265eecfb9371c!}
- {!LANG-3da4ea1fa670ed81e30f3c9b7724b6b6!} {!LANG-4eb5b0e4df2d85caa2eb88052f2349ec!});
- {!LANG-92121f0e4ffb755356361b7af6ef57a8!}
- {!LANG-ba2a0ca148dad14653298b3f64b750ed!}
- {!LANG-e12832b3f43764fee9132fa101170706!}
- {!LANG-f2d3b7ea5842348460639449cf2004e2!}
- {!LANG-fd8f3eec469a3476a6131ff0e013466c!} {!LANG-a1920724c5156873730a586028c94fac!});
- {!LANG-67c0a871fbe1602832b489fc560d20d8!}
{!LANG-81dbcbb4861206ec792d8fa2e570f01e!} {!LANG-51c2a91192c53236db7c5fd89ceb000a!}{!LANG-ae236356e3f9d4f50a66ac224e302498!} {!LANG-b59165252016a5f05047be5aa5e94050!}{!LANG-bcfd117d0ca85b0e717110bc9621d9e8!} {!LANG-7352c4183a3f5c0cf7d4de3c2bb61fb8!}{!LANG-17a742b0273ebf4ae465bf4b426b51e1!} {!LANG-027afec87ca3b09858c1699dfba98d1f!}{!LANG-68826022bbb71a47536c7eb0c7f60569!}
{!LANG-d07ae542c98bec698ba27231273b5bdb!}
- {!LANG-bc8bc8a20f87e821ab6cc7f39a80d3ac!}
- {!LANG-09964e08c5bc6b65e90530eafebb173a!} {!LANG-72f9cd4cafb2969603b66d44f7c2bcb1!});
- {!LANG-e58bac983f80a28219bb6dc872e73c14!}
- {!LANG-b3cbedef501e8fc8ab950073fc6c111e!} {!LANG-4cda43d783b209acfec64921d0b4710e!});
- {!LANG-454f193c695ad87a8fc7535e72409dbf!} {!LANG-8125949f781a173e1d7347f40b6c78a5!}).
{!LANG-66360c8b9edd80bcf968269e92d0ab7d!}
{!LANG-b7c399f8d9ec1bff3ee4eccfc0371f53!} {!LANG-80fd56237809ac75af2b283cc4db00a8!}).
{!LANG-fe5bc27e74c81e7039d503ffd3faa9e5!}
{!LANG-0784217e67128ee73647b3ec29d3c043!}
- {!LANG-24177f980f0acdeacb94c914056a4a5a!}{!LANG-36014ba3f9a7555ff55661ed3ee5a858!} {!LANG-acf3cbddd280778d36891ba62003d56e!}{!LANG-87657f63b7152acbfea20823c09e7e89!}
- {!LANG-e9060727e3b762381f7e737bcf26a17d!}{!LANG-7bd850c5f14c07f9b24107ec1baea04e!} {!LANG-1da4e637a19b2ef35e4d9fabb993168b!}{!LANG-499d8155841fe1a9847454e946fc0cd4!} {!LANG-3a33177580dff6fe5ab4ecc6bdfc800c!}{!LANG-87d602a049ed839b5cc39c31eb75c4d5!} {!LANG-e07842755beafda1697240d55a2f4d8e!}).
{!LANG-25d4c2c9bc580434c4d54457f84363d8!} {!LANG-be37836c72480ef3bc65dd1c2b0df0e4!}).

{!LANG-e5c7413473236628e58845612b48457a!}
 {!LANG-5efd747b29c528dcee172d9a088e60ed!} {!LANG-248091478a5be68ce334e04ebc3571a3!}{!LANG-29463cbbbda847fb4ad23bde7fbd8076!}
{!LANG-5efd747b29c528dcee172d9a088e60ed!} {!LANG-248091478a5be68ce334e04ebc3571a3!}{!LANG-29463cbbbda847fb4ad23bde7fbd8076!}
{!LANG-bab2dc502c8a7be466a140cd7a3008e4!}
 {!LANG-680acbaebe51b9433b700f657081a8aa!}
{!LANG-680acbaebe51b9433b700f657081a8aa!}
{!LANG-c6c18316a81332a43a80063ad0fb2228!}
- {!LANG-a20e77eaebc7750d3429f5af3bc34c0d!}{!LANG-17a7c83b208e7abd80ca8632f8bc1782!} اندوکارد{!LANG-845524fad71b26e359c1d46bc7fd4154!} {!LANG-fd181e9cb1c61323a202a38ab9044bd8!}{!LANG-b42b4168b0f9937dc5e0876df3f3bd59!}
- {!LANG-e4d7b34b52f7a168c35b64b704eb5b2a!}{!LANG-c838cf3cf106e0570f6e9a69a0e31a9a!}
- {!LANG-eb618062c855a7782b59c096c08e24bc!}{!LANG-16fba37a658d7d7bba6fe0660f22810d!} {!LANG-28a11d8f26e1bcdd681da962eadfaecf!}{!LANG-75543697db5aba37cfcd2a4365000002!} {!LANG-72a99ad644808ea264759bd3cdf547e3!}{!LANG-d3881a668a73a5d46b66aec657e000c8!}
{!LANG-626e28c8c25212189cebb508acc8b9ae!}
 {!LANG-625a35ac2113d6fa22621ea6067d3ea9!} {!LANG-76e1289a160791f3d29403acfe633f35!}{!LANG-92dacfe8c0ec361d660b9898dcb3812c!}
{!LANG-625a35ac2113d6fa22621ea6067d3ea9!} {!LANG-76e1289a160791f3d29403acfe633f35!}{!LANG-92dacfe8c0ec361d660b9898dcb3812c!}
{!LANG-9da270fb912a25012d9f8fd9aa49e9bd!}
- {!LANG-9f4f22492e697e0a50a4547a5dab78a3!}
- {!LANG-88f3ebb9ad2bf251a9c50da60dd27a18!} {!LANG-b30c3a6455ebd76768a2f29b415a4b3f!}{!LANG-da1f3f31cfac72ded107fd3a8bd38723!} {!LANG-38009d8a37cf1a1ba22099b1857314eb!}).
- {!LANG-c74fea8434b3785703d364e4b715eddc!}
- {!LANG-f411b06cec275fdcfdcb3ecc71e7935d!} {!LANG-c5e1fc003cd4b3d59f8d39ead14ec6b0!}{!LANG-e547767b1734d601949180ed9f42e4ec!}
- {!LANG-590f0dab3b368259d2b01f49858aedad!} {!LANG-108ee7e6c4c788ea78236b04fced27ce!}{!LANG-d17085ddc08309117132259ae0569639!}
{!LANG-76efc73d2cd30a0913e7fb325663a318!}
{!LANG-425fb263c97663ef1755de5e6e187e34!}
 {!LANG-e273dabcc36a9be0296fb2346d1bec7b!} {!LANG-86463942e89f084fc56b899bd251a8a3!}{!LANG-7101a290c5f4b40e66be262511ee8a57!}
{!LANG-e273dabcc36a9be0296fb2346d1bec7b!} {!LANG-86463942e89f084fc56b899bd251a8a3!}{!LANG-7101a290c5f4b40e66be262511ee8a57!}
{!LANG-8c309c5ea431f6a53558e36afecfc4bb!} {!LANG-b370b0300399418a195e387453951e7c!}{!LANG-bdd1278760306b5e98db6c8f588d4cb0!}
{!LANG-a3d41449fc855221dbdd66ae92909663!}
- {!LANG-9302a0be763abb1405049814ed0acc45!} {!LANG-de8ee2ec9d592f503e64b78a77e80202!});
- {!LANG-f6801f09328a96bf0b2003007dd9e798!}
- نارسایی قلبی؛
- کاردیومیوپاتی؛
- {!LANG-56fa284fef5285224b0102523a25efff!}
- جراحی قلب؛
- پریکاردیت؛
- تومورهای قلب؛
- {!LANG-42f8db5aeec09db23df694814398fec2!}
- {!LANG-3ab9ef18e768efda6ee4129c2e9a2e1e!}
- {!LANG-6851402af79260d6cef0a64fbb068146!} {!LANG-f9b13bfa10e178a09ed4f40b8696bc6d!});
- {!LANG-c6b3812e592f0649b6a9b481f76d0f59!} {!LANG-c9778056b740ecef7212e5966863178e!});
- پنومونی حاد؛
- {!LANG-352ea5e66f21605df61659e0dc500359!}
- {!LANG-5c50a9ce5d63bb32b8bd24910424eb5b!}
- {!LANG-0953794df8205d5f57272a92900b0d0c!} {!LANG-ac32bdaca6e26761795f4e4e2bffa7a6!});
- {!LANG-bb7dc3cc596c42cb776bbe3b65d7bf44!}
- {!LANG-88aef50c8cdfe7741072f7655ce9c692!}
{!LANG-12f903ee994e099e96b346d50262ef07!}
 {!LANG-6178120ddbd0ed7fdca7a747b752ff8c!} {!LANG-cb420862e0c9dc4541e198aad2315b31!}{!LANG-bd840a8e08b60b151e114c170ad0b0de!}
{!LANG-6178120ddbd0ed7fdca7a747b752ff8c!} {!LANG-cb420862e0c9dc4541e198aad2315b31!}{!LANG-bd840a8e08b60b151e114c170ad0b0de!}
{!LANG-cca0e695aff8949702ea979f707a590c!}
{!LANG-e268d1354170617c72e3fa9132d42c86!}
{!LANG-4ea2ae513e64c0d9e45b61ba6f3fe3a6!} {!LANG-55c68b7c2862c0ecf289948e339405fa!}{!LANG-aad234f84e6a737dd6c56589d7845428!}
{!LANG-9361e67c3b4385ab624e28eeff14e384!}
 {!LANG-12fb72ef559853fffafcb8a262940788!} {!LANG-13072268ca8cb49459d744dc5ab926d6!}{!LANG-46521d262128887461e621fd5fba2e8c!} {!LANG-b5b55f184162094d52812478decddb6a!}{!LANG-6232537717f929604511386bbb0fe89d!} {!LANG-1b86ce2a4fd17fedde61831397d7a459!}{!LANG-2702bf0b5f94ce4b5b7634226b58e179!}
{!LANG-12fb72ef559853fffafcb8a262940788!} {!LANG-13072268ca8cb49459d744dc5ab926d6!}{!LANG-46521d262128887461e621fd5fba2e8c!} {!LANG-b5b55f184162094d52812478decddb6a!}{!LANG-6232537717f929604511386bbb0fe89d!} {!LANG-1b86ce2a4fd17fedde61831397d7a459!}{!LANG-2702bf0b5f94ce4b5b7634226b58e179!}
{!LANG-922653ebc2cd02f642b552ac01db979a!}
{!LANG-2bf66af3a96e6474f51b7909b80c6738!}
 {!LANG-744e759c4c0e36f76fc424c8b836b647!}
{!LANG-744e759c4c0e36f76fc424c8b836b647!}
{!LANG-f5427ea06e9564716b4eb37498d50cfb!}
- {!LANG-074cdd898f0eb25b329b29df27ffb057!}
- {!LANG-c2e566bb47f35344659516a50277cfe3!}
{!LANG-93384e1f309883299cfcb4f65ca506cf!}
{!LANG-f6c276997b77291cc95509a2a9f23766!}
- {!LANG-b3edf8bad8e9ac0294fc45fb93e2d780!}
- {!LANG-f978e0ae5f5891f83c6137ab1304e167!}
{!LANG-ae52b82336359e9824b07862dd33a2b4!} {!LANG-a229eecab9dd5d5978ff776c9ea93e5a!}{!LANG-8506752d88d5c7bcc6f6ebbb8c1167c8!} {!LANG-e547fb69178e877af48a35a4a8dff8b9!}{!LANG-6926468c79bfdfebc3d4ff8181c5f3d2!} {!LANG-23615039c69d0bb5a8a3def2d9ff8985!}{!LANG-211bd5d0b5d69a0ecdfb8feb848d4128!} {!LANG-cdb38c756890626970559b8891e174ce!}{!LANG-f852bf8a83134ff0e082a6d7e533388a!} سیستول{!LANG-d7d636ccf72915c3b6dc0c0ad6587102!}
{!LANG-b819214173a4175a93cefc42cdcfddc4!} {!LANG-44a773023257461237633d96e259e3d9!}).
{!LANG-16950bf86210a081e22de3c2c7dc5ddd!}
- {!LANG-f32e2bd30f4b6919ba692d7ee72e4574!}{!LANG-a6c87f0b63fe2e8d6e14cbff9dafb3b3!}
- {!LANG-6aeec4bf03933e36f4fe63f91ce21a9c!}{!LANG-fbaa75cd74601dedeb1ea8dc2d2f4999!}
- {!LANG-abf59197579e1ad9fb03debe0a95fad6!}{!LANG-80df3d785c680a5e2761bd95f573bbf8!}
- {!LANG-b9ebd3512108955ac002b8be55889b7a!}{!LANG-0b3ef43e4a70062a1090cecf4fe6adbf!} {!LANG-e4a09d6f0fa041c2ed8585dd17c1bd86!}).
{!LANG-655a460ca917ce3141d71778360e9bd6!}
- {!LANG-bce56c1752ad2af58ac4311a625212cc!}
- {!LANG-32918c10fa180a9a3a8b5058212a535d!}
- {!LANG-c630ed866cde4d141b68cac3fd1f6c47!}
- {!LANG-9ee86b0eb28cb5a020c23697300a7ec4!}
- {!LANG-b834c8a3bb310b355068c14a9c3b9d6f!}
- {!LANG-2ba629f4be4032104af9e0b6d9504106!}
- نارسایی قلبی؛
- {!LANG-ac6123788f155c2f60347555a0a8878f!}
- پریکاردیت؛
- {!LANG-1fe79f25e858d3545eabf17bab3551c6!}
- {!LANG-c82e0720e515e04f548335a838185a24!}
- میوکاردیت.
- {!LANG-c3104912cfe284fbe0c298546a101455!}
- {!LANG-b2df855a9ac8d75fc07be5e63ef3b03d!}
- {!LANG-e2e6b3e49c29304d28ac5fe39f90ef34!}
- {!LANG-381b927ea5584c88aa9a288fd8719113!}
- {!LANG-de26113e9d889d83ca18fa762c175ee2!}
- {!LANG-f1f53e6eb5eff7c8c9eb7a42431aa27d!}
- {!LANG-5f8eac2f9a5d1d9d37ecf7a3e00792b0!}
- {!LANG-dc563cd8135399d697fa57243e525bab!}
- {!LANG-b9729d2a55617f456471a3053ec8d061!}
- {!LANG-ba04d5926c474797eadb400b478a5316!}
- {!LANG-7bdb43e4a6df62b3fa05de3b86fdb6f6!}
- سرگیجه
- {!LANG-dfe4e09cbcf70ee2965ab82147218a61!}
- {!LANG-45c02bd27b602c620220a99250cfaf6b!}
- {!LANG-eac77d7cfeca3768a8875ac3b61c94db!}
- {!LANG-ab29ec5aba1325a77acd8fe4e2d39c2d!}
- {!LANG-8ea04869b6c143a9d6c26ad30a0b1b2d!}
- {!LANG-c8ded4a2d8ab5a16007303f7c7f0b3ff!}
- {!LANG-a8f99b20c6e498c524b9240750d2b5f7!}
- {!LANG-e6cd6875648afefa656ef6c244cbc73e!}
- {!LANG-875a3ef6f918def82fc98afedfd98448!}
- {!LANG-e4514ba4890942847d80f694c4be7cf2!}
- {!LANG-fd1ef2a27425f5e79e10aa33709b56a8!}
- {!LANG-0bb93ac91f9c8cd7ba58b5187541cfbe!}
- {!LANG-15015d453fb14564133ecd5ec4b59c89!}
- {!LANG-d8ec05cd7fd00bc4920827b9128ace7b!}
- {!LANG-2181a0f1674bb6e0c94af04128b5bf8e!}
- {!LANG-1f999c85cedbd50b1f4bb75e0452a041!}
- {!LANG-bc162793b32d1ae7a118aa4f8f310e10!}
- {!LANG-673bc982e0370a5336bdfb87adfb042a!}
- {!LANG-2455c50e9254556bb921b0cf91382724!}
- {!LANG-904ca70028e70caf004124b52729420f!}
- {!LANG-3e58831f12e785741f9178a49f9cb7d0!}
- {!LANG-41a8ca09d82a4a7b9d252d756fcaa2f3!}
- {!LANG-48979d15c519360ae140cf4eb72cea67!}
{!LANG-d206b0d421ca2adb66ea13dba8a84c5b!}
{!LANG-077bab8b2e48c88432acde5b4512cdfc!}
{!LANG-bf7bb5a32af1a55a6c96c7e5d141543d!}
{!LANG-431751c9fc4ab3144e48ba9f384a66af!}
{!LANG-66a8f6024f3f30b420fecafcdbf39f29!}
{!LANG-7d9f0c3836f14f758d1061deb679a527!}


{!LANG-7e8c2d1bb172a570db5b47f297db0f2e!}
{!LANG-83db9efc2809616ead64376c9dec307b!} {!LANG-833d5b780ea908615500cfb83a073994!}

{!LANG-8f40179f731f33b8eb65cdda9eb05d3b!} {!LANG-102633b499149eb76cf912a4d05744c1!}
{!LANG-c9fb6af96586c9af03c140f1d544cf70!}

{!LANG-f36c0eff4c83b51bc86fcc3896411667!}
{!LANG-f475e504325bcd44e1d71f59738bff29!} {!LANG-bbf735ebb2706dd0ef4631e4ddea865e!}

{!LANG-290fdba66a4da2009ea537ff2ddae459!}
{!LANG-4095ca56eb38cd789935f4d3372cb342!}
{!LANG-04531df8e948034a07a34bf302a72579!}
{!LANG-80a3810f8017b7db17e6ba30ab4b1a45!}

{!LANG-8c27a282888e4820d979a37851cde9d6!}

{!LANG-02172facb9ddb331f7c7c0506785671f!}
{!LANG-c917d9bed9689d7dd8e24c361e6999f5!}
{!LANG-8634acb62906fc19b5fb5f3b8f6ce918!}

{!LANG-4307eff331e0a9f3ff6d9ce6f1f9d46d!}
{!LANG-33ef0ab5670cf740a4f84120519020f9!}
{!LANG-d8c8d9f973e060f7e490c897f4f49e9d!}

{!LANG-2c9a8d7cf340355cff1f1cfc20cfcd9f!}
{!LANG-0a99f58091b3e200f355b4cc51fa5c50!}
{!LANG-06970fdf21f72f12e28dc9763312331b!}

{!LANG-e2fb3b5ad42f05b1b4c86bf56671a83a!}
{!LANG-6c77a59254e4e46a263905b2e40d29f4!}
{!LANG-b4cd5f27bfdaa5d5a16d9fe2a1fae77a!}
{!LANG-72ae4910551252f8656ea28fd8b89c60!} {!LANG-c432ad73b8623ba7d6e4eeb8b06fdd5f!}
{!LANG-c33f933268f5980109452ed2298c0aa7!}
